Minh họa phẫu thuật chấn thương Lisfranc, tiêu chuẩn AO!
I. Giới thiệu
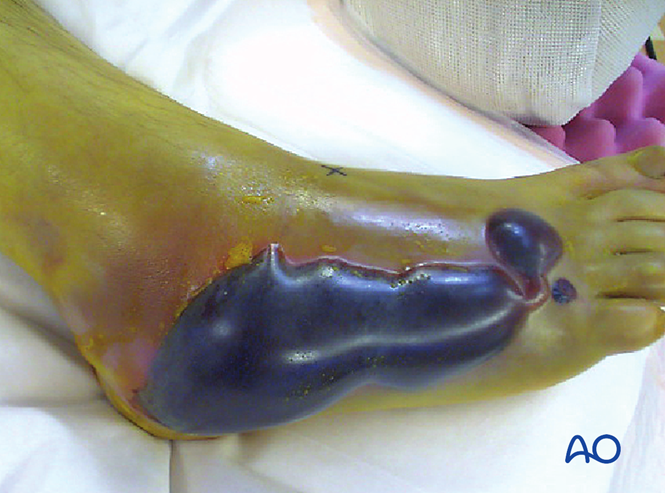
Hội chứng khoang
Trên 25% các trường hợp chấn thương Lisfranc có thể bị biến chứng hoặc dẫn đến hội chứng khoang. Nếu nghi ngờ hội chứng khoang, cần thực hiện phẫu thuật giải ép khoang (fasciotomy). Sưng nề sẽ không giảm cho đến khi đạt được việc nắn chỉnh đúng vị trí. Tuy nhiên, vẫn phải đánh giá khả năng che phủ phần mềm trước khi can thiệp phẫu thuật.
Lập kế hoạch trước mổ
Việc lập kế hoạch chi tiết trước mổ được khuyến cáo mạnh mẽ đối với những chấn thương phức tạp này. Các bước lập kế hoạch bao gồm:
1. Xác định các khớp nào bị mất ổn định.
2. Xác định xem tình trạng mất ổn định là do tổn thương xương hay tổn thương dây chằng.
3. Xây dựng chiến lược tái tạo tối ưu cho từng tổn thương.
4. Xác định các điểm then chốt nhằm khôi phục chiều dài của cột bên trong và cột bên ngoài.
5. Đánh giá nhu cầu ổn định hóa các tổn thương dây chằng và lên kế hoạch điều trị tương ứng (bao gồm cả tình trạng mất ổn định dây chằng giữa các cột).
Chiến lược tái tạo chung
Trình tự phẫu thuật
Các tổn thương Lisfranc rất đa dạng và đòi hỏi các kế hoạch điều trị cá thể hóa.
Một chiến lược tái tạo từng bước chung có thể được tham khảo như sau:
1. Khôi phục mối quan hệ giải phẫu bình thường giữa các xương răng cưa và xương thuyền.
2. Khôi phục mối quan hệ giải phẫu bình thường giữa xương bàn chân thứ hai và xương răng cưa trung gian (đây là nền tảng cho việc nắn chỉnh tiếp theo).
3. Khôi phục mối quan hệ giải phẫu bình thường giữa xương bàn chân thứ hai và xương răng cưa bên trong.
4. Xử trí các tổn thương khớp cổ chân – bàn chân theo thứ tự: khớp thứ nhất → khớp thứ ba → khớp thứ tư → khớp thứ năm.
Nguyên tắc cố định
- Đối với chấn thương xương ở các khớp bàn-ngón chân cổ chân thứ 1–3, tái tạo là lựa chọn ưu tiên hàng đầu; nếu không thể tái tạo thì tiến hành cố định vĩnh viễn khớp (arthrodesis).
- Đối với các khớp không ổn định nhưng không có tổn thương xương, hiện chưa có hướng dẫn rõ ràng về việc nên thực hiện cố định vĩnh viễn hay cố định tạm thời; quyết định phụ thuộc vào sở thích của bác sĩ phẫu thuật và toàn bộ mô hình chấn thương. Nhìn chung, việc cố định vĩnh viễn các khớp bàn-ngón chân cổ chân thứ 1–3 ít ảnh hưởng đến chức năng bàn chân.
- Các khớp bàn-ngón chân cổ chân thứ 4–5 cần duy trì khả năng vận động; phương pháp ưu tiên là cố định tạm thời bằng kim Kirschner (K-wire).
- Một số bác sĩ phẫu thuật thích trước hết cố định tạm thời tất cả các tổn thương bằng kim Kirschner, sau đó đánh giá độ ổn định và chức năng bàn chân, rồi mới tiến hành cố định vĩnh viễn bằng tấm và vít.
Thời điểm phẫu thuật
Thời điểm phẫu thuật được xác định dựa trên mức độ tổn thương phần mềm và tình trạng sinh lý của bệnh nhân.
II. Đánh giá độ không ổn định khớp trong mổ
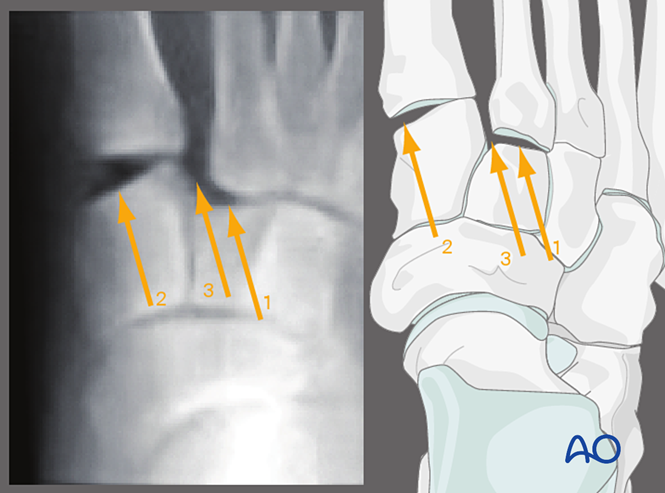
Các hình chụp X-quang căng (stress views) dưới màn tăng sáng (fluoroscopy) có thể hỗ trợ đánh giá tiền mổ.
Thay thế, có thể chụp X-quang chịu tải trước phẫu thuật (nếu bệnh nhân có thể chịu đựng được).
Các hình ảnh này giúp xác định mức độ bất ổn của dây chằng giữa các xương cuneiform và xương metatarsal.
Chụp X-quang tư thế AP dưới tác dụng lực căng lệch ngoài (Valgus Stress, AP View)
Việc áp dụng lực căng lệch ngoài cho phép quan sát:
1. Dịch chuyển sang bên của xương metatarsal thứ hai so với xương cuneiform trung gian.
2. Rối loạn khớp giữa xương cổ chân và xương metatarsal thứ nhất (khớp tarsometatarsal thứ nhất).
3. Giãn rộng khoảng cách giữa xương cuneiform trong và xương metatarsal thứ hai (chỉ điểm tổn thương dây chằng Lisfranc).
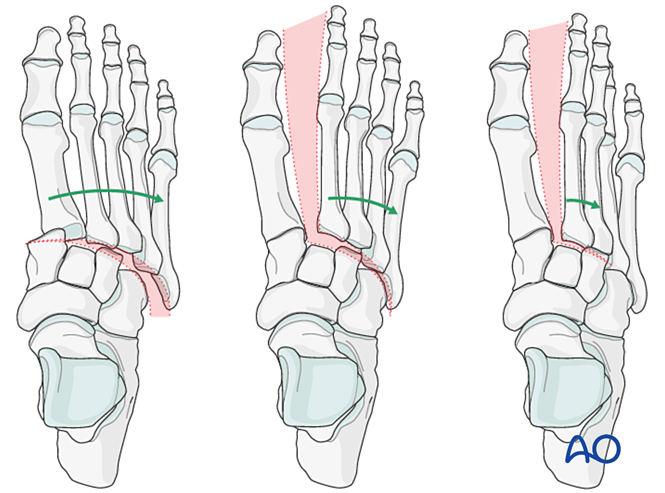
Các dấu hiệu khác bao gồm:
- Dịch chuyển sang bên của tất cả các xương metatarsal.
- Dịch chuyển sang bên của cột giữa và cột ngoài.
- Dịch chuyển ngang cách ly của cột giữa.
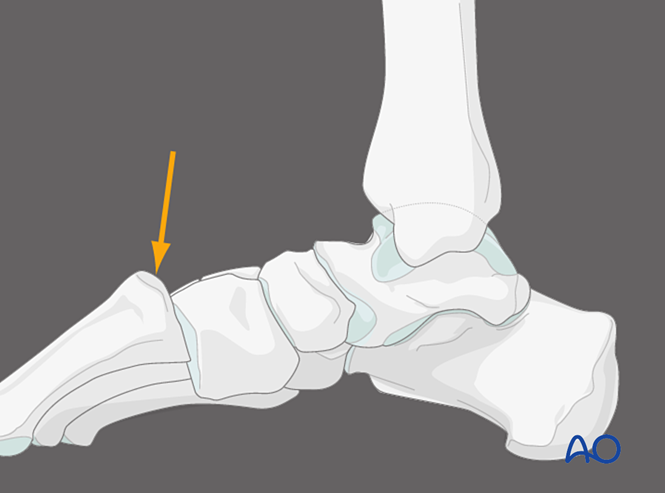
Áp lực lòng bàn chân tại khớp sên-thể bàn chân thứ nhất, nhìn từ mặt trong
Việc tác động áp lực lên mặt lòng bàn chân của khớp sên-thể bàn chân thứ nhất có thể giúp xác định tình trạng bất ổn của bao khớp phía lưng. Trong điều kiện bình thường, vỏ xương phía lưng của xương bàn chân phải thẳng hàng với vỏ xương phía lưng của xương móng. Sự dịch chuyển phía lưng của đầu xương bàn chân vượt quá mặt phẳng của xương móng cho thấy tình trạng bất ổn của khớp sên-thể bàn chân thứ nhất.
III. Nắn chỉnh
Nắn chỉnh kín
Dưới gây mê, thực hiện kéo trục và đảo ngược cơ chế chấn thương để đạt được nắn chỉnh.
Nắn chỉnh hở
Nếu nắn chỉnh kín không đạt được nắn chỉnh giải phẫu của khớp, nguyên nhân có thể do chướng ngại xương hoặc mô mềm chèn vào, khi đó cần tiến hành nắn chỉnh hở trực tiếp.
IV. Chuẩn bị đường mổ
Bệnh nhân nằm ngửa với khớp gối gấp 90°.
Lựa chọn phương pháp phẫu thuật
Việc lựa chọn phương pháp phụ thuộc vào kiểu gãy xương. Các phương pháp thường được sử dụng bao gồm:
- Phương pháp tiếp cận dorsolateral
- Phương pháp tiếp cận dorsomedial
- Đường rạch phổ quát ở mặt trong
- Phương pháp tiếp cận xương thuyền qua da
- Vùng an toàn để đặt kim K/đinh Steinmann
- Tất cả các chấn thương Lisfranc đều liên quan đến khớp giữa xương cổ chân và xương bàn chân thứ hai. Một đường rạch mặt trong hơi kéo dài có thể đồng thời xử lý cả khớp giữa xương cổ chân và xương bàn chân thứ nhất cũng như thứ ba.
- Các đường rạch nhỏ bổ sung có thể được sử dụng để đặt vít nén hoặc băng sợi (ví dụ: vít nén từ xương móng trong sang xương móng trung gian).
V. Các bước phẫu thuật
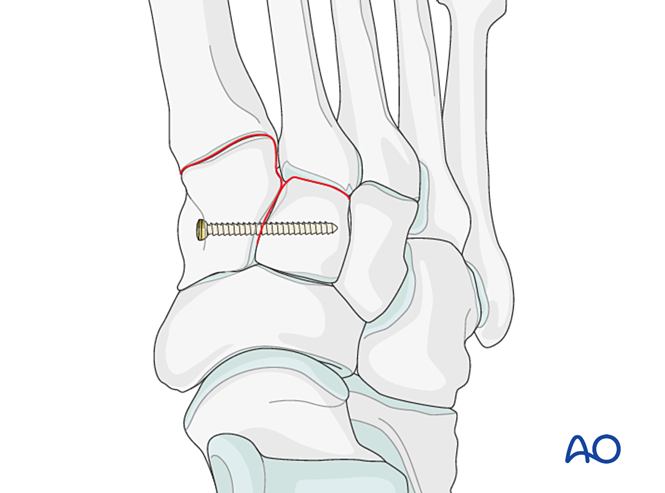
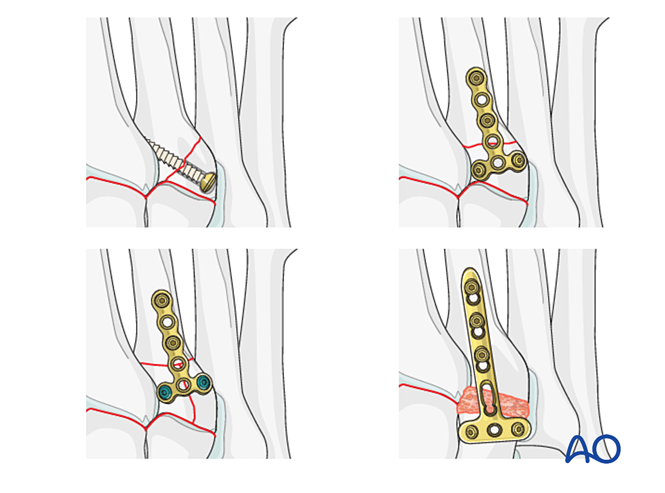
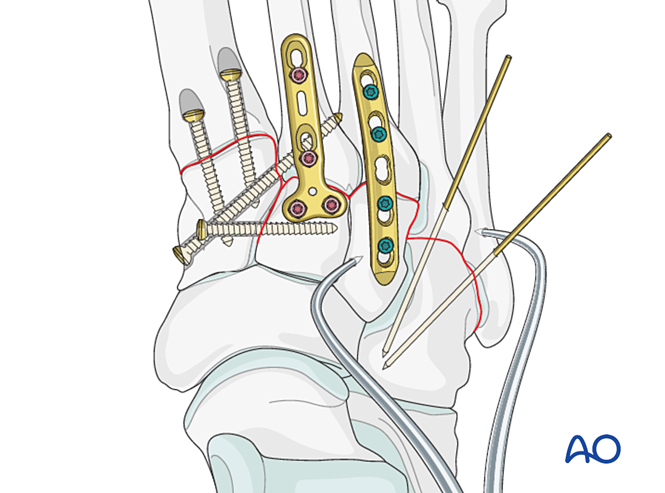
Bước 1: Mất ổn định giữa xương thuyền trong và xương thuyền giữa
Nếu chấn thương gây mất ổn định giữa xương thuyền trong và xương thuyền giữa, các lựa chọn bao gồm cố định tạm thời/vĩnh viễn hoặc hợp nhất xương:
- Đặt một vít định vị từ xương thuyền trong vào xương thuyền giữa (xem minh họa).
- Cố định động đàn hồi.
- Thực hiện hợp nhất khớp giữa các xương thuyền (các vít nén không được xâm nhập vào khớp giữa xương thuyền trong và xương thuyền giữa).
Bước 2: Mất ổn định khớp bàn-chân thứ hai (nếu có)
Khôi phục lại mối quan hệ giải phẫu giữa xương bàn chân thứ hai và xương thuyền giữa. Đây là mốc tham chiếu để giảm các khớp bàn-chân còn lại; việc căn chỉnh chính xác là rất quan trọng.
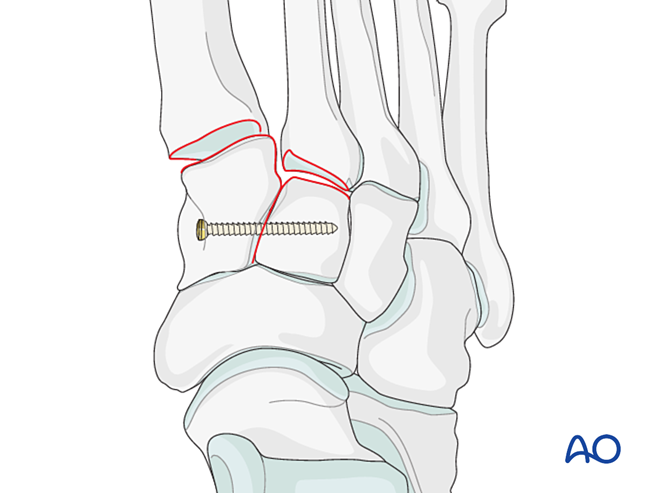
Mất ổn định dây chằng
Giảm thiểu
- Đặt một kim Kirschner (K-wire) theo hướng từ xa đến gần, đi qua tủy xương, nhằm làm đòn bẩy điều chỉnh trục.
- Kiểm tra sự căn chỉnh trục trên hình chiếu AP và sự căn chỉnh mặt lưng/mặt gan bàn chân trên hình chiếu bên dưới chụp tăng sáng.
- Đưa dây kim loại K xuyên qua khớp vào xương cuneiform trung gian để duy trì sự căn chỉnh.
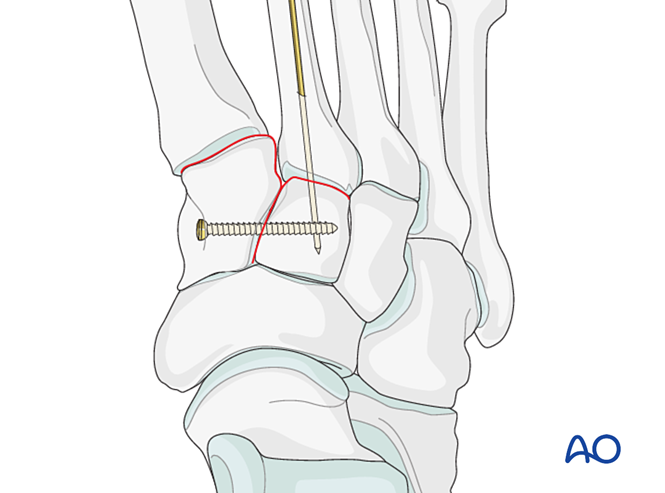
Đặt
- Đặt một vít cố định vị trí xuyên qua khớp nhằm duy trì sự phục hồi đúng vị trí.
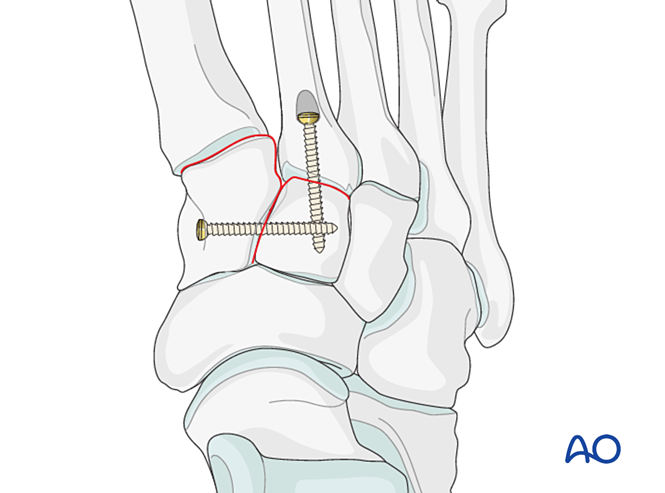
- Có thể sử dụng một tấm mini T nếu chất lượng xương cho phép.
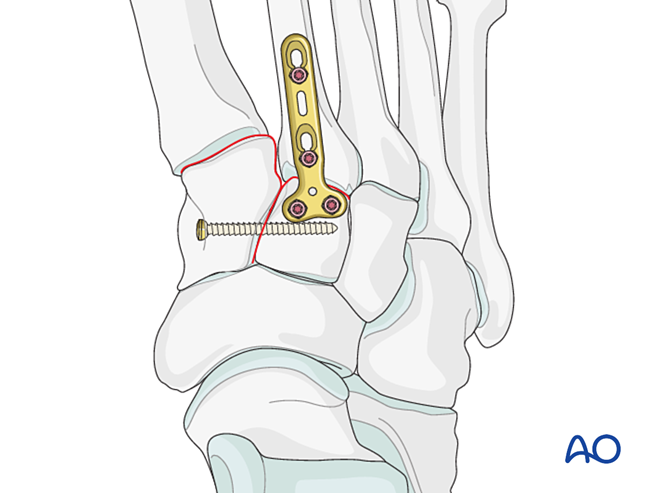
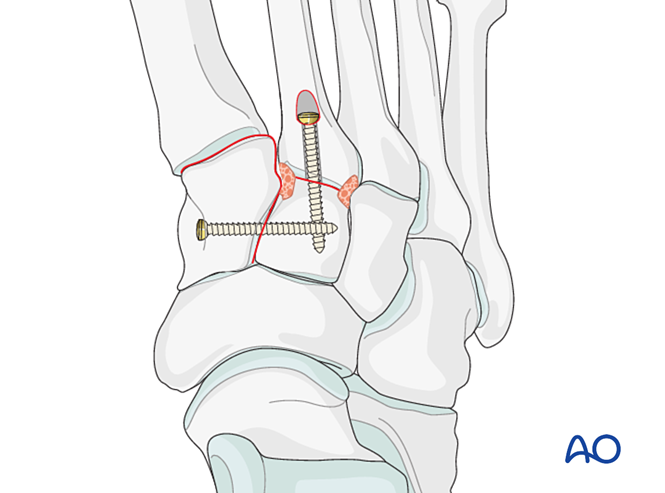
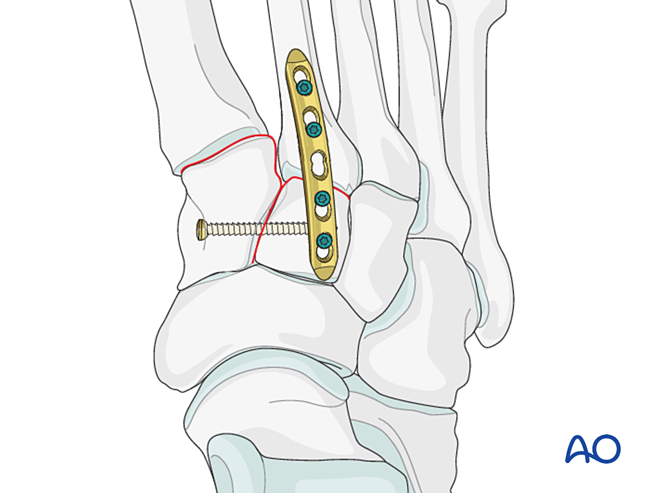
- Nếu cần thực hiện phẫu thuật hợp nhất khớp (arthrodesis), hãy chuẩn bị bề mặt khớp, đặt một vít kéo xuyên khớp và ghép xương.
- Thận trọng: Vít kéo có thể gây cản trở các vật cấy ghép khác (ví dụ: thiết bị ổn định dây chằng Lisfranc) hoặc bị chống chỉ định do tình trạng vụn xương ở phần gốc xương bàn chân thứ hai. Trong những trường hợp như vậy, có thể sử dụng tấm cố định Lisfranc (hoặc tấm khóa 2,7 mm đã được uốn cong phù hợp).
Mất ổn định do gãy xương bàn chân thứ hai ở phần gần
Lựa chọn phương pháp điều trị dựa trên loại gãy:
- Vít kéo (đối với các gãy bán khớp nội khớp).
- Tấm cố định ± vít kéo (đối với các gãy hoàn toàn nội khớp khi bề mặt khớp có thể được tái tạo).
- Tấm khóa ± vít kéo (dành cho các gãy hoàn toàn trong khớp ở bệnh nhân loãng xương hoặc khi không thể đặt vít kéo).
- Hàn xương sơ cấp cho các gãy ổn định về chiều dài hoặc không ổn định về chiều dài (khi mặt khớp không thể tái tạo được).
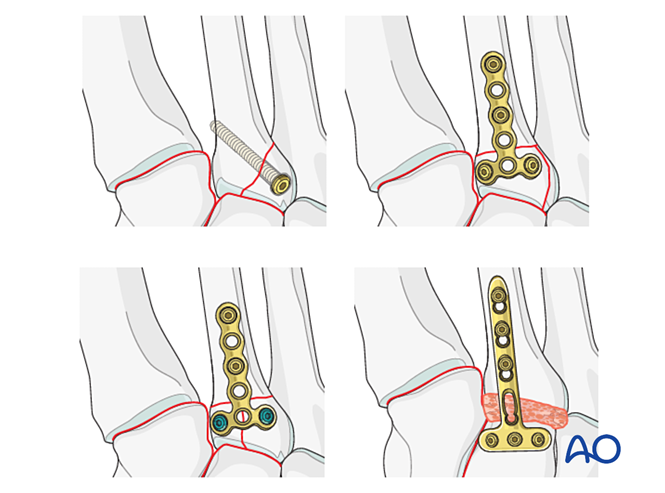
Nếu khớp bàn-ngón chân (tarsometatarsal) vẫn còn bất ổn sau khi đã nắn chỉnh và cố định, có thể tạm thời đặt một tấm nối (bridging plate) cho đến khi xương liền. Ngoài ra, có thể thực hiện hàn xương sơ cấp bằng vít kéo xuyên khớp.
Bước 3: Đứt dây chằng Lisfranc
Mục tiêu: Nắn chỉnh và nén đầu gốc của xương bàn chân thứ hai vào xương cuneiform trong để tạo độ ổn định.
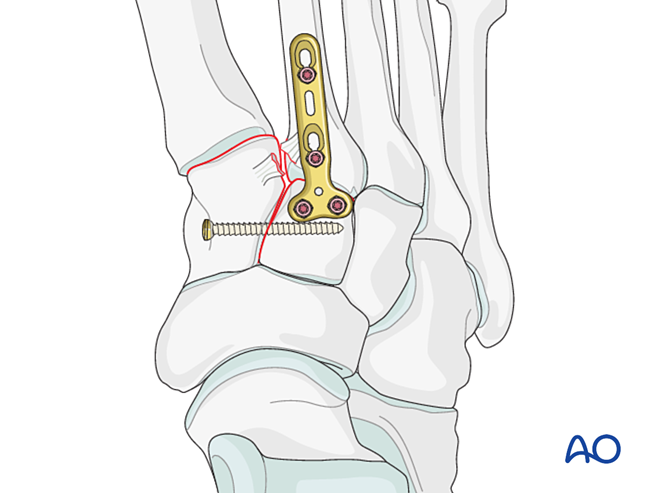
Bất ổn Lisfranc
Giảm thiểu
- Khoan dẫn lỗ từ phía ngoài tại đầu gốc xương bàn chân thứ hai và từ phía trong tại xương cuneiform trong nhằm hỗ trợ việc đặt kẹp nắn chỉnh.
- Dùng kẹp nắn chỉnh đầu nhọn để nắn chỉnh đầu gốc xương bàn chân thứ hai vào xương cuneiform trong, lưu ý tránh đường đi dự kiến của vít.
- Kẹp giảm áp có thể được đặt qua da dọc theo hướng của dây chằng Lisfranc để tạo lực nén.
- Kiểm tra việc phục hồi vị trí cả bằng quan sát trực quan và bằng chụp X-quang tăng sáng.
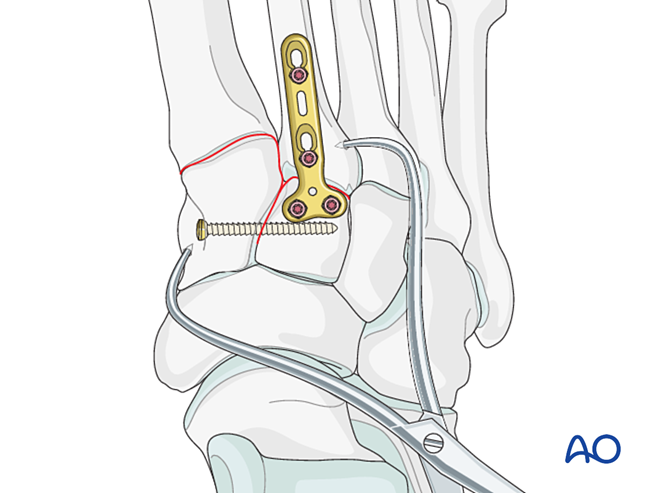
Ổn định
Các lựa chọn cố định bao gồm:
- Vít định vị từ nền xương bàn chân thứ hai đến xương gian đốt bàn chân trong (hoặc ngược lại).
- Cố định động đàn hồi.
Nếu nền xương bàn chân thứ hai bị vỡ vụn, có thể sử dụng vít định vị giữa xương bàn chân thứ nhất và thứ hai thay thế.
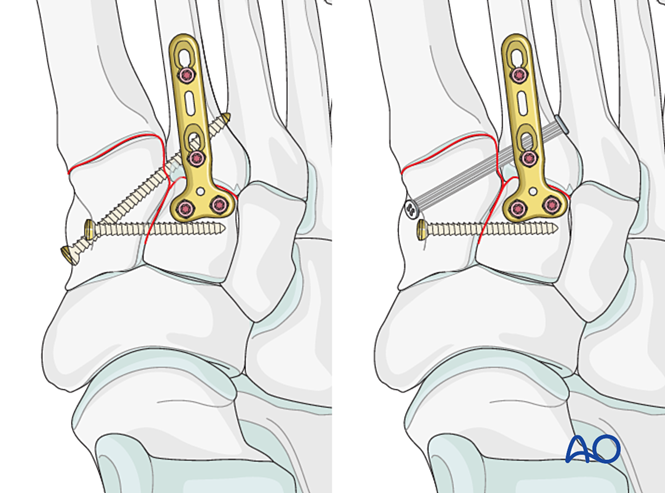
Bước 4: Tình trạng mất vững khớp cổ bàn chân – bàn ngón chân thứ nhất (nếu có)
Mất ổn định dây chằng
Giảm thiểu
Đối với tổn thương thuần túy ở dây chằng, phục hồi vị trí khớp bằng kẹp giảm áp đầu nhọn.
Đặt
Đặt một vít định vị nhằm đạt được sự ổn định; có thể sử dụng hai vít để tăng cường độ ổn định.
Làm chìm lỗ vít để tránh phần đầu vít nhô ra.
Mất vững do gãy xương bàn chân thứ nhất ở đoạn gần – Điều trị như đã mô tả đối với các gãy xương bàn chân thứ hai gần.
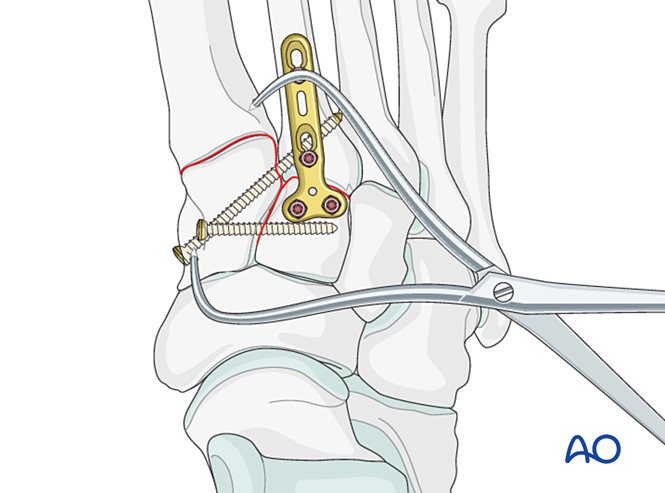
Bước 5: Bất ổn khớp giữa xương cổ chân và xương bàn chân thứ ba (nếu có)
Mất ổn định dây chằng
Giảm thiểu
Nắn chỉnh khớp bằng kìm nắn chỉnh đầu nhọn.
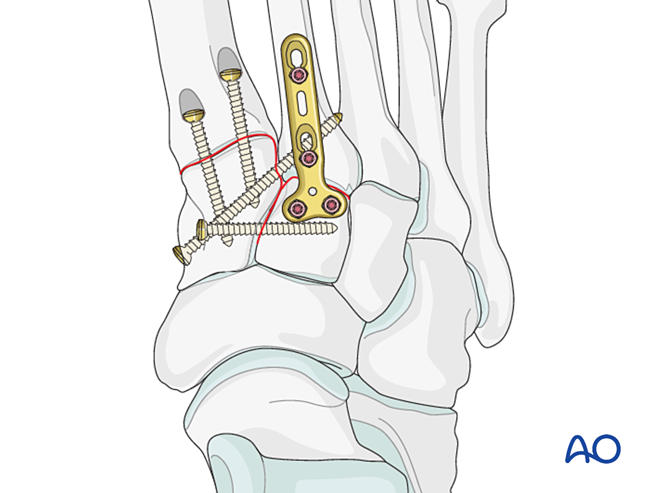
Cố định / Hợp nhất
Đặt ít nhất một vít xuyên tuỷ từ xa đến gần để đạt được cố định hoặc hợp nhất sơ cấp.
Thay thế, có thể sử dụng tấm đỡ cầu 2,7 mm đã uốn cong để ổn định tạm thời cho đến khi liền xương. Tấm đỡ phải được uốn cong phù hợp với bề mặt xương và cố định bằng vít khóa hoặc vít ở chế độ trung hòa.
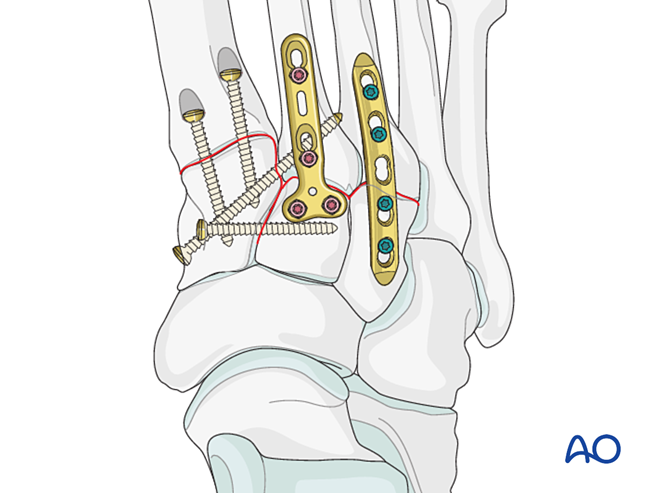
Các gãy xương bàn chân thứ ba gần được điều trị như đã mô tả trước đó.
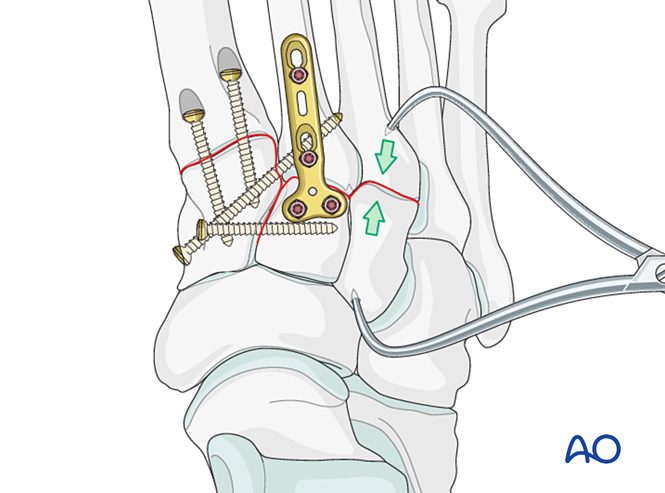
Bước 6: Bất ổn khớp giữa xương cổ chân và xương bàn chân thứ tư, thứ năm (nếu có)
– Các gãy xương cột bên ngoài trước tiên được điều trị theo nguyên tắc điều trị gãy xương bàn chân, sau đó xương bàn chân thứ tư và thứ năm được cố định vào xương hộp bằng kim K.
– Bất ổn dây chằng hoặc bất ổn còn sót lại sau khi cố định cột bên trong được điều trị như sau.
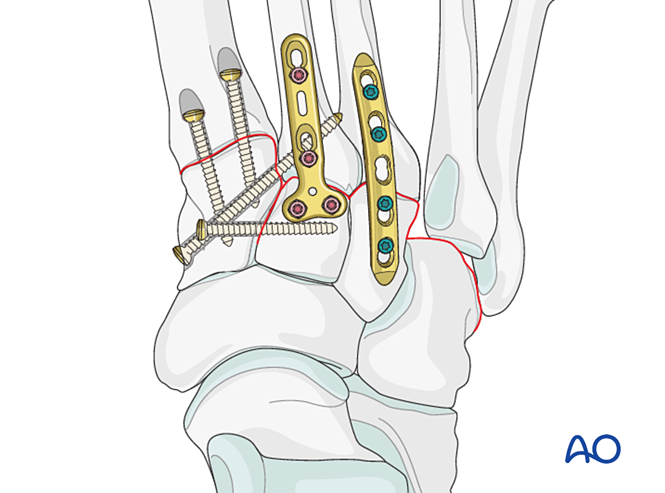
Giảm thiểu
Các xương bàn chân bị lệch sang bên phải được phục hồi giải phẫu vào xương hộp bằng kẹp nắn.
Xác nhận việc phục hồi bằng quan sát trực quan và chụp X-quang tăng sáng.
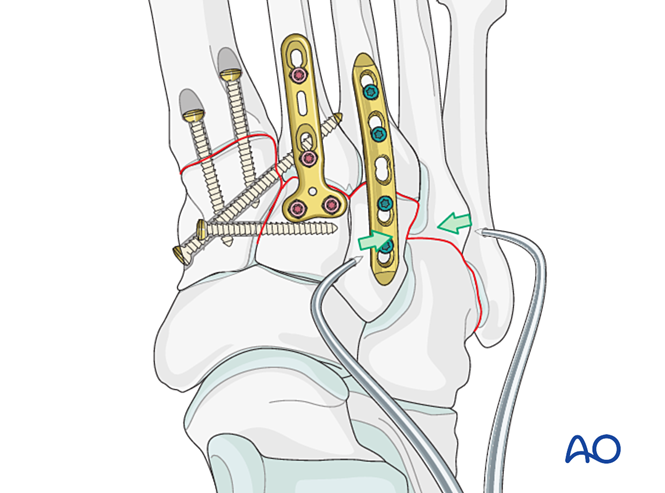
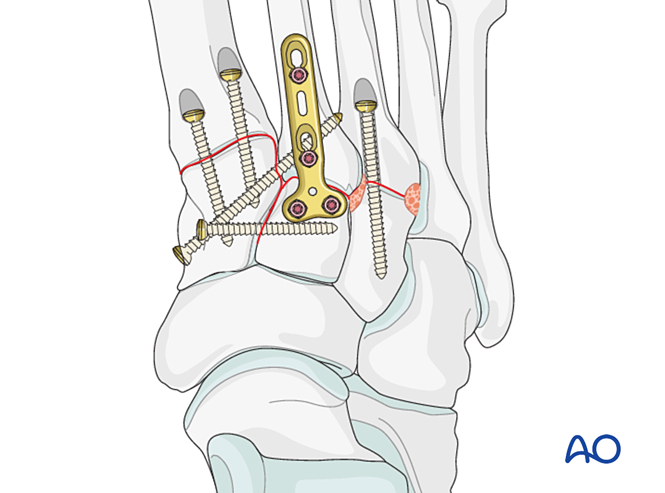
Đặt
Đóng đinh K‑wire từ gốc xương bàn chân thứ tư và thứ năm vào xương hộp để cố định. Sau khi lành, tháo các đinh K‑wire.
VI. Chăm sóc sau mổ
Băng
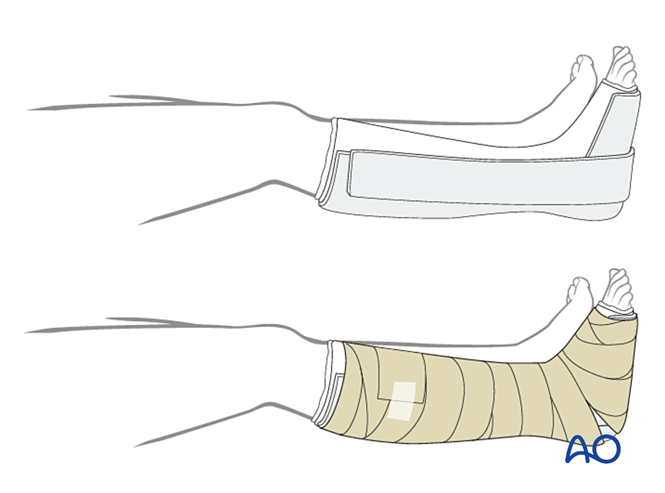
Lớp đầu tiên nên là băng vô khuẩn không dính có tính kháng khuẩn. Quấn bàn chân từ các ngón chân lên đến đầu gối bằng vật liệu đệm vô khuẩn, gia cố thêm ở mặt trong, mặt ngoài và mặt sau.
Cố định
- Hai tuần đầu tiên: Sử dụng nẹp thạch cao ba mặt, để hở mặt trước nhằm tạo khoảng cho phù nề. Đảm bảo các phần thạch cao thẳng đứng ở mặt trong và mặt ngoài không chồng lấn lên nhau, đồng thời tránh gây áp lực lên hõm khoeo và cẳng chân.
- Đối với các tổn thương chỉ liên quan đến dây chằng và được điều trị bằng cố định động đàn hồi, có thể cho phép chịu trọng lượng sớm, và có thể sử dụng giày đi bộ chuyên dụng.
Tái khám
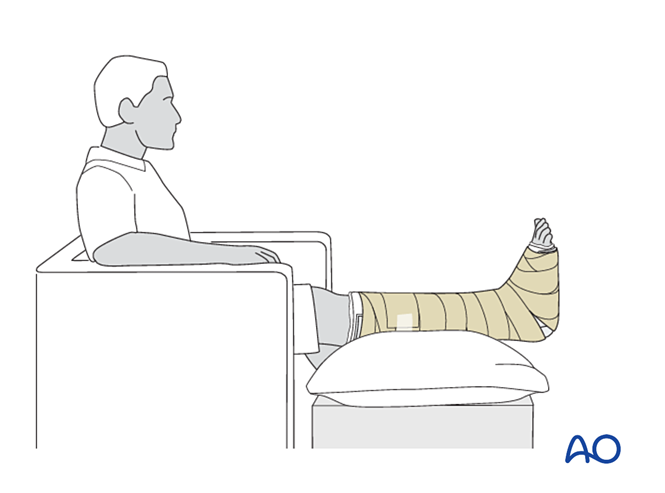
- Hướng dẫn bệnh nhân nâng cao chi bị chấn thương (khi ngồi, bàn chân nên được đặt ở vị trí giữa eo và tim). Đối với sưng nặng, cần nâng cao chi khi nằm ngửa.
- Tránh gây áp lực trực tiếp lên gót chân để ngăn ngừa loét do tì đè.
- Băng vết mổ thường được giữ nguyên cho đến lần khám sau mổ đầu tiên vào tuần thứ 2 để thay băng và chụp X-quang. Nếu nghi ngờ nhiễm trùng hoặc hội chứng khoang, băng cần được tháo sớm hơn để kiểm tra.
- Tuyệt đối không chịu lực lên chi cho đến khi có bằng chứng liền xương trên phim X-quang và các kim K (sau 6–12 tuần) / thiết bị bắc cầu (≥12 tuần) được tháo bỏ.
- Khuyến khích cử động các ngón chân hàng ngày. Tránh vật lý trị liệu chính quy trong giai đoạn sớm.
- Nếu xuất hiện co cứng cơ gan chân (thường gặp hơn ở chấn thương vùng bàn chân giữa/mắt cá), có thể cần thực hiện phẫu thuật giải phóng.











