Chirurgische Illustration einer Lisfranc-Verletzung, AO-Standard!
I. Einführung
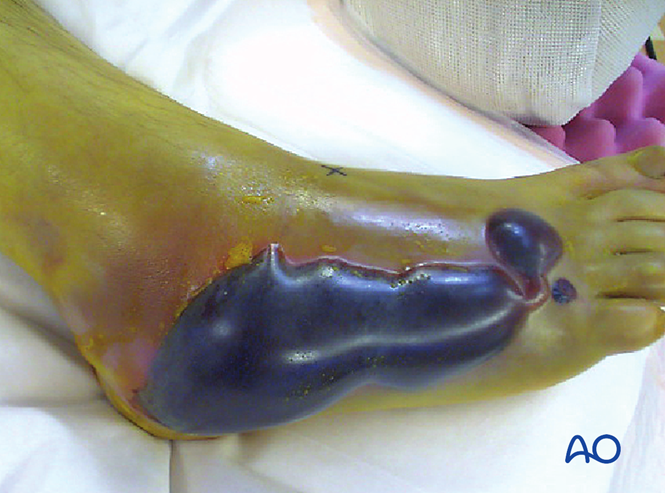
Kompartmentsyndrom
Bei mehr als 25 % der Lisfranc-Verletzungen kann ein Kompartmentsyndrom auftreten oder sich daraus entwickeln. Bei Verdacht auf ein Kompartmentsyndrom ist eine Fasciotomie erforderlich. Die Schwellung wird sich erst nach Durchführung der Reposition zurückbilden. Dennoch muss vor dem chirurgischen Eingriff die Weichteilbedeckung bewertet werden.
Präoperative Planung
Für diese komplexen Verletzungen wird ausdrücklich empfohlen, einen detaillierten präoperativen Plan zu erstellen. Die Planungsschritte umfassen:
1. Feststellung, welche Gelenke instabil sind.
2. Feststellung, ob die Instabilität auf eine knöcherne oder ligamentäre Verletzung zurückzuführen ist.
3. Entwicklung der optimalen Rekonstruktionsstrategie für jede Verletzung.
4. Identifizierung der entscheidenden Punkte zur Wiederherstellung der Länge der medialen und lateralen Säulen.
5. Beurteilung des Stabilisierungsbedarfs bei ligamentären Verletzungen und entsprechende Planung (einschließlich interkolumnärer ligamentärer Instabilität).
Allgemeine Rekonstruktionsstrategie
Chirurgische Abfolge
Lisfranc-Verletzungen sind äußerst heterogen und erfordern individualisierte Behandlungspläne.
Eine allgemeine schrittweise Rekonstruktionsstrategie kann wie folgt als Orientierungshilfe dienen:
1. Wiederherstellung der normalen anatomischen Beziehung zwischen den Keilbeinen und dem Kahnbein.
2. Wiederherstellung der normalen anatomischen Beziehung zwischen dem zweiten Mittelfußknochen und dem mittleren Keilbein (dies bildet die Grundlage für die anschließende Reduktion).
3. Wiederherstellung der normalen anatomischen Beziehung zwischen dem zweiten Mittelfußknochen und dem medialen Keilbein.
4. Behandlung von Tarsometatarsalgelenkverletzungen in der Reihenfolge 1. → 3. → 4. → 5. Tarsometatarsalgelenk.
Fixationsprinzipien
- Bei knöchernen Verletzungen der 1.–3. Tarsometatarsalgelenke steht die Rekonstruktion im Vordergrund; falls eine Rekonstruktion nicht möglich ist, wird eine Arthrodese durchgeführt.
- Bei instabilen Gelenken ohne knöcherne Verletzung gibt es keine klaren Leitlinien dafür, ob eine Arthrodese oder eine temporäre Fixation durchgeführt werden soll; die Entscheidung hängt vom chirurgischen Vorlieben und dem gesamten Verletzungsmuster ab. Im Allgemeinen hat die Arthrodese der 1.–3. Tarsometatarsalgelenke nur geringe Auswirkungen auf die Fußfunktion.
- Die 4.–5. Tarsometatarsalgelenke sollten ihre Beweglichkeit bewahren; die temporäre Fixation mit Kirschner-Draht (K-Draht) ist die bevorzugte Methode.
- Einige Chirurgen bevorzugen es, zunächst alle Verletzungen temporär mit Kirschner-Drähten zu fixieren, die Stabilität und Funktion des Fußes zu überprüfen und anschließend die definitive Platten-und-Schrauben-Fixation durchzuführen.
Operationszeitpunkt
Der Operationszeitpunkt richtet sich sowohl nach dem Ausmaß der Weichteilverletzung als auch nach dem physiologischen Status des Patienten.
II. Intraoperative Beurteilung der Gelenkinstabilität
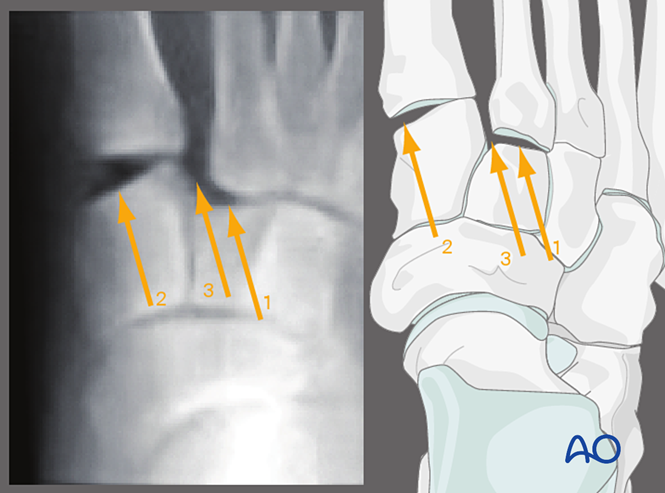
Stressaufnahmen unter Durchleuchtung können bei der präoperativen Beurteilung helfen.
Alternativ können präoperative belastbare Röntgenaufnahmen (sofern der Patient diese tolerieren kann) angefertigt werden.
Diese Bilder helfen bei der Bestimmung der ligamentären Instabilität zwischen den Keilbeinen und den Mittelfußknochen.
Valgus-Stress, AP-Ansicht
Die Anwendung von Valgus-Stress ermöglicht die Beobachtung folgender Befunde:
1. Laterale Displacement des zweiten Mittelfußknochens relativ zum mittleren Keilbein.
2. Störung des ersten Tarsometatarsalgelenks.
3. Aufweitung des Zwischenraums zwischen dem medialen Keilbein und dem zweiten Mittelfußknochen (Hinweis auf eine Verletzung des Lisfranc-Bandes).
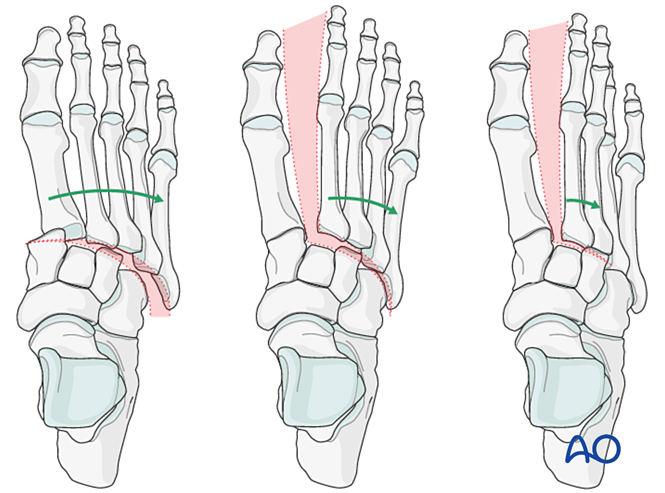
Weitere Befunde umfassen:
- Laterale Displacement aller Mittelfußknochen.
- Laterale Displacement der mittleren und lateralen Fußwölbung.
- Isolierte laterale Displacement der mittleren Fußwölbung.
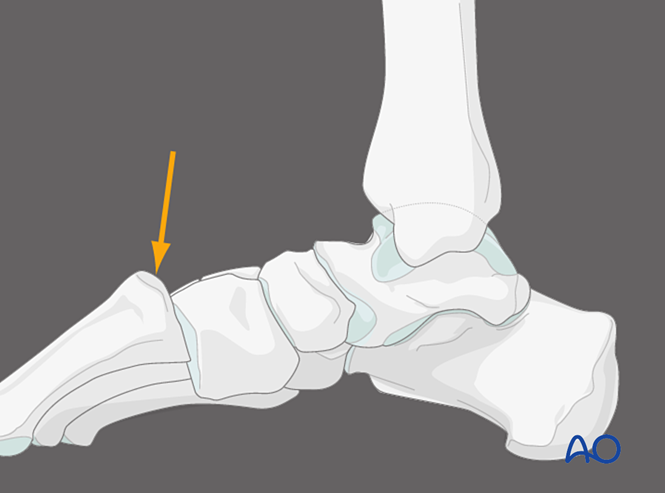
Plantarer Druck auf das erste Tarsometatarsalgelenk, mediale Ansicht
Durch Aufbringen von Druck auf die plantare Seite des ersten Tarsometatarsalgelenks kann eine dorsale Kapselinstabilität identifiziert werden. Unter normalen Bedingungen sollte die dorsale Kortikalis des Metatarsalknochens mit der dorsalen Kortikalis des Keilbeins übereinstimmen. Eine dorsale Dislokation der Metatarsalbasis jenseits der Ebene des Keilbeins weist auf eine Instabilität des ersten Tarsometatarsalgelenks hin.
III. Reposition
Geschlossene Reposition
Unter Anästhesie wird eine axiale Zugkraft ausgeübt und der Verletzungsmechanismus umgekehrt, um eine Reposition zu erreichen.
Offene Reposition
Wenn die geschlossene Reposition keine anatomisch korrekte Reposition des Gelenks erzielt, kann dies auf einen knöchernen Block oder eine Weichteileinlagerung zurückzuführen sein, wodurch eine direkte offene Reposition erforderlich wird.
IV. Zugangsvorbereitung
Der Patient wird in Rückenlage positioniert, wobei das Knie um 90° gebeugt ist.
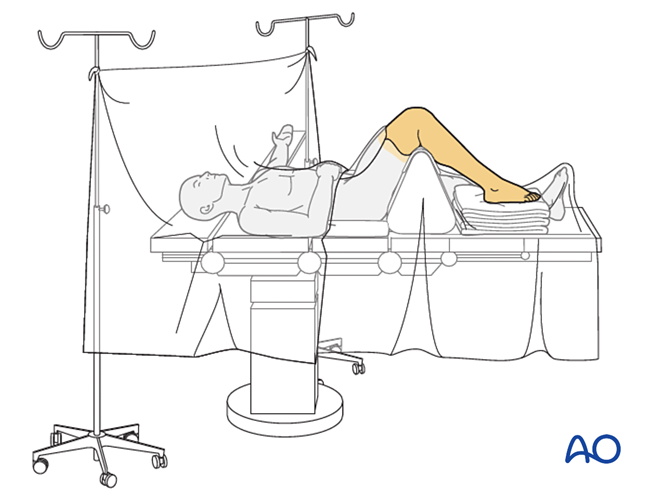
Auswahl des chirurgischen Zugangs
Die Wahl des Zugangs hängt vom Frakturmuster ab. Häufig verwendete Zugänge umfassen:
- Dorsolateraler Zugang
- Dorsomedialer Zugang
- Medialer universeller Schnitt
- Perkutaner Navikularzugang
- Sicherer Bereich für die Platzierung von K-Drähten/Steinmann-Nägeln
- Alle Lisfranc-Verletzungen betreffen das zweite Tarsometatarsalgelenk. Ein leicht verlängerter medialer Schnitt kann gleichzeitig das erste und dritte Tarsometatarsalgelenk versorgen.
- Zusätzliche Stichinzisionen können zur Platzierung von Lag-Schrauben oder Fasertape verwendet werden (z. B. für eine Lag-Schraube vom medialen zum intermediären Keilbein).
V. Operative Schritte
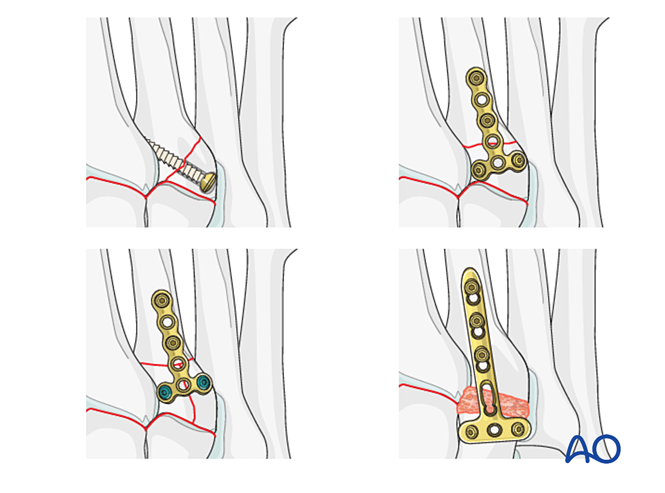
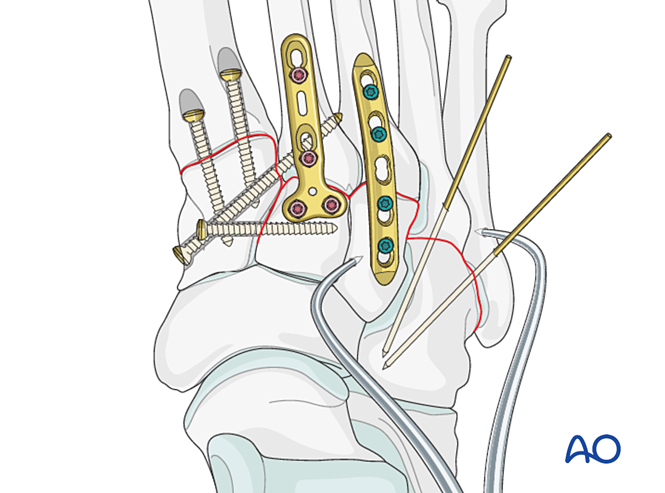
Schritt 1: Instabilität zwischen dem medialen und dem intermediären Keilbein
Wenn die Verletzung eine Instabilität zwischen dem medialen und dem intermediären Keilbein umfasst, stehen folgende Optionen zur Verfügung: temporäre/definitive Fixation oder Arthrodese:
- Setzen Sie eine Positionierungsschraube vom medialen zum intermediären Keilbein (siehe Abbildung).
- Elastische dynamische Fixation.
- Durchführung einer interkeilbeinigen Arthrodese (Lag-Schrauben dürfen nicht in das Gelenk zwischen dem medialen und dem intermediären Keilbein eindringen).
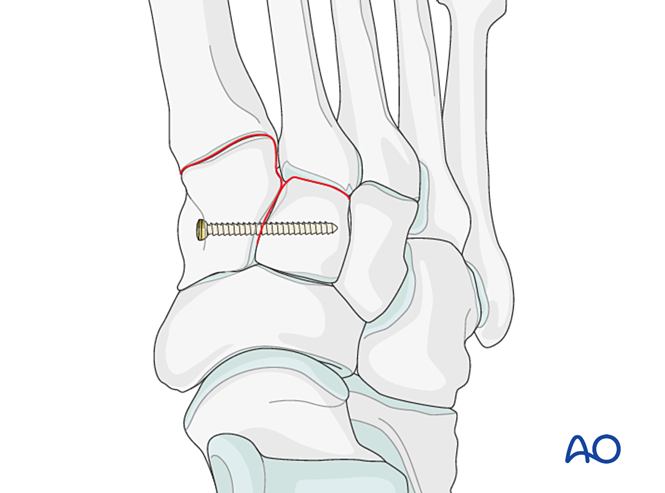
Schritt 2: Instabilität des zweiten Tarsometatarsalgelenks (falls vorhanden)
Stellen Sie die anatomische Beziehung zwischen dem zweiten Mittelfußknochen und dem intermediären Keilbein wieder her. Dies dient als Referenz für die Reduktion der übrigen Tarsometatarsalgelenke; eine präzise Ausrichtung ist entscheidend.
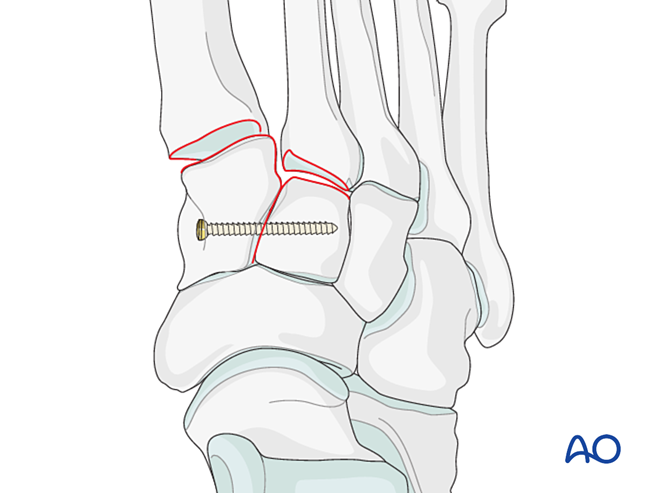
Bandinstabilität
Reduktion
- Führen Sie einen K-Draht von distal nach proximal intramedullär ein, um als Joystick für die axiale Ausrichtung zu dienen.
- Überprüfen Sie die axiale Ausrichtung im AP-Bild sowie die dorsale/plantare Ausrichtung im Seitenbild unter Durchleuchtung.
- Führen Sie den K-Draht über das Gelenk in den mittleren Keilbein-Knochen ein, um die Ausrichtung zu gewährleisten.
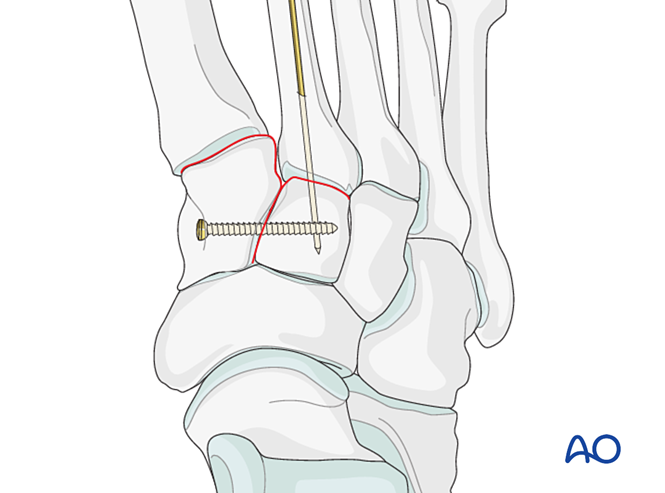
Festsetzung
- Platzieren Sie eine Positionierungsschraube quer über das Gelenk, um die Reposition aufrechtzuerhalten.
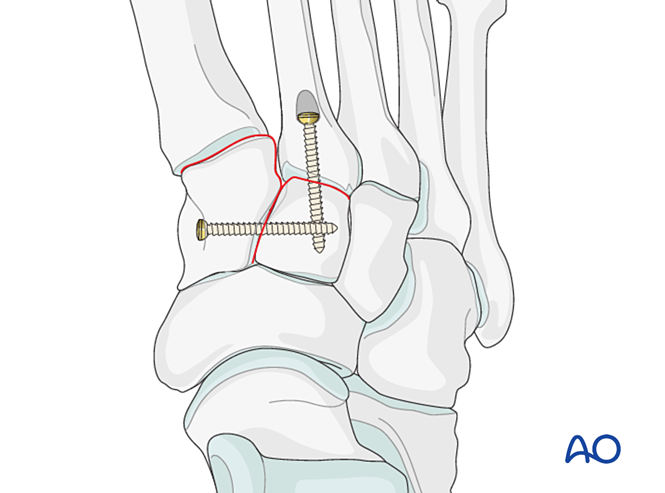
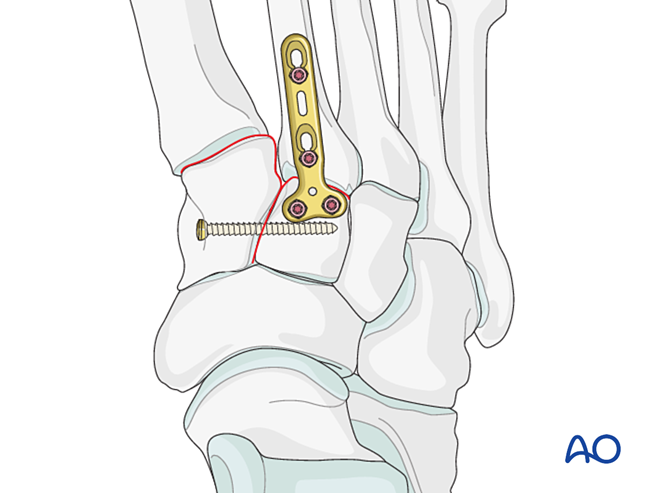
- Eine Mini-T-Platte kann verwendet werden, sofern die Knochenqualität dies zulässt.
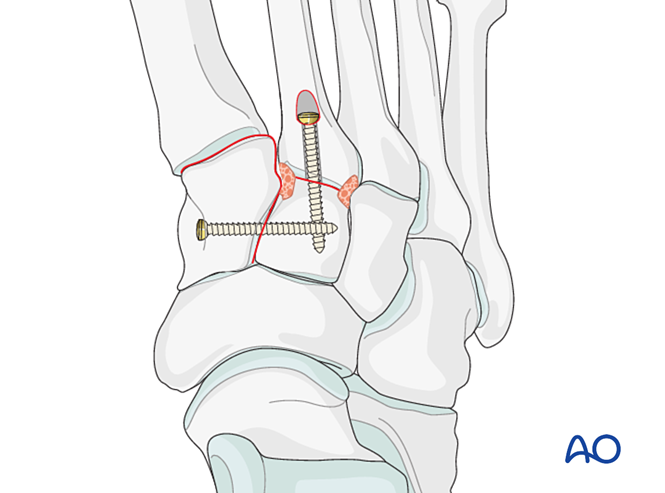
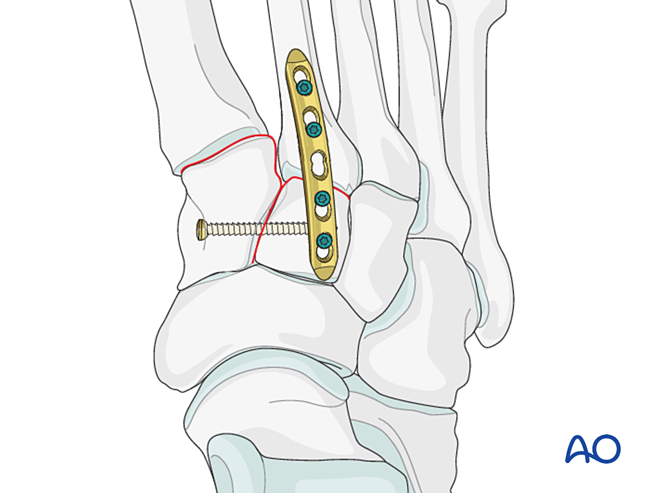
- Falls eine Arthrodese erforderlich ist, bereiten Sie das Gelenk vor, platzieren Sie eine transartikuläre Lag-Schraube und applizieren Sie Knochenersatzmaterial.
- Vorsicht: Die Lag-Schraube kann mit anderen Implantaten (z. B. einer Lisfranc-Band-Stabilisierungsvorrichtung) interferieren oder aufgrund einer Komminution der Basis des zweiten Mittelfußknochens kontraindiziert sein. In solchen Fällen kann eine Lisfranc-Platte (oder eine konturierte 2,7-mm-Verriegelungsplatte) eingesetzt werden.
Instabilität infolge einer proximalen Fraktur des zweiten Mittelfußknochens
Therapiewahl basierend auf dem Frakturtyp:
- Lag-Schraube (bei partiell intraartikulären Frakturen).
- Platte ± Lag-Schraube (bei vollständig intraartikulären Frakturen, bei denen die gelenkige Oberfläche rekonstruiert werden kann).
- Verriegelungsplatte ± Lag-Schraube (bei vollständig intraartikulären Frakturen mit Osteoporose oder wenn die Platzierung einer Lag-Schraube nicht möglich ist).
- Primäre Arthrodese bei frakturbedingter Längenstabilität oder Längeninstabilität (wenn die Gelenkfläche nicht rekonstruiert werden kann).
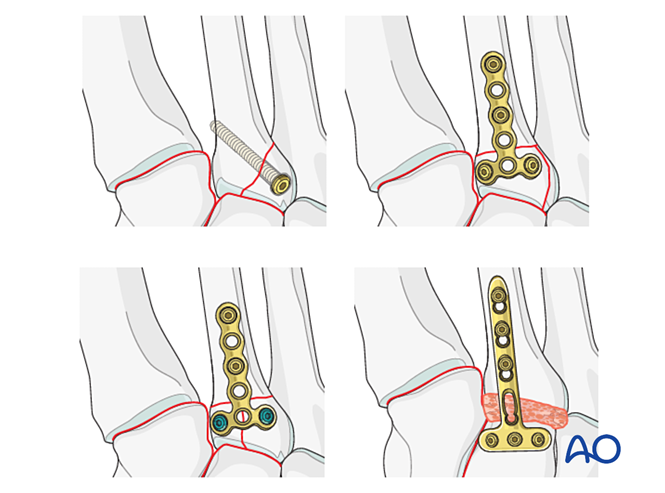
Falls das Tarsometatarsalgelenk nach Reduktion und Fixation weiterhin instabil bleibt, kann vorübergehend eine Überbrückungsplatte bis zum knöchernen Ausheilen angelegt werden. Alternativ kann eine primäre Arthrodese mittels transartikulärer Lag-Schraube durchgeführt werden.
Schritt 3: Ruptur der Lisfranc-Bandstruktur
Ziel: Reduzieren und komprimieren Sie die Basis des zweiten Mittelfußknochens zum medialen Keilbein, um Stabilität zu gewährleisten.
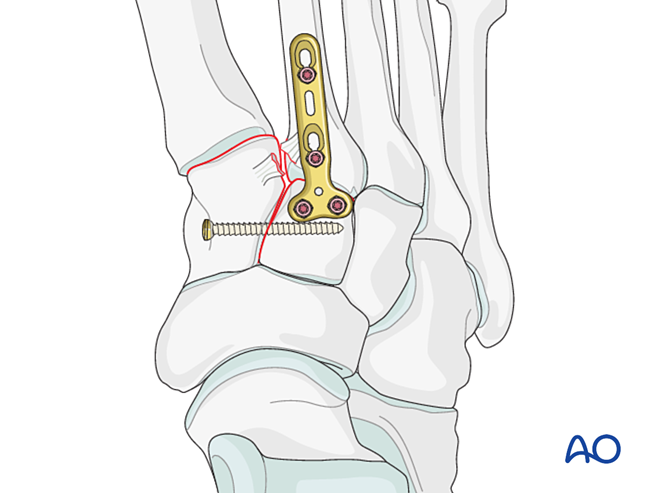
Lisfranc-Instabilität
Reduktion
- Bohren Sie lateral in der Basis des zweiten Mittelfußknochens und medial am medialen Keilbein Vorbohrungen, um die Platzierung einer Reduktionszange zu erleichtern.
- Verwenden Sie eine spitze Reduktionszange, um die Basis des zweiten Mittelfußknochens zum medialen Keilbein zu reduzieren; achten Sie dabei darauf, die geplante Schraubenbahn nicht zu verletzen.
- Die Reduktionszange kann perkutan entlang der Richtung der Lisfranc-Bandstruktur zur Kompression angelegt werden.
- Überprüfen Sie die Reduktion sowohl visuell als auch fluoroskopisch.
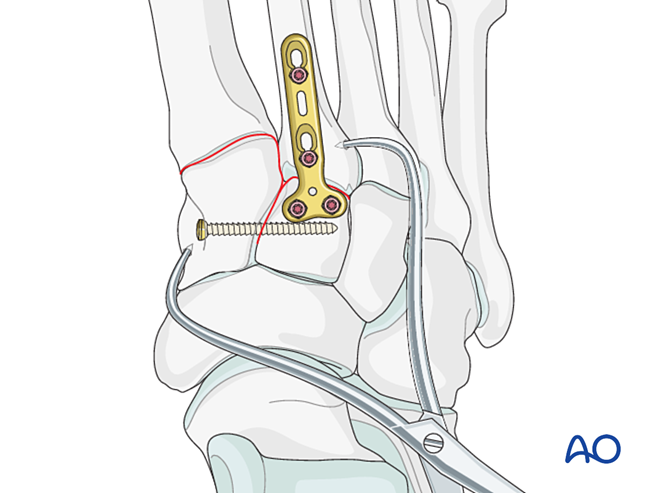
Stabilisierung
Fixationsmöglichkeiten umfassen:
- Positionierschraube von der Basis des zweiten Mittelfußknochens zum medialen Keilbein (oder umgekehrt).
- Elastische dynamische Fixation.
Falls die Basis des zweiten Mittelfußknochens comminuiert ist, kann stattdessen eine Positionierschraube zwischen dem ersten und zweiten Mittelfußknochen verwendet werden.
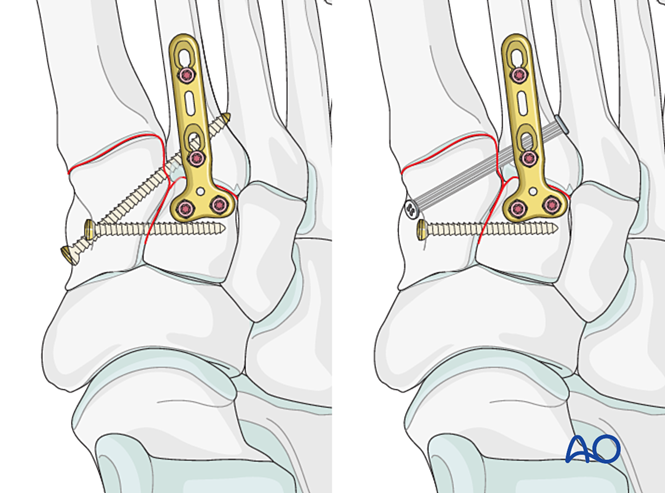
Schritt 4: Instabilität des ersten Tarsometatarsalgelenks (falls vorhanden)
Bandinstabilität
Reduktion
Bei rein ligamentärer Verletzung das Gelenk mittels einer spitzen Reduktionszange reponieren.
Festsetzung
Eine Positionierschraube zur Erzielung der Stabilität platzieren; zur Verbesserung der Stabilität können zwei Schrauben verwendet werden.
Die Schraubenlöcher versenken, um ein Hervortreten der Schraubenköpfe zu vermeiden.
Instabilität aufgrund einer proximalen Fraktur des ersten Mittelfußknochens – Wie bei proximalen Frakturen des zweiten Mittelfußknochens beschrieben behandeln.
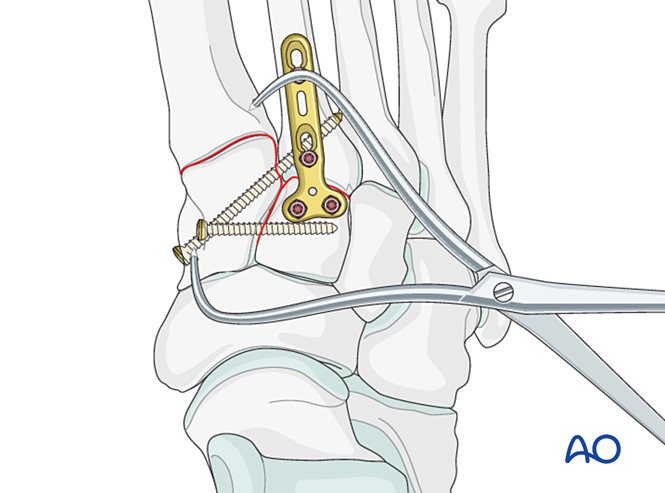
Schritt 5: Instabilität des dritten Tarsometatarsalgelenks (falls vorhanden)
Bandinstabilität
Reduktion
Das Gelenk mittels einer spitzen Reduktionszange reponieren.
Fixation / Fusion
Platzieren Sie mindestens eine distal-proximale intramedulläre Schraube, um die Fixation oder primäre Fusion zu erreichen.
Alternativ kann eine konturierte 2,7-mm-Überbrückungsplatte zur vorübergehenden Stabilisierung bis zum Einheilen verwendet werden. Die Platte ist an die Knochenoberfläche anzupassen und mit Verriegelungsschrauben oder Schrauben im Neutralisationsmodus zu fixieren.
Frakturen des proximalen Drittels des Mittelfußknochens werden wie zuvor beschrieben behandelt.
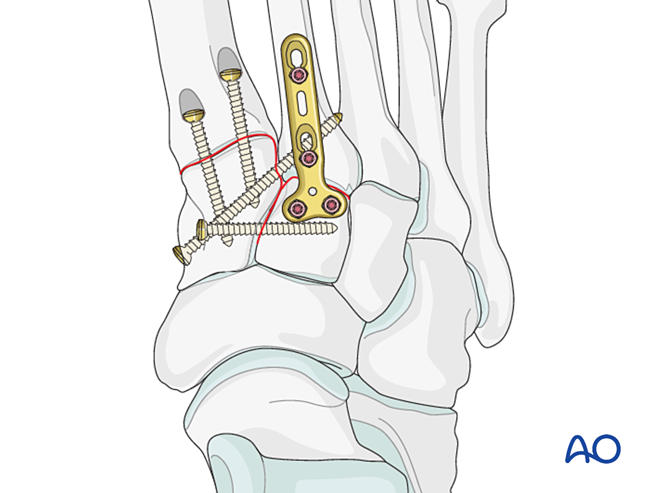
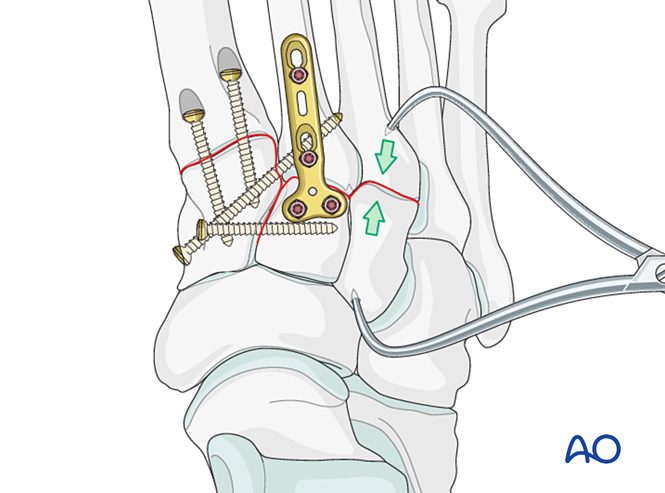
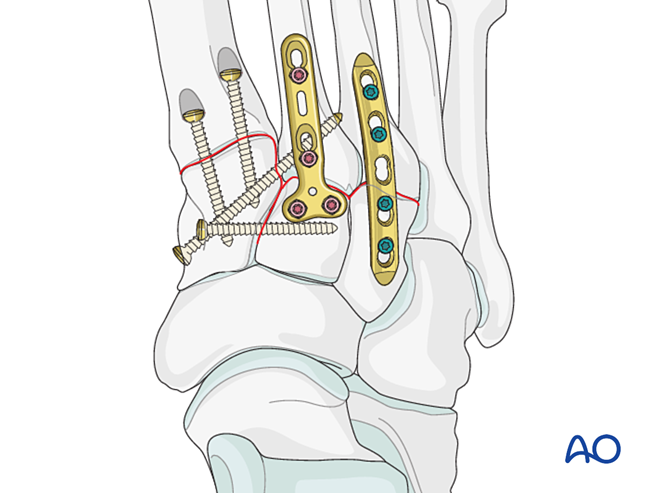
Schritt 6: Instabilität des vierten und fünften Tarsometatarsalgelenks (falls vorhanden)
- Laterale Säulenfrakturen werden zunächst nach den Prinzipien der Mittelfußknochenfrakturbehandlung versorgt; anschließend werden der vierte und fünfte Mittelfußknochen mit K‑Drähten am Kuboid fixiert.
- Ligamentöse Instabilität oder Restinstabilität nach der Fixation der medialen Säule wird wie folgt behandelt.
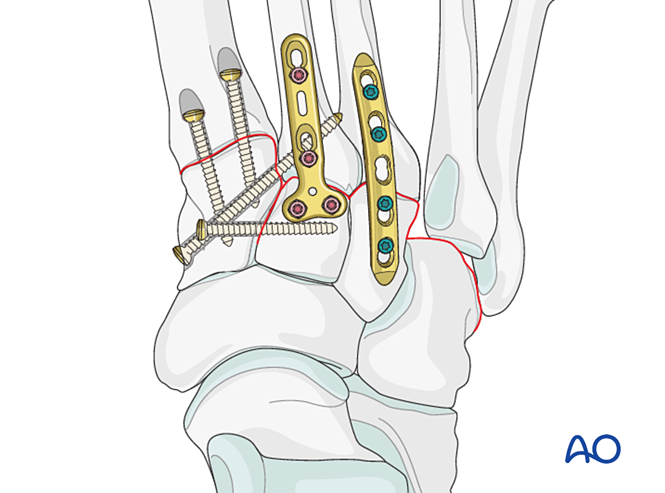
Reduktion
Lateral dislozierte Mittelfußknochen müssen mithilfe einer Reduktionszange anatomisch am Kuboid reponiert werden.
Überprüfen Sie die Reposition visuell und mittels Durchleuchtung.
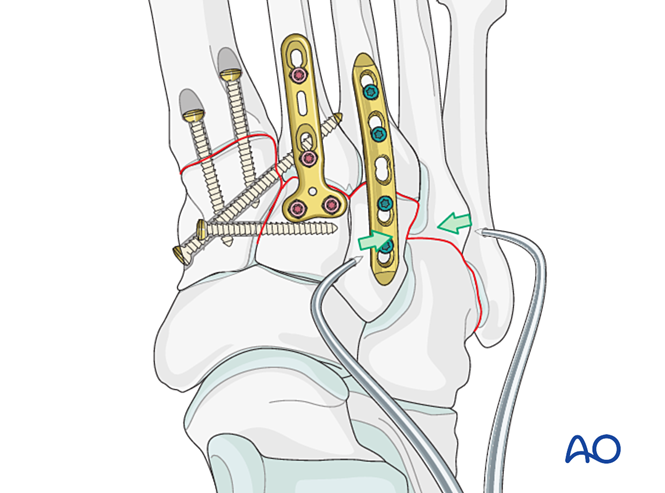
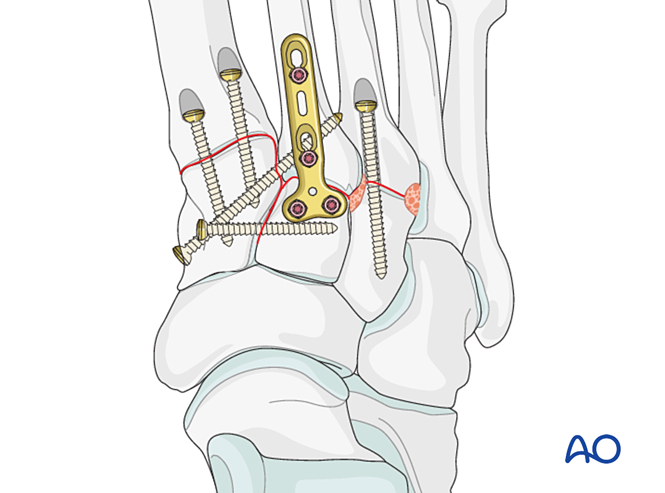
Festsetzung
Führen Sie K-Drähte von den Basen des vierten und fünften Mittelfußknochens in den Kuboid zur Fixation ein. Nach der Ausheilung entfernen Sie die K-Drähte.
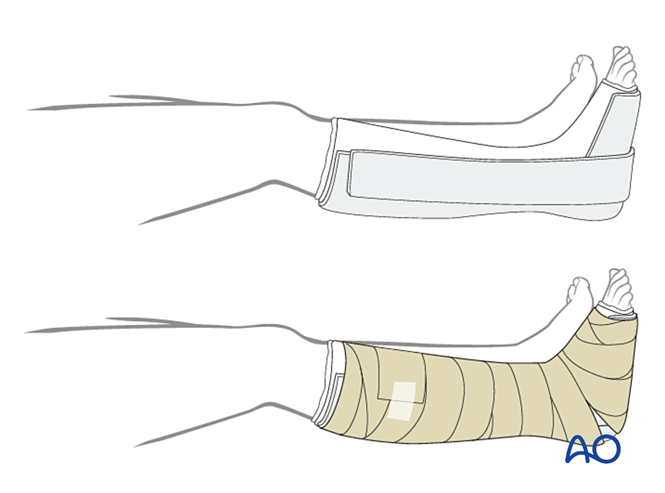
VI. Postoperative Versorgung
Auflage
Die erste Schicht sollte ein nichtadhäsiver antimikrobieller Verband sein. Wickeln Sie den Fuß von den Zehen bis zum Knie mit steriler Polsterung ein und verstärken Sie die mediale, laterale und dorsale Seite.
Fixierung
- Erste zwei Wochen: Verwenden Sie eine dreiseitige Gips-Schiene, wobei die vordere Seite offen bleibt, um einer Schwellung Platz zu geben. Stellen Sie sicher, dass die vertikalen Gipsanteile an der medialen und lateralen Seite sich nicht überlappen, und vermeiden Sie Druck auf die Fossa poplitea und die Wade.
- Bei rein ligamentären Verletzungen, die mit elastischer dynamischer Fixation behandelt werden, kann frühzeitig das Vollbelasten erlaubt sein; hierfür kann ein Gehschuh verwendet werden.
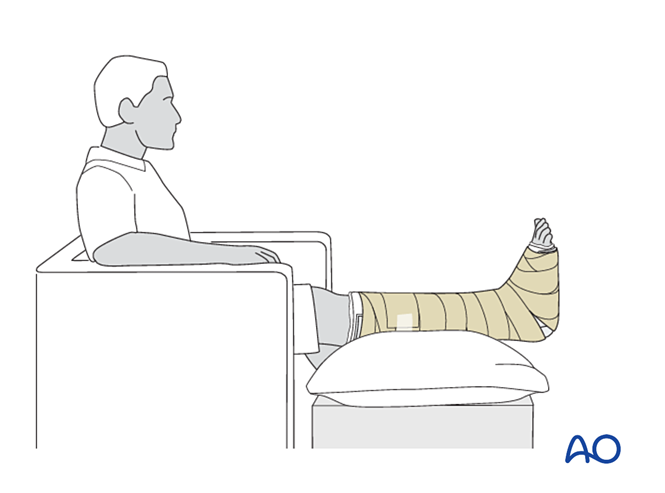
Follow-up
- Weisen Sie den Patienten an, das verletzte Glied hochzulagern (im Sitzen sollte der Fuß in Höhe zwischen Taille und Herz positioniert sein). Bei starker Schwellung ist eine Hochlagerung in Rückenlage erforderlich.
- Vermeiden Sie direkten Druck auf die Ferse, um Druckstellen zu verhindern.
- Die operative Wundauflage bleibt in der Regel bis zum ersten postoperativen Termin nach 2 Wochen zur Wundversorgung und Röntgenaufnahmen liegen. Falls eine Infektion oder ein Kompartmentsyndrom vermutet wird, sollte die Wundauflage früher entfernt werden, um die Wunde zu inspizieren.
- Strenges Nichtbelastungsregime bis zum radiologisch nachgewiesenen Knochenheilungszeitpunkt und bis zur Entfernung der K-Drähte (6–12 Wochen) bzw. der Überbrückungsgeräte (≥12 Wochen).
- Fördern Sie tägliche Zehenbewegungen. Verzichten Sie in der Frühphase auf formelle Physiotherapie.
- Falls sich eine Gastrocnemius-Kontraktur entwickelt (häufiger bei Mittelfuß-/Hinterfußverletzungen), kann eine Freilegung erforderlich sein.











