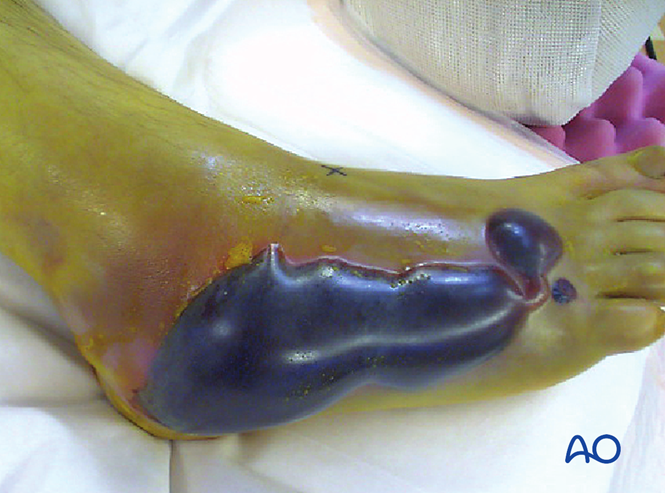
Хірургічна ілюстрація пошкодження Лісфранка, стандарт AO!
I. Вступ
Синдром ущільнення
У більш ніж 25 % випадків пошкодження Лісфранка може розвинутися або спричинити синдром ущільнення. Якщо підозрюється синдром ущільнення, необхідна фасціотомія. Набряк не зменшиться, доки не буде досягнуто репозиції. Однак оцінка стану м’яких тканин щодо покриття повинна бути проведена й перед хірургічним втручанням.
Планування перед операцією
Детальний передопераційний план наполегливо рекомендований для таких складних пошкоджень. Етапи планування включають:
1. Визначення суглобів, які є нестабільними.
2. Визначення того, чи зумовлена нестабільність кістковим пошкодженням чи пошкодженням зв’язок.
3. Розробка оптимальної стратегії реконструкції для кожного пошкодження.
4. Визначення ключових точок для відновлення довжини медіальної та латеральної колон.
5. Оцінити необхідність стабілізації зв’язкових ушкоджень та відповідно спланувати лікування (у тому числі міжстовпцеву зв’язкову нестабільність).
Загальна стратегія реконструкції
Хірургічна послідовність
Ушкодження Лісфранка є надзвичайно різноманітними й вимагають індивідуалізованих планів лікування.
Загальну поетапну стратегію реконструкції можна описати таким чином:
1. Відновити нормальні анатомічні взаємовідносини між клиноподібними кістками та підтаранною кісткою.
2. Відновити нормальні анатомічні взаємовідносини між другою плюсневою кісткою та проміжною клиноподібною кісткою (це становить основу для подальшого зведення).
3. Відновити нормальні анатомічні взаємовідносини між другою плюсневою кісткою та медіальною клиноподібною кісткою.
4. Лікувати ушкодження плюсне-таранних суглобів у такій послідовності: 1-й → 3-й → 4-й → 5-й плюсне-таранні суглоби.
Принципи фіксації
- При кісткових ушкодженнях 1–3-го тарзометатарсальних суглобів першим вибором є реконструкція; якщо реконструкція неможлива, виконують артродез.
- При нестабільних суглобах без кісткових ушкоджень немає чітких рекомендацій щодо того, чи слід виконувати фузію чи тимчасове фіксування; вибір залежить від переваг хірурга та загального характеру ушкодження. Зазвичай фузія 1–3-го тарзометатарсальних суглобів мало впливає на функцію стопи.
- 4–5-й тарзометатарсальні суглоби повинні зберігати рухливість; переважним методом є тимчасове фіксування спицями Кіршнера.
- Деякі хірурги надають перевагу спочатку тимчасово зафіксувати всі ушкодження спицями Кіршнера, перевірити стабільність і функцію стопи, а потім виконати остаточне фіксування пластинами й гвинтами.
Час проведення операції
Час проведення операції визначається як ступенем ушкодження м’яких тканин, так і фізіологічним станом пацієнта.
II. Внутрішньоопераційна оцінка нестабільності суглобів
Стресові знімки під флюороскопічним контролем можуть допомогти при передопераційній оцінці.
Альтернативно можна отримати передопераційні рентгенівські знімки у положенні стоячи (якщо пацієнт здатен їх переносити).
Ці зображення допомагають визначити зв’язкову нестабільність між клиноподібними та плюсневими кістками.
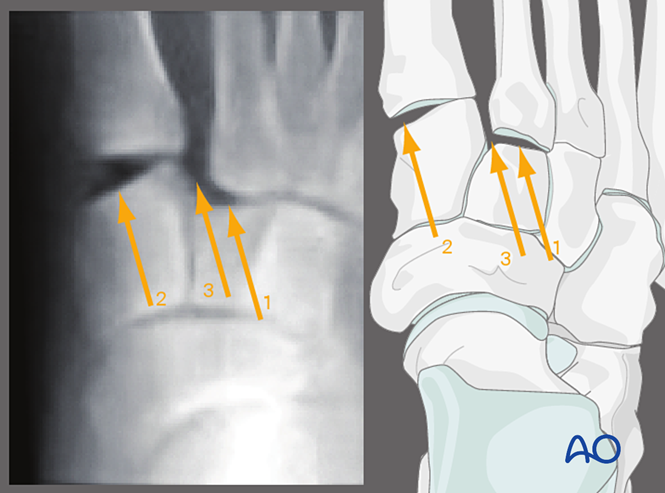
Вальгусне навантаження, передньо-задній огляд
Застосування вальгусного навантаження дозволяє спостерігати за:
1. Бічним зміщенням другої плюсневої кістки щодо проміжної клиноподібної кістки.
2. Нарушенням першого тарзометатарсального суглоба.
3. Розширенням проміжку між медіальною клиноподібною та другою плюсневою кістками (що свідчить про пошкодження зв’язки Лісфранка).
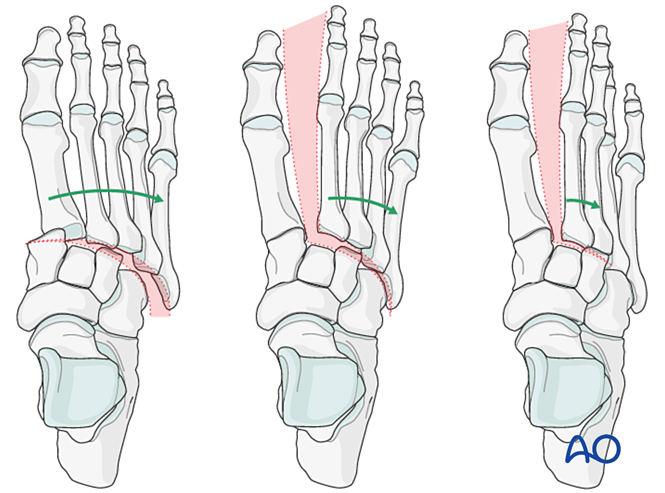
Інші знахідки включають:
- Бічне зміщення всіх плюсневих кісток.
- Бічне зміщення середньої та латеральної колонок.
- Ізолювання бічного зміщення середнього стовпа.
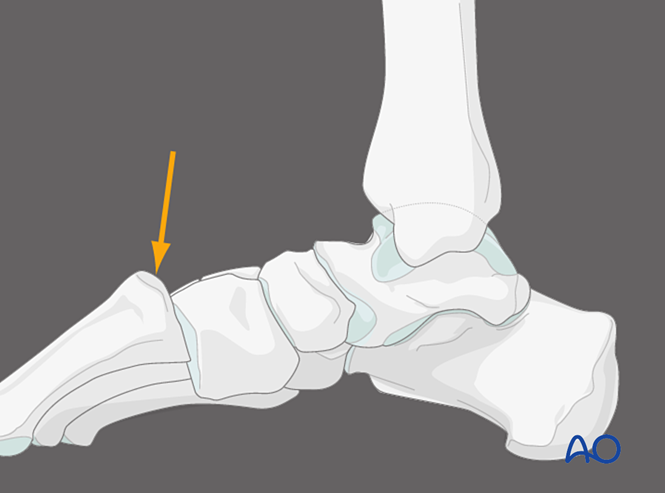
Плантарний тиск на перший тарзометатарсальний суглоб, медіальний вигляд
Застосування тиску до плантарної поверхні першого тарзометатарсального суглоба дозволяє виявити дорсальну капсульну нестабільність. За нормальних умов дорсальна кортикальна частина метатарсальної кістки повинна збігатися з дорсальною кортикальною частиною клиноподібної кістки. Дорсальне зміщення основи метатарсальної кістки за межі площини клиноподібної кістки свідчить про нестабільність першого тарзометатарсального суглоба.
III. Репозиція
Закрита репозиція
Під наркозом застосовують осьове тяжіння та повертають механізм травми для досягнення репозиції.
Відкрита репозиція
Якщо закрита репозиція не забезпечує анатомічної репозиції суглоба, це може бути спричинено кістковим блоком або втручанням м’яких тканин, що вимагає безпосередньої відкритої репозиції.
IV. Підготовка доступу
Пацієнта розміщують у положенні лежачи на спині зі згином коліна під кутом 90°.
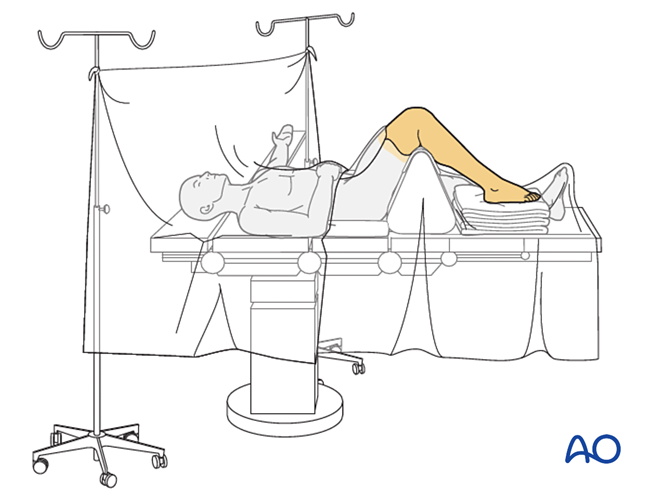
Вибір хірургічного доступу
Вибір доступу залежить від типу перелому. Найчастіше використовують такі доступи:
- дорсолатеральний доступ
- дорсомедіальний доступ
- медіальна універсальна розріз
- чрескожний доступ до п’яткової кістки
- безпечна зона для введення К-дроту/штифта Штейнмана
- Усі пошкодження Лісфранка включають другий тарзометатарсальний суглоб. Невеликоє подовження медіального розрізу дозволяє одночасно впливати на перший і третій тарзометатарсальні суглоби.
- додаткові колові розрізи можуть використовуватися для встановлення стягувальних гвинтів або фібер-стрічки (наприклад, для стягувального гвинта від медіальної кістки до проміжної клиноподібної кістки).
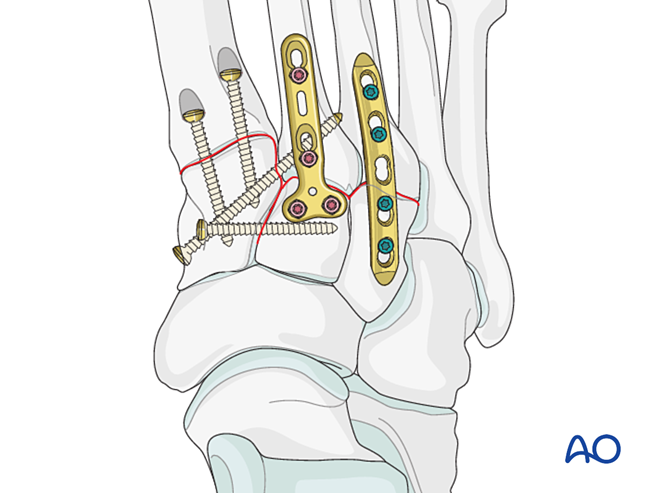
V. Хірургічні етапи
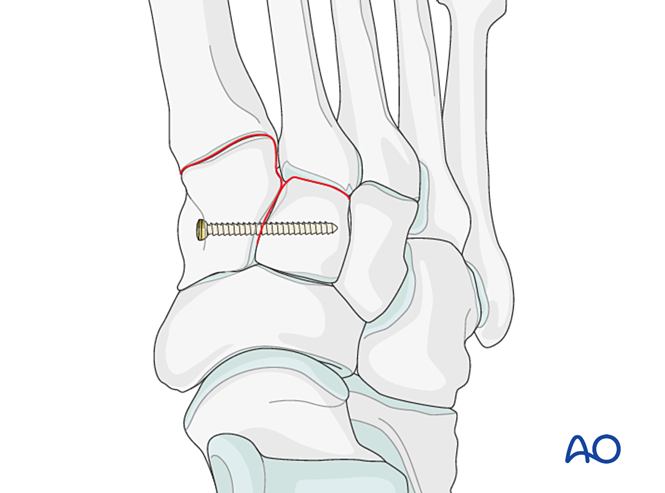
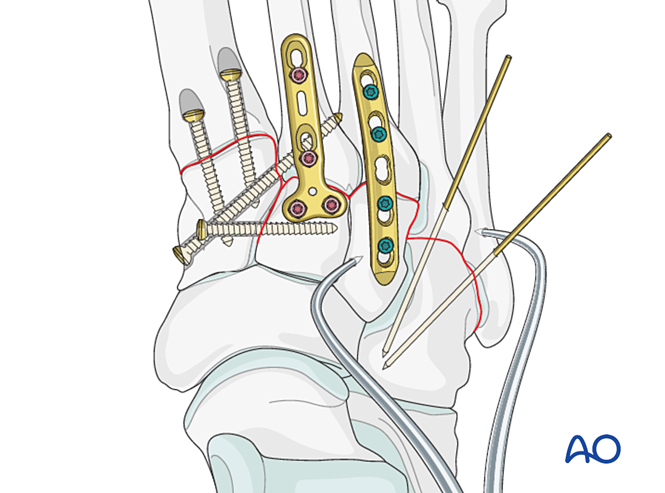
Етап 1: Нестабільність між медіальним та проміжним клиноподібними кістками
Якщо травма супроводжується нестабільністю між медіальною та проміжною клиноподібними кістками, можливими варіантами є тимчасова/остаточна фіксація або спайка:
- Встановіть орієнтаційний гвинт із медіальної клиноподібної кістки у проміжну клиноподібну кістку (див. ілюстрацію).
- Еластична динамічна фіксація.
- Виконайте міжклиноподібну артродезу (лаг-гвинти не повинні заходити в суглоб між медіальною та проміжною клиноподібними кістками).
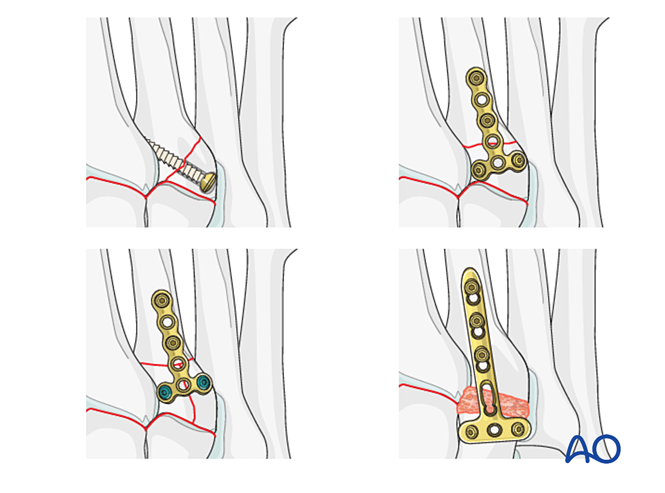
Етап 2: Нестабільність другого тарзометатарзального суглоба (за наявності)
Відновіть анатомічні взаємовідносини між другим плюсневим та проміжним клиноподібними кістками. Це становить опорну точку для редукції інших тарзометатарзальних суглобів; точне вирівнювання має вирішальне значення.
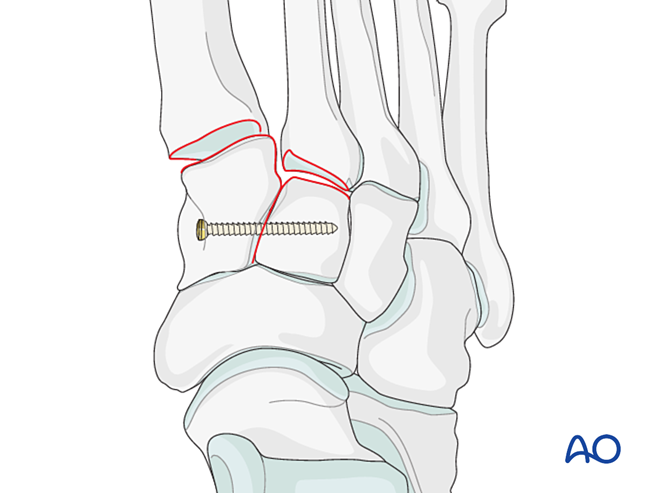
Зв’язкова нестабільність
Зменшення
- Введіть К-дріт у внутрішньомозковому напрямку з дистального кінця на проксимальний, щоб використовувати його як «джойстик» для осьового вирівнювання.
- Перевірте осьове вирівнювання у проекції передньо-задньої (AP) та дорсально-підошовне вирівнювання у бічній проекції за допомогою флюороскопії.
- Проведіть К-дріт через суглоб у проміжну клиноподібну кістку, щоб зберегти вирівнювання.
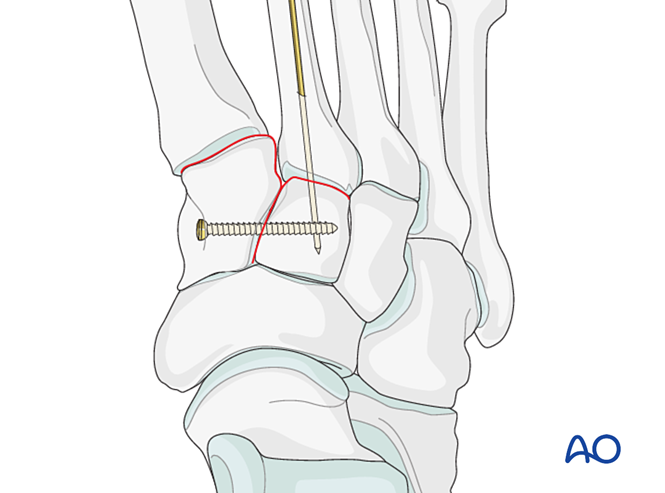
Зафіксація
- Встановіть фіксуючий гвинт через суглоб для збереження редукції.
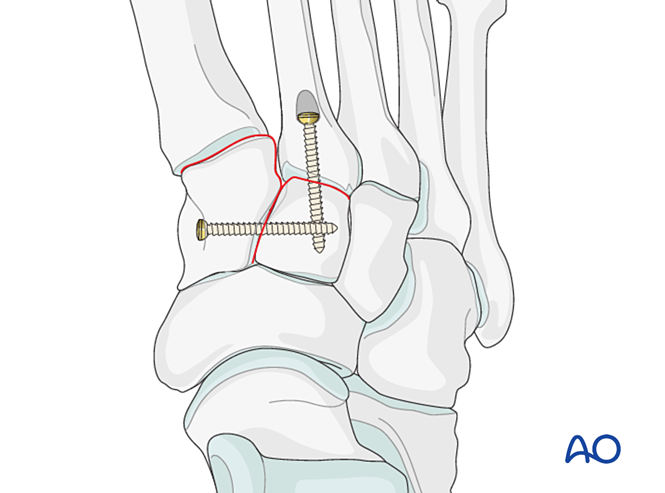
- Міні Т-пластина може бути використана, якщо якість кістки цього дозволяє.
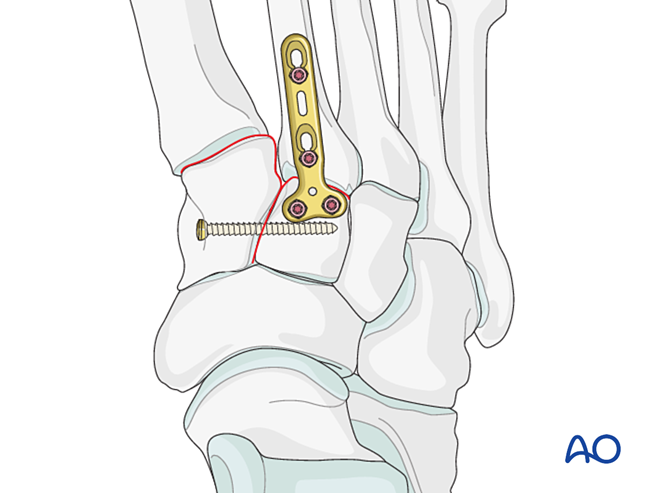
- - Якщо потрібна артродезія, підготуйте суглоб, введіть транссуглобовий лаг-гвинт і нанесіть кістковий трансплантат.
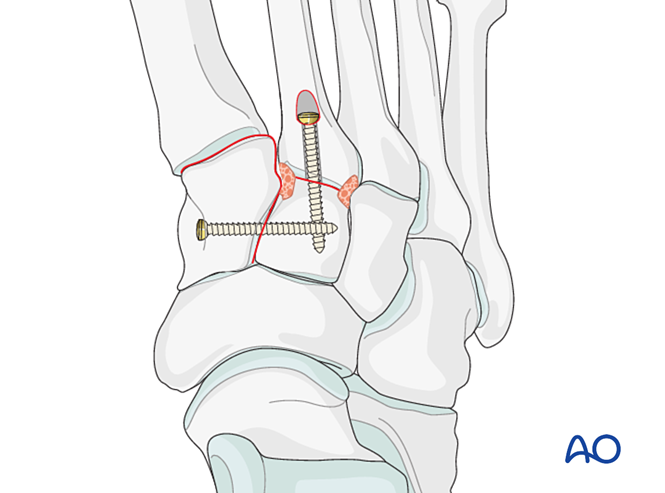
- Обережність: - Лаг-гвинт може заважати іншим імплантатам (наприклад, пристрою для стабілізації зв’язок Лісфранка) або бути протипоказаним через комінування основи другого плюсневого кістки. У таких випадках можна використати пластину Лісфранка (або контурну блокувальну пластину діаметром 2,7 мм).
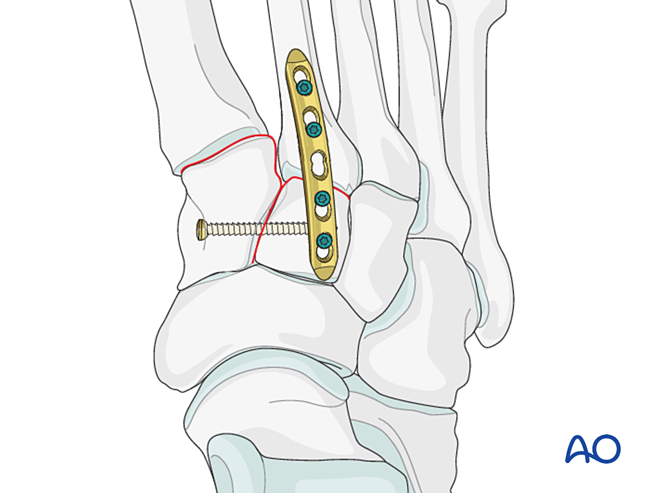
Нестабільність через перелом основи другого плюсневого кістки
Вибір методу лікування залежно від типу перелому:
- Лаг-гвинт (для часткових внутрішньосуглобових переломів).
- Пластина ± лаг-гвинт (для повних внутрішньосуглобових переломів, коли можливо відновити суглобову поверхню).
- Блокувальна пластина ± лаг-гвинт (для повних внутрішньосуглобових переломів при остеопорозі або коли розміщення лаг-гвинта неможливе).
- Первинне зростання для довжинно-стабільних або довжинно-нестабільних переломів (коли суглобову поверхню неможливо відновити).
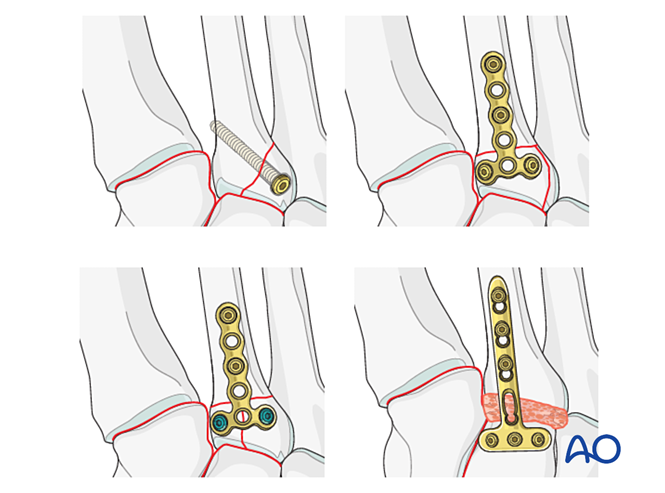
Якщо тарзометатарсальний суглоб залишається нестабільним після репозиції та фіксації, до настання кісткового заживлення може бути тимчасово застосована мостикова пластина. Альтернативно, первинне зростання може бути виконано за допомогою транссуглобового лаг-гвинта.
Крок 3: Розрив зв’язки Лісфранка
Мета: Репонувати та компресувати основу другого плюсневої кістки до медіального клиноподібного кістка, забезпечуючи стабільність.
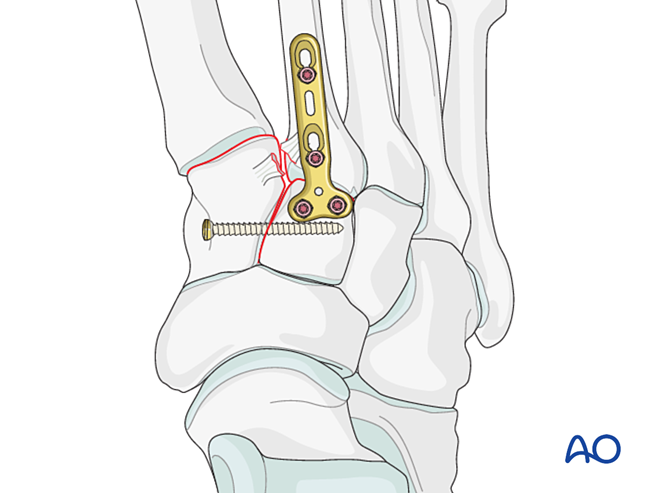
Нестабільність Лісфранка
Зменшення
- Попередньо просвердлити отвори з боку основи другого плюсневої кістки та з медіального боку медіального клиноподібного кістка, щоб полегшити розміщення з’єднувального клімпу.
- Використовувати гострокінцевий з’єднувальний клімп для репозиції основи другого плюсневої кістки до медіального клиноподібного кістка, уникнувши при цьому запланованої траєкторії гвинта.
- Затискач для редукції може бути застосований перкутанно у напрямку зв’язки Лісфранка для забезпечення компресії.
- Перевірте редукцію візуально та за допомогою флюороскопії.
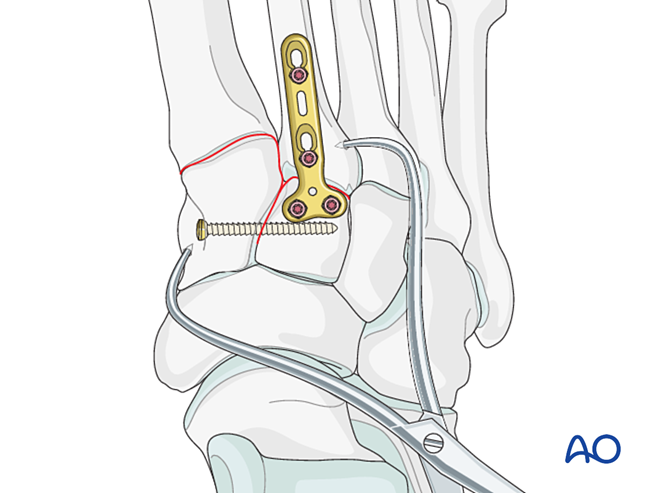
Стабілізація
Варіанти фіксації включають:
- Орієнтуючий гвинт із основи другого плюсневої кістки в медіальний клиноподібний кісток (або навпаки).
- Еластична динамічна фіксація.
Якщо основа другого плюсневої кістки є коммінованою, замість цього можна використати орієнтуючий гвинт між першою та другою плюсневими кістками.
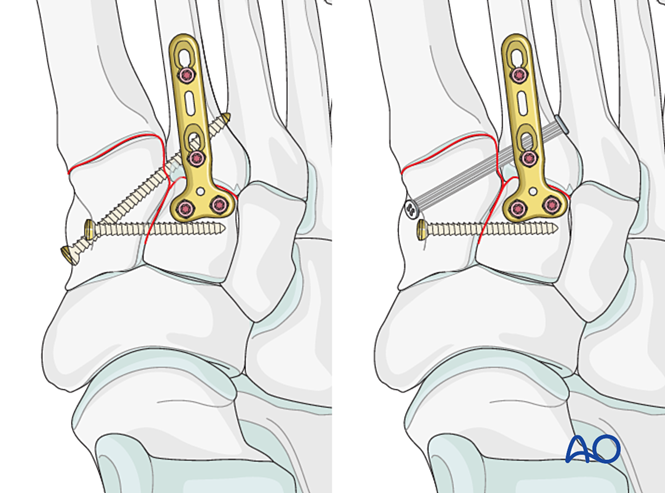
Крок 4: Нестабільність першого тарзометатарсального суглоба (за наявності)
Зв’язкова нестабільність
Зменшення
При чисто зв’язковій травмі здійсніть редукцію суглоба за допомогою гострокінцевого затискача для редукції.
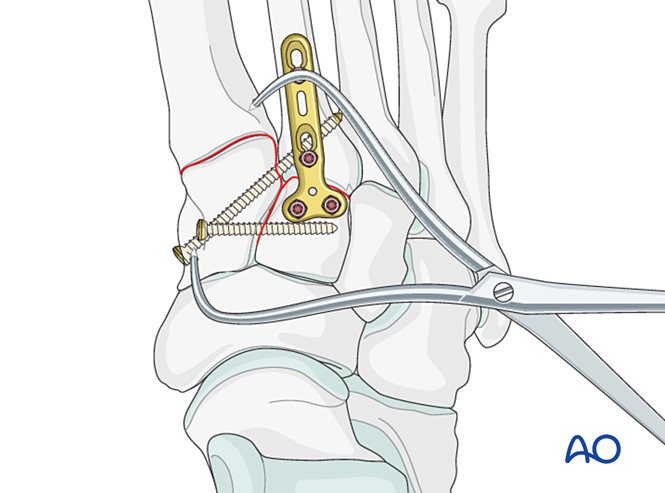
Зафіксація
Встановіть орієнтуючий гвинт для досягнення стабільності; для підвищення стабільності можна використати два гвинти.
Зробіть потайне розташування отворів під гвинти, щоб запобігти виступанню голівок гвинтів.
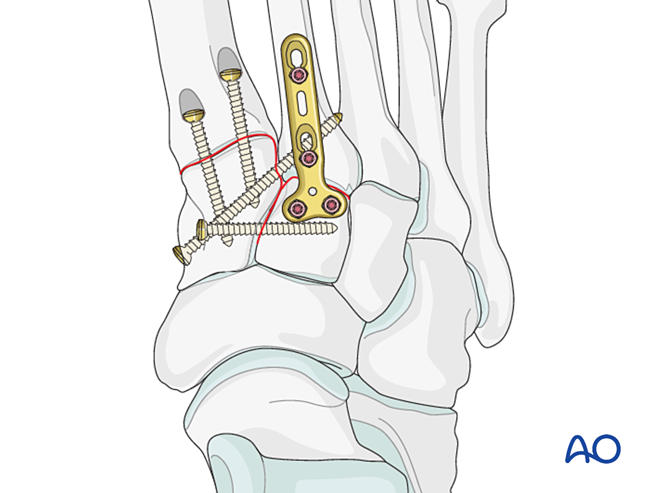
Нестабільність через перелом проксимального відділу першої плюсневої кістки – Лікувати, як описано для переломів проксимальної частини другого плюсневої кістки.
Крок 5: Нестабільність третього тарзометатарського суглоба (якщо присутня)
Зв’язкова нестабільність
Зменшення
Редукувати суглоб за допомогою гострокінцевого редукційного зажима.
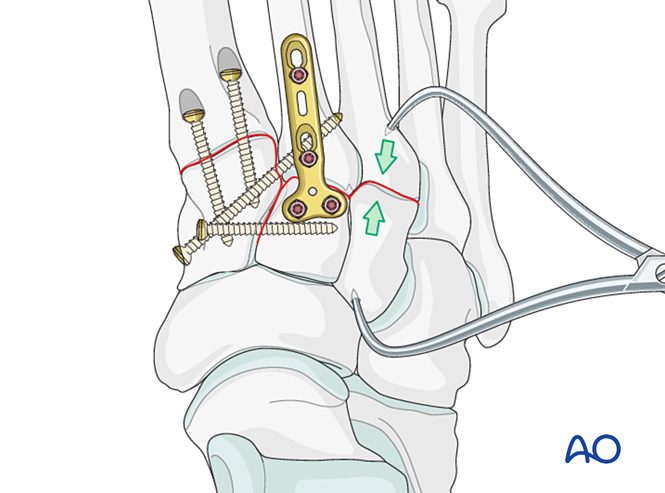
Фіксація / артродез
Для досягнення фіксації або первинного артродезу встановити щонайменше один внутрішньомозковий гвинт, що проходить від дистальної до проксимальної частини.
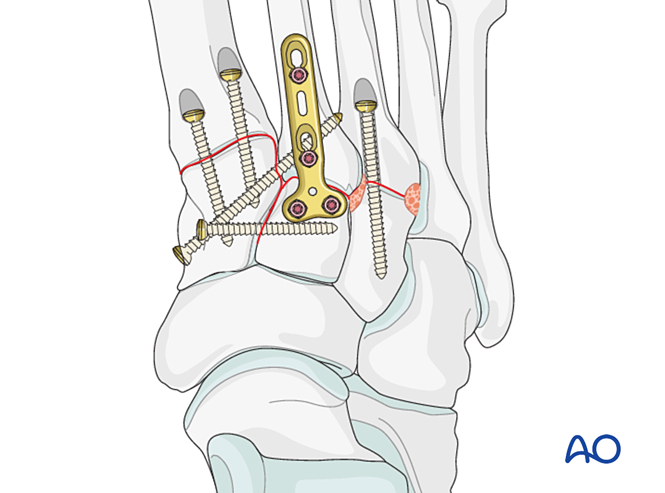
Альтернативно, для тимчасової стабілізації до моменту загоєння можна використовувати контурну мостову пластину 2,7 мм. Пластину слід адаптувати до поверхні кістки й фіксувати блокуючими гвинтами або гвинтами у нейтральному режимі.
Проксимальні переломи третьої плюсневої кістки лікують, як описано раніше.
Крок 6: Нестабільність четвертого та п’ятого тарзометатарських суглобів (якщо присутня)
— Переломи латеральної колонки спочатку лікують згідно з принципами лікування переломів плюсневих кісток, після чого четверту та п’яту плюсневі кістки фіксують до кубоподібної кістки за допомогою К-дротів.
— Лігаментозну нестабільність або залишкову нестабільність після фіксації медіальної колонки лікують таким чином.
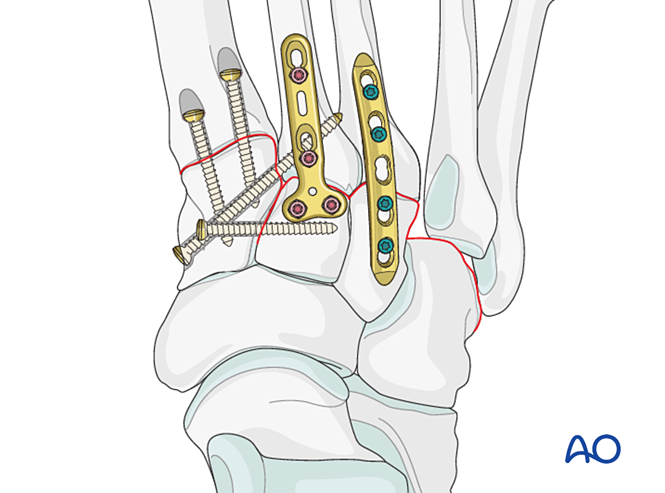
Зменшення
Поздовжньо зміщені плюсневі кістки повинні бути анатомічно репоновані до кубоподібної кістки за допомогою репонуючого затискача.
Перевірте репозицію візуально та за допомогою флюороскопії.
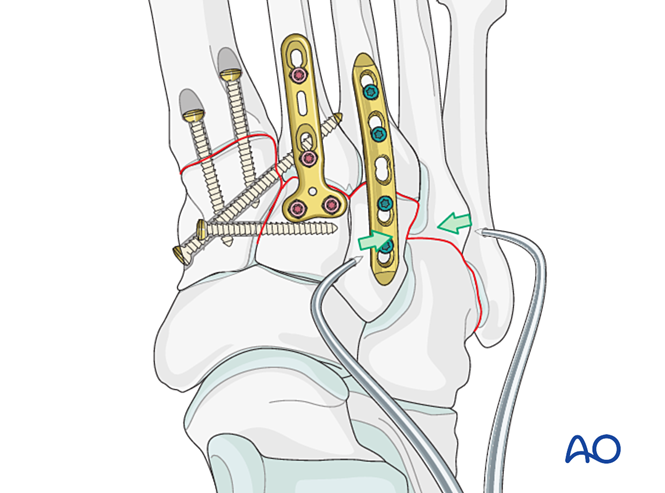
Зафіксація
Введіть К-дротики з основ четвертої та п’ятої плюсневих кісток у кубоподібну кістку для фіксації. Після загоєння видаліть К-дротики.
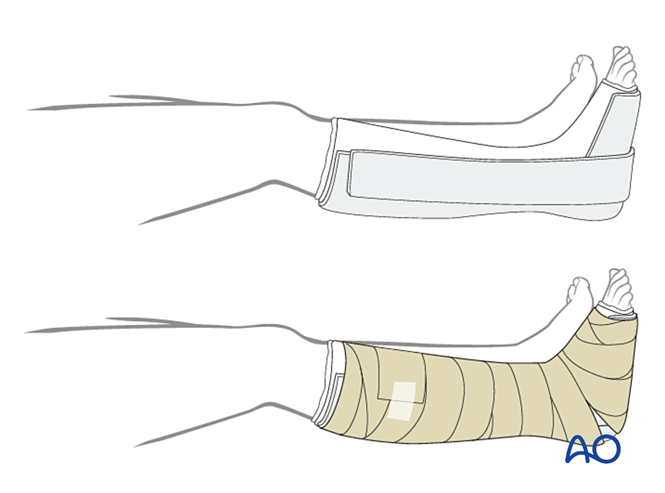
VI. Післяопераційний догляд
Обмотування
Перший шар має бути неадгезійною антибактеріальною пов’язкою. Обгорніть стопу стерильним прокладним матеріалом від пальців до коліна, посилюючи медіальну, латеральну та задню поверхні.
Фіксація
- Перші два тижні: Використовуйте тригранну гіпсову шину, залишаючи передню частину відкритою для компенсації набряку. Переконайтеся, що вертикальні частини гіпсу на медіальній та латеральній сторонах не накладаються одна на одну, і уникайте тиску на підколінну ямку та ікроножну м’язову групу.
— При чисто зв’язкових ушкодженнях, що лікуються еластичною динамічною фіксацією, може бути дозволена рання вагова навантаження, а також використання ходильного ботинця.
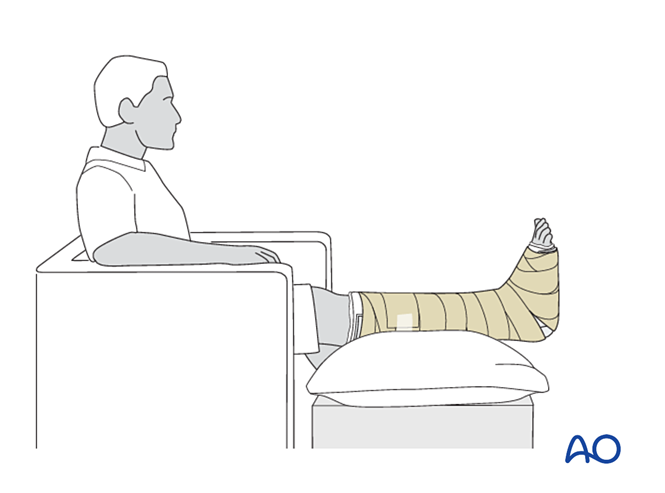
Контрольне обстеження
- Накажіть пацієнтові підняти уражену кінцівку (під час сидіння стопа повинна перебувати на рівні між талією й серцем). У разі важкого набряку необхідне підняття в положенні лежачи на спині.
- Уникайте безпосереднього тиску на п’ятку, щоб запобігти пресурним виразкам.
- Операційну пов’язку зазвичай залишають на місці до першого післяопераційного візиту через 2 тижні для заміни пов’язки та виконання рентгенографії. Якщо підозрюється інфекція або синдром ускладненої компартментної гіпертензії, пов’язку слід раніше зняти для огляду.
- Суворе заборонення навантаження на кінцівку до досягнення рентгенологічних ознак загоєння та видалення К-дротів (6–12 тижнів) або мостуючих пристроїв (≥12 тижнів).
- Заохочуйте щоденне рухання пальців ніг. Уранішній період уникайте формальної фізичної терапії.
- Якщо розвинеться контрактура ікроножного м’яза (частіше при пошкодженнях середньої частини стопи/п’яткової ділянки), може знадобитися її релаксація.











