Illustration chirurgicale de la lésion de Lisfranc, norme AO !
I. Introduction
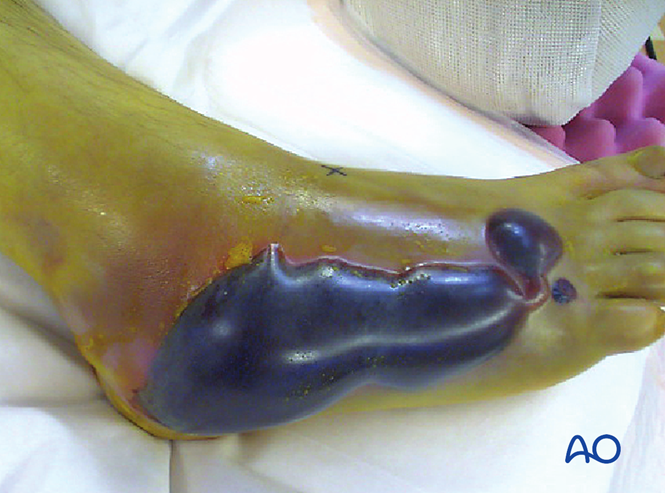
Syndrome des loges
Plus de 25 % des cas de lésion de Lisfranc peuvent être compliqués par un syndrome des loges ou y conduire. En cas de suspicion de syndrome des loges, une fasciotomie est requise. L’œdème ne disparaîtra pas avant que la réduction ne soit réalisée. Toutefois, la couverture tissulaire molle doit encore être évaluée avant toute intervention chirurgicale.
Planification préopératoire
Un plan préopératoire détaillé est fortement recommandé pour ces lésions complexes. Les étapes de planification comprennent :
1. Déterminer quels sont les articulations instables.
2. Déterminer si l’instabilité est due à une lésion osseuse ou à une lésion ligamentaire.
3. Élaborer la stratégie de reconstruction optimale pour chaque lésion.
4. Identifier les points clés permettant de restaurer la longueur des colonnes médiale et latérale.
5. Évaluer la nécessité d’une stabilisation des lésions ligamentaires et planifier en conséquence (y compris l’instabilité ligamenteuse intercolonne).
Stratégie générale de reconstruction
Séquence chirurgicale
Les lésions de Lisfranc sont très hétérogènes et exigent des plans thérapeutiques individualisés.
Une stratégie générale de reconstruction progressive peut être décrite comme suit :
1. Restaurer la relation anatomique normale entre les cunéiformes et le naviculaire.
2. Restaurer la relation anatomique normale entre le deuxième métatarse et le cunéiforme intermédiaire (cela constitue la base pour la réduction ultérieure).
3. Restaurer la relation anatomique normale entre le deuxième métatarse et le cunéiforme médial.
4. Traiter les lésions des articulations tarsométatarsiennes dans l’ordre suivant : 1re → 3e → 4e → 5e articulation tarsométatarsienne.
Principes de fixation
- Pour les lésions osseuses des articulations tarsométatarsiennes 1re à 3e, la reconstruction constitue le traitement de première intention ; si celle-ci n’est pas possible, une arthrodèse est réalisée.
- En cas d’articulations instables sans lésion osseuse, aucune recommandation claire ne précise s’il faut procéder à une arthrodèse ou à une fixation temporaire ; le choix dépend des préférences du chirurgien et du tableau lésionnel global. En général, l’arthrodèse des articulations tarsométatarsiennes 1re à 3e a peu d’impact sur la fonction du pied.
- Les articulations tarsométatarsiennes 4e et 5e doivent conserver leur mobilité ; la fixation temporaire par broches de Kirschner (K-wires) est la méthode privilégiée.
- Certains chirurgiens préfèrent d’abord fixer temporairement toutes les lésions à l’aide de broches de Kirschner (K-wires), évaluer la stabilité et la fonction du pied, puis procéder à une fixation définitive par plaque et vis.
Moment de l’intervention chirurgicale
Le moment de l’intervention chirurgicale dépend à la fois du degré de lésion des tissus mous et de l’état physiologique du patient.
II. Évaluation intraopératoire de l’instabilité articulaire
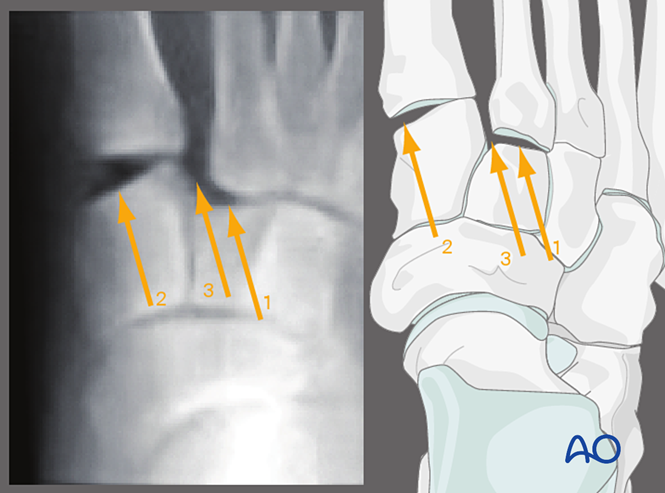
Les radiographies dynamiques sous fluoroscopie peuvent aider à l’évaluation préopératoire.
Alternativement, des radiographies préopératoires sous charge (si le patient peut les tolérer) peuvent être réalisées.
Ces images permettent d’évaluer l’instabilité ligamentaire entre les cunéiformes et les métatarsiens.
Contrainte en valgus, vue antéro-postérieure
L’application d’une contrainte en valgus permet d’observer :
1. Un déplacement latéral du deuxième métatarsien par rapport au cunéiforme intermédiaire.
2. Une rupture de l’articulation tarsométatarsienne première.
3. Un élargissement de l’espace entre le cunéiforme médial et le deuxième métatarsien (indiquant une lésion du ligament de Lisfranc).
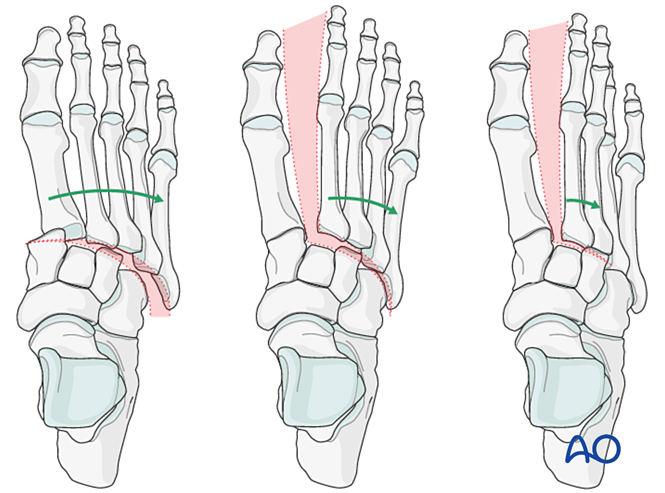
D’autres signes incluent :
- Un déplacement latéral de tous les métatarsiens.
- Un déplacement latéral des colonnes moyenne et latérale.
- Déplacement latéral isolé de la colonne moyenne.
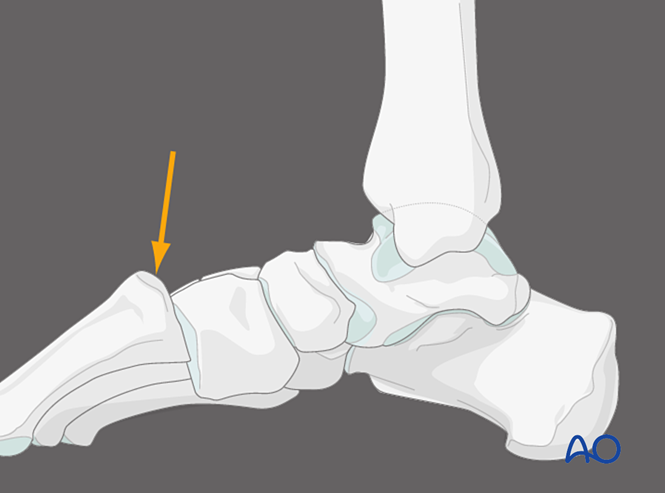
Pression plantaire sur l'articulation tarsométatarsienne médiale, vue médiale
L’application d’une pression sur l’aspect plantaire de la première articulation tarsométatarsienne permet de mettre en évidence une instabilité capsulaire dorsale. Dans des conditions normales, le cortex dorsal du métatarse doit s’aligner avec le cortex dorsal du cunéiforme. Un déplacement dorsal de la base du métatarse au-delà du plan du cunéiforme indique une instabilité de la première articulation tarsométatarsienne.
III. Réduction
Réduction fermée
Sous anesthésie, appliquer une traction axiale et inverser le mécanisme lésionnel afin d’obtenir la réduction.
Réduction ouverte
Si la réduction fermée ne permet pas d’obtenir une réduction anatomique de l’articulation, cela peut être dû à un obstacle osseux ou à une interposition de tissus mous, nécessitant une réduction ouverte directe.
IV. Préparation de l’abord
Le patient est placé en décubitus dorsal avec le genou fléchi à 90°.
Sélection de l'abord chirurgical
Le choix de l'abord dépend du type de fracture. Les abords couramment utilisés comprennent :
- Abord dorsolatéral
- Abord dorsomédial
- Incision médiale universelle
- Abord percutané du naviculaire
- Zone sûre pour le placement d'une broche de Kirschner / d'une broche de Steinmann
- Toutes les lésions de Lisfranc impliquent l'articulation tarsométatarsienne du deuxième rayon. Une incision médiale légèrement allongée permet de traiter simultanément les articulations tarsométatarsiennes du premier et du troisième rayons.
- Des petites incisions ponctuelles peuvent être utilisées pour le placement de vis de compression ou de ruban fibreux (par exemple, pour une vis de compression allant du cunéiforme médial au cunéiforme intermédiaire).
V. Étapes chirurgicales
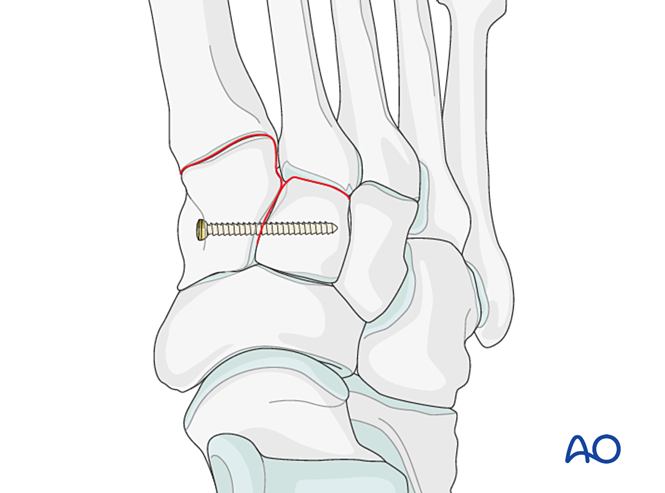
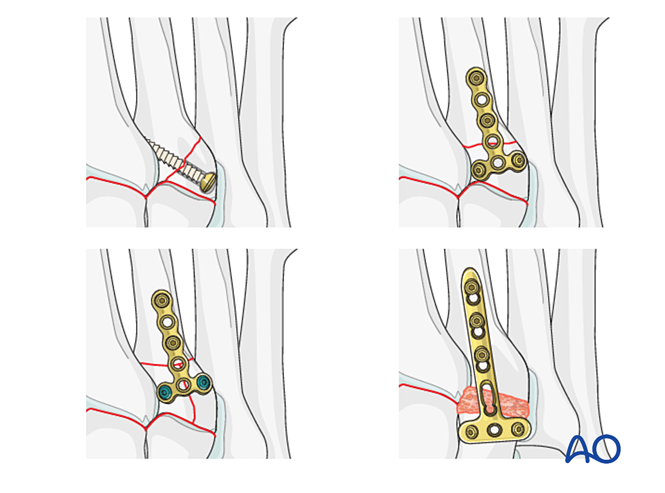
Étape 1 : Instabilité entre le cunéiforme médial et le cunéiforme intermédiaire
Si la lésion implique une instabilité entre le cunéiforme médial et le cunéiforme intermédiaire, les options comprennent la fixation temporaire/définitive ou la fusion :
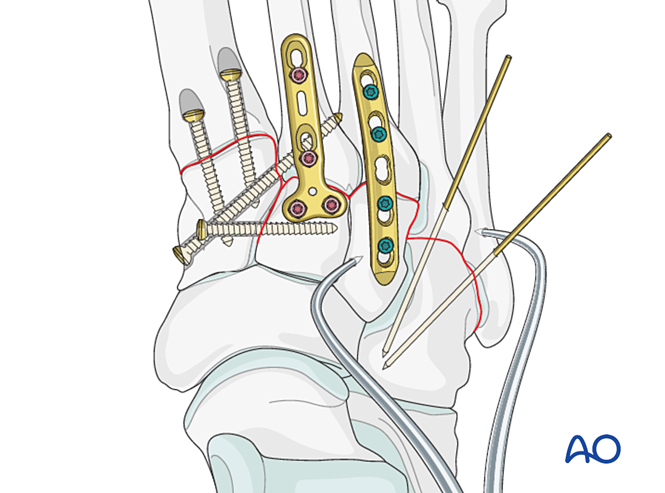
- Placer une vis de positionnement du cunéiforme médial vers le cunéiforme intermédiaire (voir illustration).
- Fixation dynamique élastique.
- Réaliser une arthrodèse intercunéiforme (les vis de compression ne doivent pas pénétrer dans l’articulation entre le cunéiforme médial et le cunéiforme intermédiaire).
Étape 2 : Instabilité de l’articulation tarsométatarsienne secondaire (le cas échéant)
Rétablir la relation anatomique entre le deuxième métatarse et le cunéiforme intermédiaire. Celle-ci sert de référence pour la réduction des autres articulations tarsométatarsiennes ; un alignement précis est essentiel.
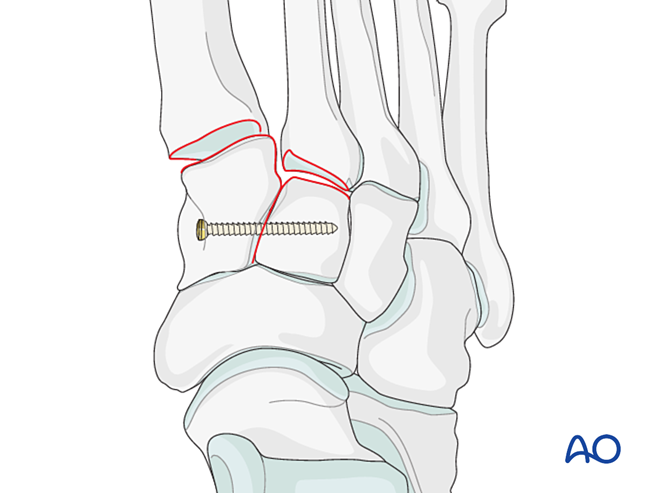
Instabilité ligamentaire
Réduction
- Introduire une broche de Kirschner de distal à proximal, intramédullaire, afin de servir de « manette » pour l’alignement axial.
- Vérifier l'alignement axial sur la vue antéropostérieure et l'alignement dorsal/plantaire sur la vue latérale sous fluoroscopie.
- Faire progresser l'aiguille de Kirschner à travers l'articulation jusqu'au cunéiforme intermédiaire afin de maintenir l'alignement.
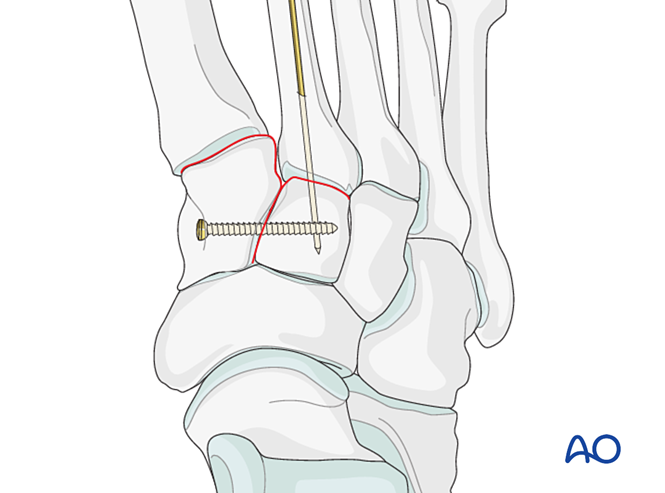
Fixation
- Placer une vis de positionnement à travers l'articulation pour maintenir la réduction.
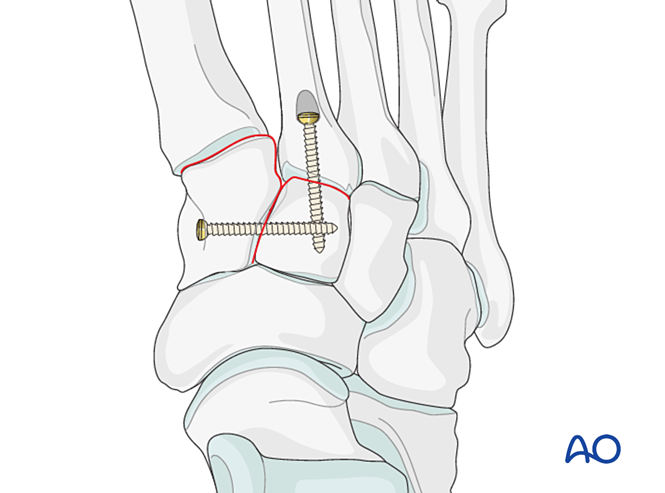
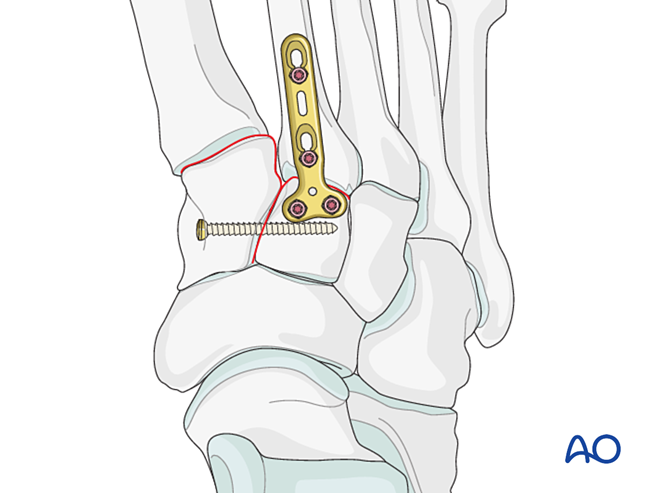
- Une mini-plaque en T peut être utilisée si la qualité osseuse le permet.
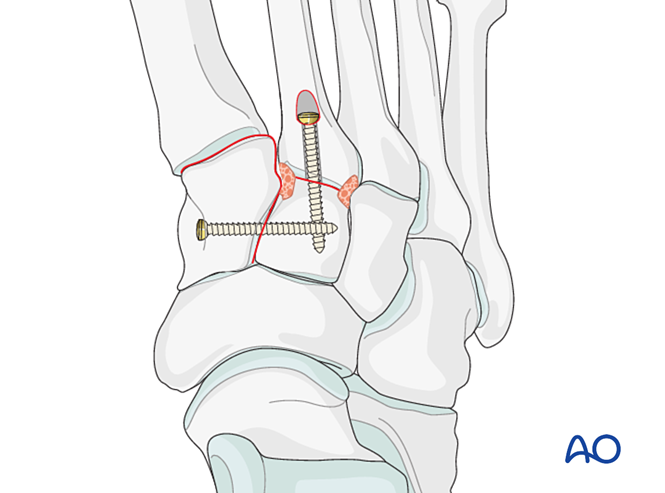
- Si une arthrodèse est requise, préparer l'articulation, placer une vis de compression transarticulaire et appliquer une greffe osseuse.
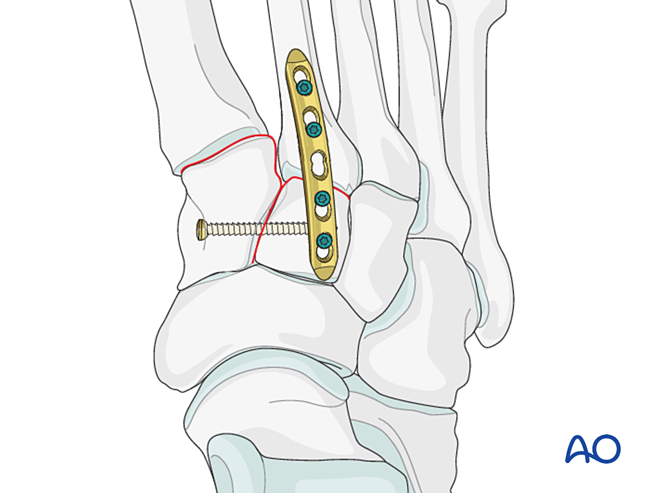
- Prudence : La vis de compression peut interférer avec d'autres implants (p. ex. dispositif de stabilisation du ligament de Lisfranc) ou être contre-indiquée en raison d'une comminution de la base du deuxième métatarsien. Dans de tels cas, une plaque de Lisfranc (ou une plaque verrouillable de 2,7 mm contournée) peut être utilisée.
Instabilité due à une fracture proximale du deuxième métatarsien
Choix du traitement en fonction du type de fracture :
- Vis de compression (pour les fractures partiellement intra-articulaires).
- Plaque ± vis de compression (pour les fractures complètement intra-articulaires où la surface articulaire peut être reconstruite).
- Plaque de blocage ± vis de compression (pour les fractures intra-articulaires complètes avec ostéoporose ou lorsque la pose d’une vis de compression n’est pas possible).
- Arthrodèse primaire pour les fractures stables ou instables en longueur (lorsque la surface articulaire ne peut pas être reconstruite).
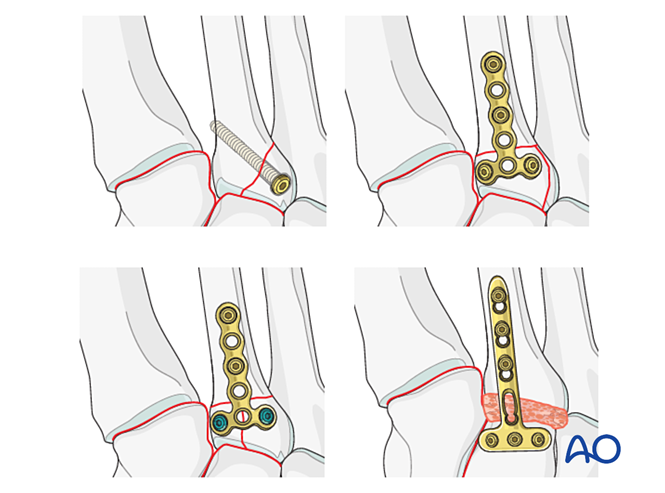
Si l’articulation tarsométatarsienne reste instable après la réduction et la fixation, une plaque de pontage peut être temporairement appliquée jusqu’à consolidation osseuse. En alternative, une arthrodèse primaire peut être réalisée à l’aide d’une vis de compression transarticulaire.
Étape 3 : Rupture du ligament de Lisfranc
Objectif : Réduire et comprimer la base du deuxième métatarse au cunéiforme médial afin d’assurer la stabilité.
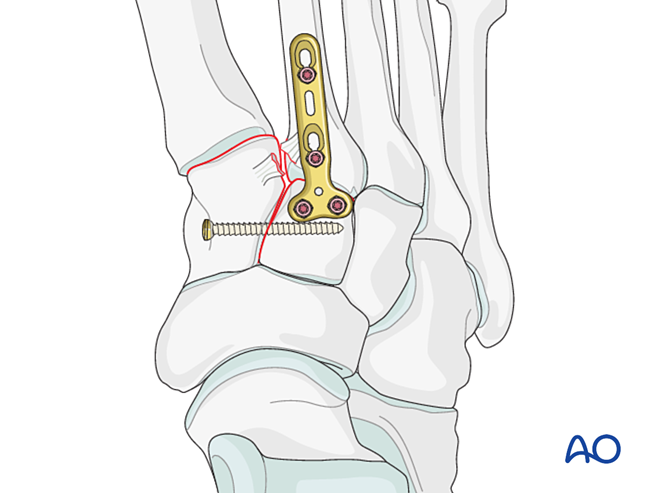
Instabilité de Lisfranc
Réduction
- Percer préalablement des trous latéralement à la base du deuxième métatarse et médialement sur le cunéiforme médial afin de faciliter la pose d’une pince de réduction.
- Utiliser une pince de réduction pointue pour réduire la base du deuxième métatarse au cunéiforme médial, en veillant à éviter le trajet prévu de la vis.
- La pince de réduction peut être appliquée par voie percutanée dans le sens du ligament de Lisfranc afin d’assurer une compression.
- Vérifiez la réduction à la fois visuellement et sous contrôle fluoroscopique.
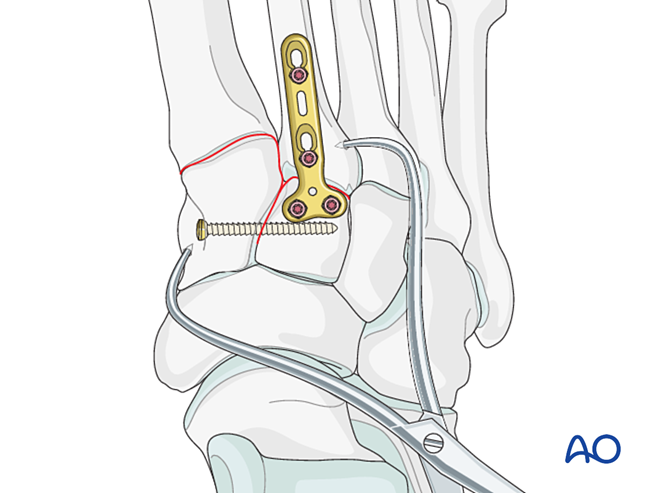
Stabilisation
Les options de fixation comprennent :
- Vis de positionnement allant de la base du deuxième métatarse au cunéiforme médial (ou inversement).
- Fixation dynamique élastique.
Si la base du deuxième métatarse est comminutive, une vis de positionnement entre le premier et le deuxième métatarse peut être utilisée à la place.
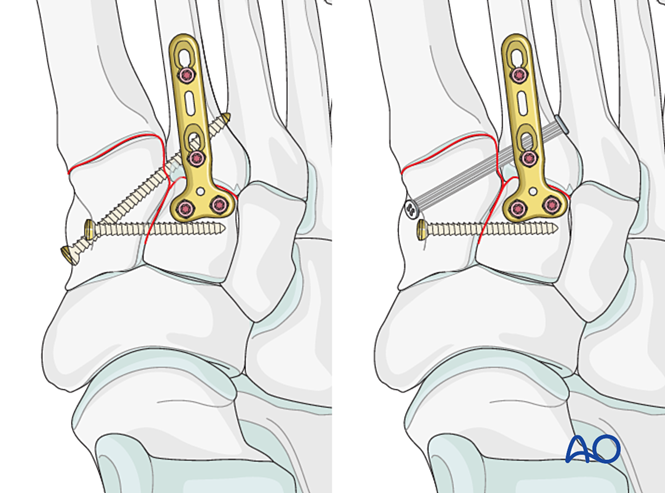
Étape 4 : Instabilité de l’articulation tarsométatarsienne médiale (si présente)
Instabilité ligamentaire
Réduction
En cas de lésion purement ligamentaire, réduisez l’articulation à l’aide d’une pince de réduction pointue.
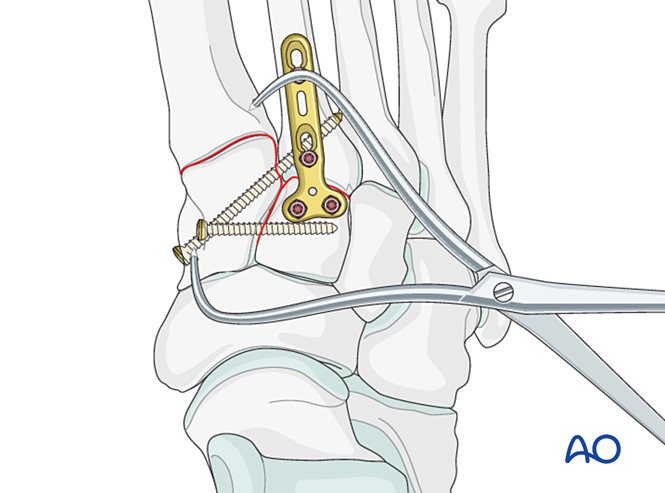
Fixation
Placez une vis de positionnement pour obtenir une stabilité ; deux vis peuvent être utilisées pour renforcer cette stabilité.
Fraisez les alésages des vis afin d’éviter la saillie des têtes de vis.
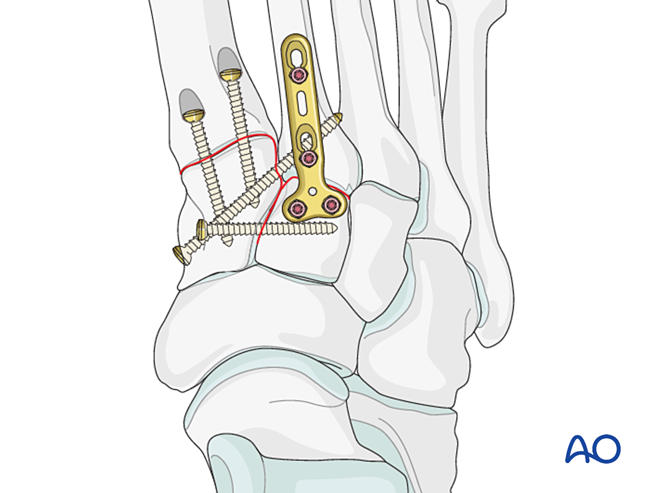
Instabilité due à une fracture proximale du premier métatarse – Traiter comme décrit pour les fractures proximales du deuxième métatarse.
Étape 5 : Instabilité de l’articulation tarsométatarsienne tierce (le cas échéant)
Instabilité ligamentaire
Réduction
Réduire l’articulation à l’aide d’une pince de réduction pointue.
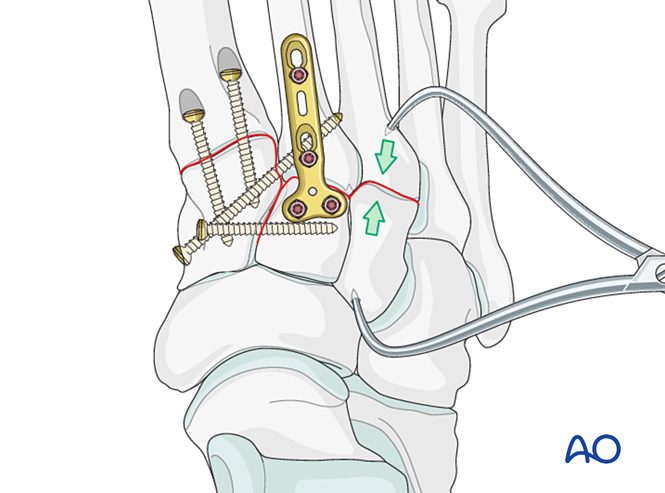
Fixation / Arthrodèse
Placer au moins une vis intramédullaire distale-à-proximale afin d’obtenir une fixation ou une arthrodèse primaire.
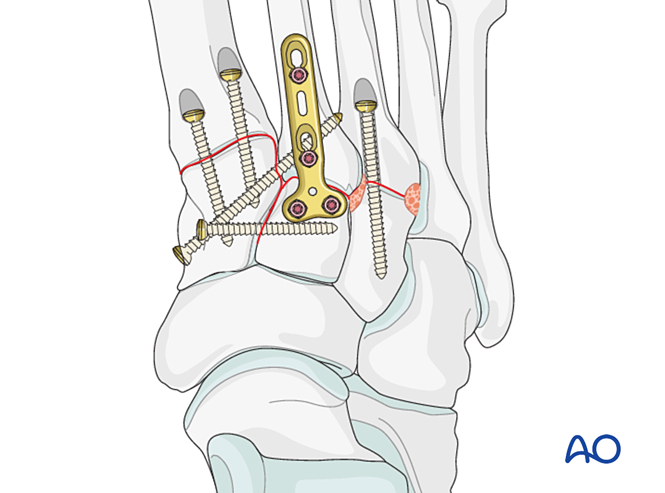
En alternative, une plaque de pontage contournée de 2,7 mm peut être utilisée pour une stabilisation temporaire jusqu’à consolidation. La plaque doit être adaptée à la surface osseuse et fixée à l’aide de vis à verrouillage ou de vis en mode neutralisation.
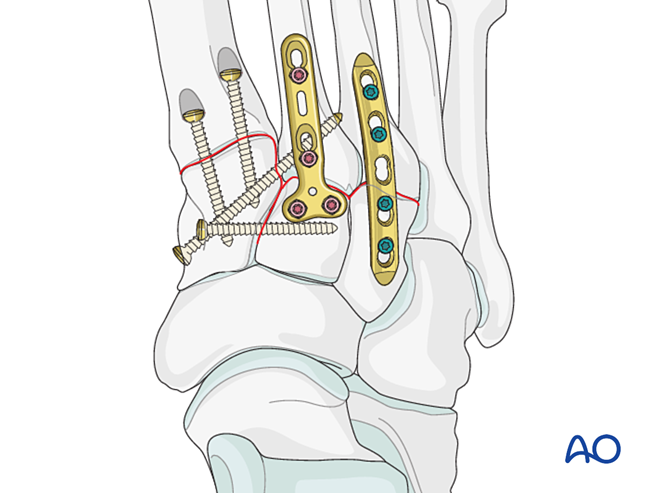
Les fractures proximales du troisième métatarse sont traitées comme décrit précédemment.
Étape 6 : Instabilité des articulations tarsométatarsiennes quatrième et cinquième (le cas échéant)
– Les fractures de la colonne latérale sont d’abord traitées selon les principes applicables aux fractures métatarsiennes, puis le quatrième et le cinquième métatarse sont fixés au cuboïde à l’aide d’aiguilles de Kirschner.
– L’instabilité ligamentaire ou l’instabilité résiduelle après la fixation de la colonne médiale est traitée comme suit.
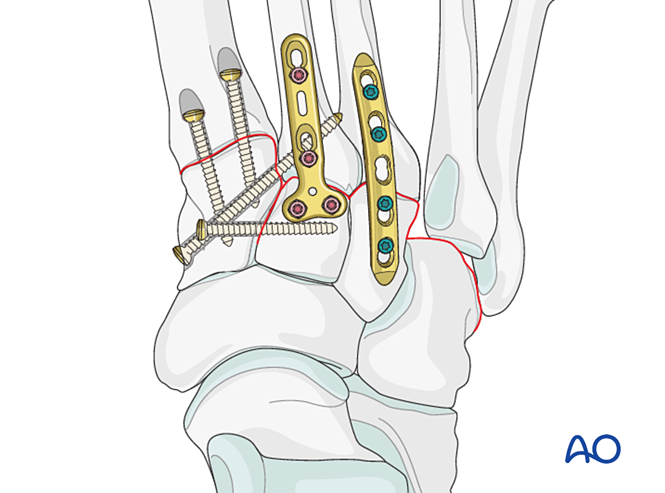
Réduction
Les métatarsiens déplacés latéralement doivent être réduits anatomiquement au niveau du cuboïde à l’aide d’une pince de réduction.
Vérifier la réduction visuellement et sous fluoroscopie.
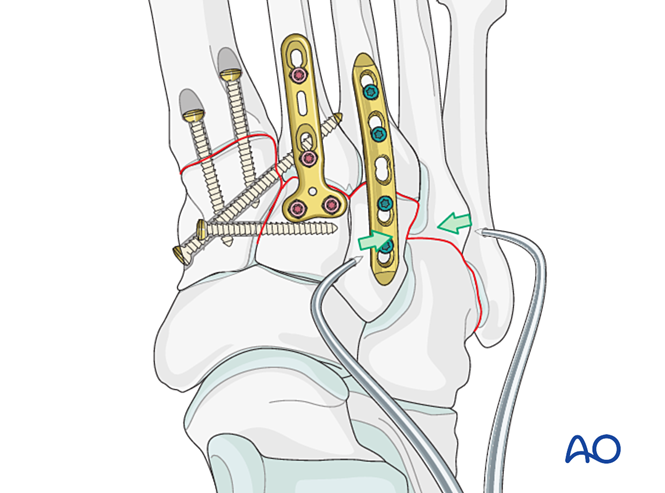
Fixation
Introduire des broches de Kirschner (K‑wires) depuis les bases du quatrième et du cinquième métatarsien jusqu’au cuboïde pour la fixation. Une fois la consolidation obtenue, retirer les broches de Kirschner.
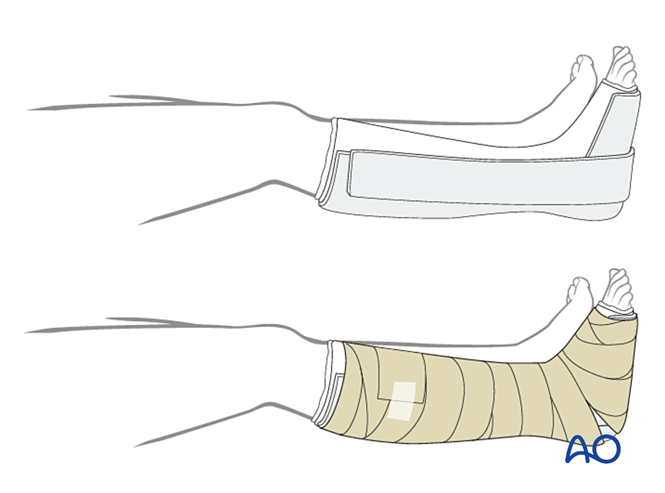
VI. Soins postopératoires
Pansement
La première couche doit être un pansement antimicrobien non adhérent. Envelopper le pied, des orteils jusqu’au genou, avec un matériau stérile souple, en renforçant les aspects médial, latéral et postérieur.
Immobilisation
- Deux premières semaines : Utiliser une attelle plâtrée à trois faces, laissant ouverte la face antérieure afin de permettre le gonflement. Veiller à ce que les parties verticales du plâtre sur les faces médiale et latérale ne se chevauchent pas, et éviter toute pression sur la fosse poplitée et le mollet.
- Pour les lésions ligamentaires pures traitées par une fixation dynamique élastique, une mise en charge précoce peut être autorisée, et une botte de marche peut être utilisée.
Consultation de suivi
- Demandez au patient d’élever le membre lésé (lorsqu’il est assis, le pied doit être positionné à mi-chemin entre la taille et le cœur). En cas de gonflement sévère, une élévation en position couchée sur le dos est nécessaire.
- Évitez toute pression directe sur le talon afin de prévenir les escarres.
- Le pansement opératoire est généralement maintenu en place jusqu’à la première visite postopératoire, prévue à 2 semaines, pour le changement du pansement et la réalisation de radiographies. Si une infection ou un syndrome des loges est suspecté, le pansement doit être retiré plus tôt afin d’effectuer une inspection.
- Non-appui strict jusqu’à consolidation radiographique et retrait des broches de Kirschner (6 à 12 semaines) ou des dispositifs de pontage (≥ 12 semaines).
- Encouragez quotidiennement les mouvements des orteils. Évitez une rééducation physique formelle au début.
- Si une contracture du muscle gastrocnémien se développe (plus fréquente dans les lésions du milieu du pied ou du pied postérieur), une libération chirurgicale peut être nécessaire.











