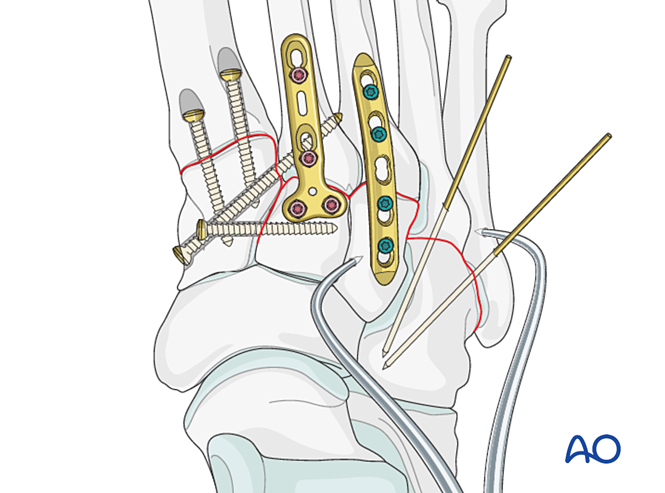
Ilustración cirúrxica da lesión de Lisfranc, ¡estándar AO!
I. Introdución
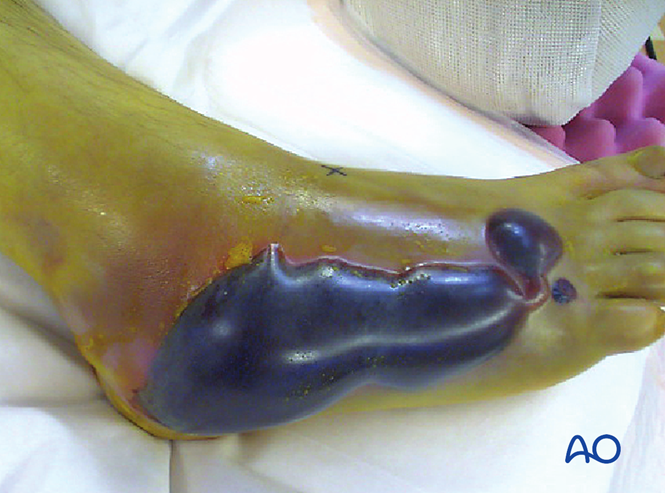
Síndrome compartimental
Máis do 25 % dos casos de lesión de Lisfranc poden complicarse ou dar lugar ao síndrome compartimental. Se se sospeita síndrome compartimental, é necesario realizar unha fasciotomía. O inchaço non remitirá ata que se consiga a redución. Non obstante, a cobertura dos tecidos brandos debe avaliarse previamente á intervención cirúrxica.
Planificación preoperativa
Recoméndase vivamente elaborar un plan preoperatorio detallado para estas lesións complexas. Os pasos de planificación inclúen:
1. Determinar qué articulacións son inestables.
2. Determinar se a inestabilidade se debe a unha lesión ósea ou a unha lesión ligamentosa.
3. Elaborar a estratexia óptima de reconstrución para cada lesión.
4. Identificar os puntos clave para restablecer a lonxitude das columnas medial e lateral.
5. Avaliar a necesidade de estabilización das lesións ligamentosas e planificar en consecuencia (incluída a inestabilidade ligamentosa intercolumnar).
Estratexia xeral de reconstrución
Secuencia cirúrxica
As lesións de Lisfranc son moi heteroxéneas e requiren planes de tratamento individualizados.
Pódese facer referencia a unha estratexia xeral de reconstrución por etapas do seguinte xeito:
1. Restaurar a relación anatómica normal entre os cuneiformes e o navicular.
2. Restaurar a relación anatómica normal entre o segundo metatarsiano e o cuneiforme intermedio (isto serve como base para a redución posterior).
3. Restaurar a relación anatómica normal entre o segundo metatarsiano e o cuneiforme medial.
4. Abordar as lesións da articulación tarso-metatarsiana na orde: 1ª → 3ª → 4ª → 5ª articulacións tarso-metatarsianas.
Principios de fixación
- Para lesións óseas das articulacións tarsometatarsianas 1ª–3ª, a reconstrución é a opción principal; se non é posible a reconstrución, realízase a artrodese.
- Para articulacións inestables sen lesión ósea, non hai directrices claras sobre se realizar a fusión ou a fixación temporal; a elección depende da preferencia do cirurxián e do patrón global da lesión. Xeralmente, a fusión das articulacións tarsometatarsianas 1ª–3ª ten pouca influencia na función do pé.
- As articulacións tarsometatarsianas 4ª–5ª deben manter a mobilidade; a fixación temporal con agullas de Kirschner (K-wire) é o método preferido.
- Algúns cirurxiáns prefiren fixar temporalmente todas as lesións con agullas de Kirschner (K-wire) primeiro, verificar a estabilidade e a función do pé e, despois, proceder á fixación definitiva con placa e parafusos.
Momento da cirurxía
O momento da cirurxía determinase tanto polo grao de lesión dos tecidos brandos como polo estado fisiolóxico do paciente.
II. Avaliación intraoperatoria da inestabilidade articular
As imaxes de estrés baixo fluoroscopia poden axudar na avaliación preoperatoria.
Alternativamente, poden obterse radiografías preoperatorias con carga (se o paciente as pode tolerar).
Estas imaxes axudan a determinar a inestabilidade ligamentosa entre os cuneiformes e os metatarsianos.
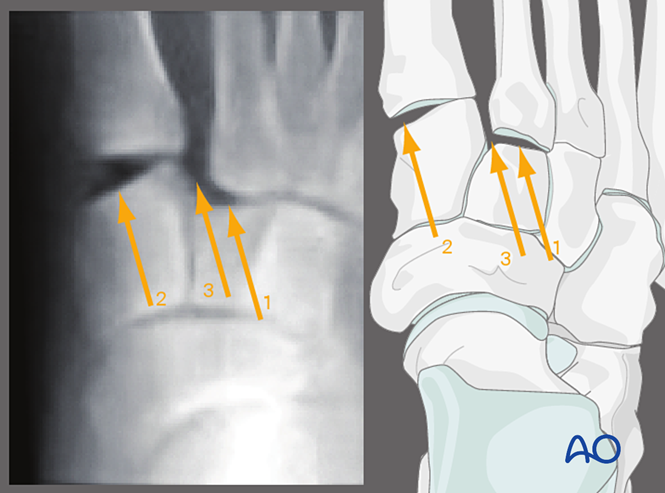
Vista AP con estrés valgo
A aplicación de estrés valgo permite observar:
1. Desprazamento lateral do segundo metatarsiano respecto ao cuneiforme intermedio.
2. Rotura da articulación tarsometatarsiana primeira.
3. Aumento do espazo entre o cuneiforme medial e o segundo metatarsiano (indicando lesión do ligamento de Lisfranc).
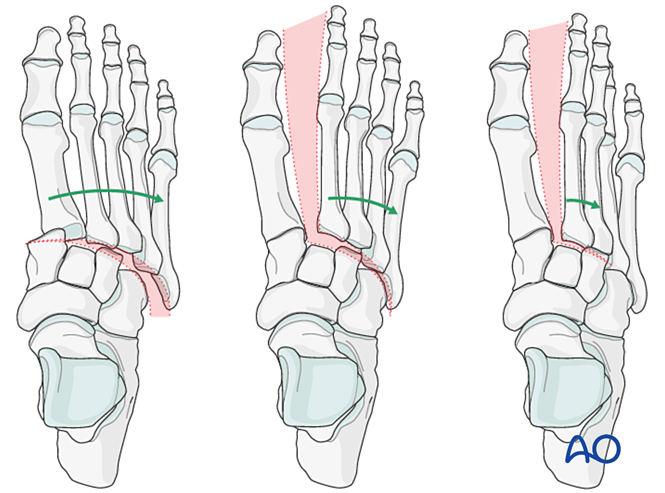
Outras achegas inclúen:
- Desprazamento lateral de todos os metatarsianos.
- Desprazamento lateral das columnas media e lateral.
- Desprazamento lateral illado da columna media.
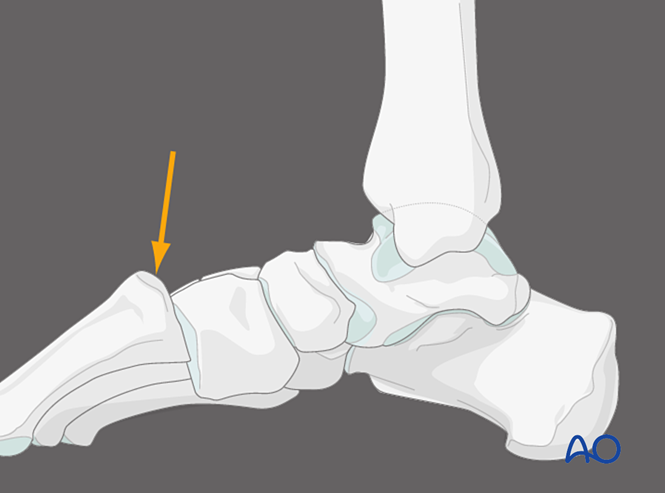
Presión plantar na primeira articulación tarso-metatarsiana, vista medial
Aplicar presión na cara plantar da primeira articulación tarso-metatarsiana pode identificar inestabilidade capsular dorsal. En condicións normais, a cortex dorsal do metatarso debe alinarse coa cortex dorsal do cuneiforme. O desprazamento dorsal da base do metatarso máis aló do plano do cuneiforme indica inestabilidade da primeira articulación tarso-metatarsiana.
III. Redución
Redución pechada
Baixo anestesia, aplicar tracción axial e invertir o mecanismo da lesión para lograr a redución.
Redución aberta
Se a redución pechada non consegue lograr unha redución anatómica da articulación, isto pode deberse a un bloqueo óseo ou á interposición de tecidos brandos, requirindo unha redución aberta directa.
IV. Preparación da vía de acceso
O paciente colócase en posición supina co xeonllo flexionado a 90°.
Selección da vía cirúrxica
A elección da vía depende do patrón da fractura. As vías máis utilizadas inclúen:
- Vía dorsolateral
- Vía dorsomedial
- Incisión medial universal
- Vía percutánea ao navicular
- Zona segura para a colocación de agullas de Kirschner/clavos de Steinmann
- Todas as lesións de Lisfranc implican a articulación tarsometatarsiana segunda. Unha incisión medial lixeiramente alongada pode abordar simultaneamente as articulacións tarsometatarsianas primeira e terceira.
- Poden empregarse incisións adicionais en forma de punzón para a colocación de parafusos de compresión ou cinta de fibra (p. ex., para un parafuso de compresión desde o cuneiforme medial ao intermedio).
V. Pasos cirúrxicos
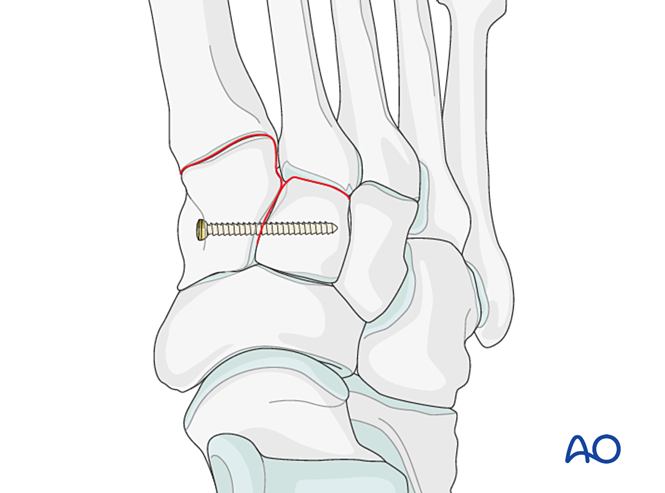
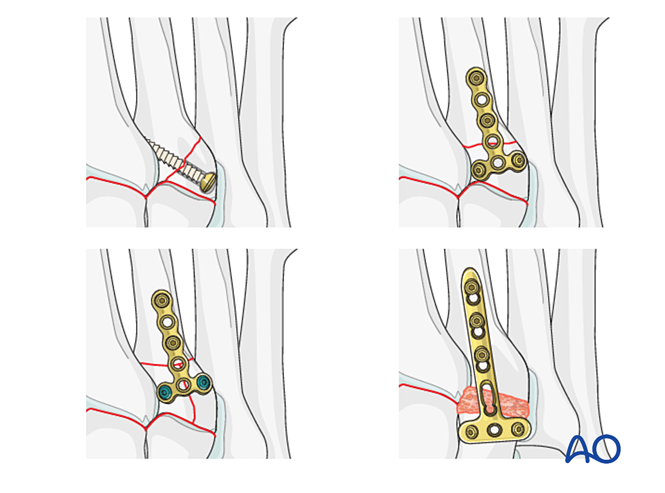
Paso 1: Inestabilidade entre o cuneiforme medial e o cuneiforme intermedio
Se a lesión implica inestabilidade entre o cuneiforme medial e o cuneiforme intermedio, as opcións inclúen a fixación temporal/definitiva ou a fusión:
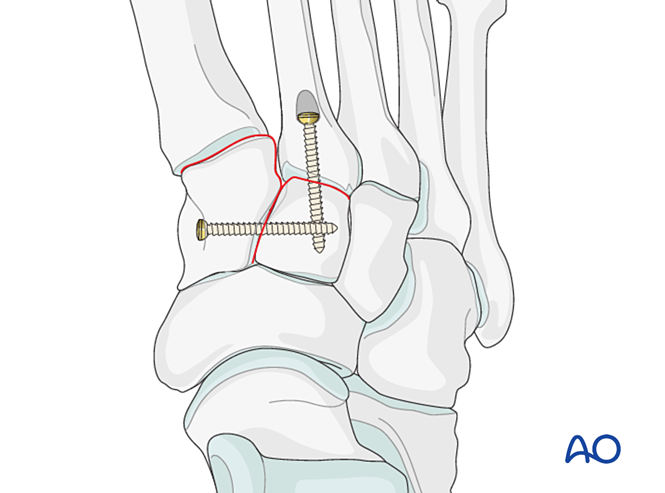
- Colocar un parafuso de posicionamento desde o cuneiforme medial ao cuneiforme intermedio (ver ilustración).
- Fixación dinámica elástica.
- Realizar artrodesis intercuneiforme (os parafusos de compresión non deben penetrar na articulación entre o cuneiforme medial e o cuneiforme intermedio).
Paso 2: Inestabilidade da segunda articulación tarsometatarsiana (se está presente)
Restablecer a relación anatómica entre o segundo metatarsiano e o cuneiforme intermedio. Isto serve como referencia para a redución das demais articulacións tarsometatarsianas; o alineamento preciso é fundamental.
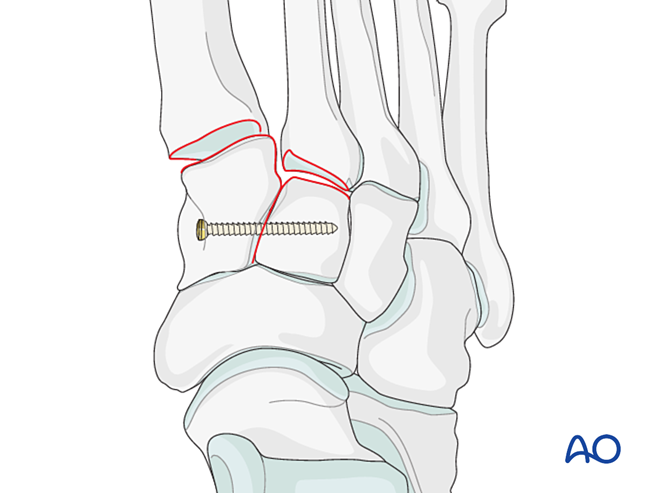
Inestabilidade ligamentosa
Reducción
- Introducir un fío de Kirschner (K-wire) de distal a proximal intramedular para actuar como maneta de control do alineamento axial.
- Verificar o alinhamento axial na vista AP e o alinhamento dorsal/plantar na vista lateral baixo fluoroscopia.
- Avanzar o fío de Kirschner a través da articulación ata o cuneiforme intermedio para manter o alinhamento.
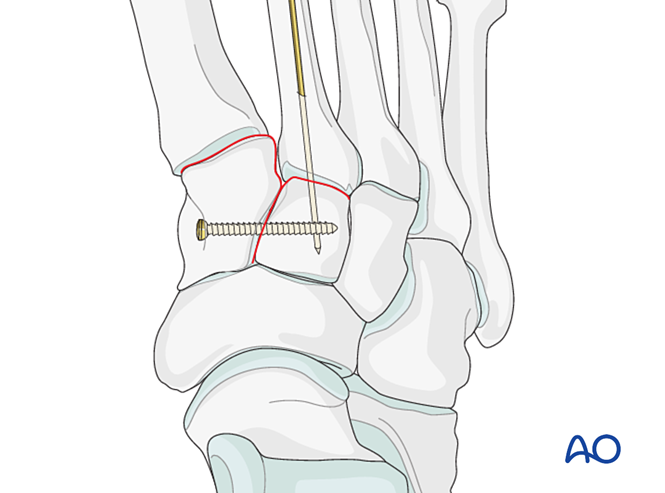
Fixación
- Colocar un parafuso de posicionamento a través da articulación para manter a redución.
- Pode empregarse unha mini placa en T se a calidade ósea o permite.
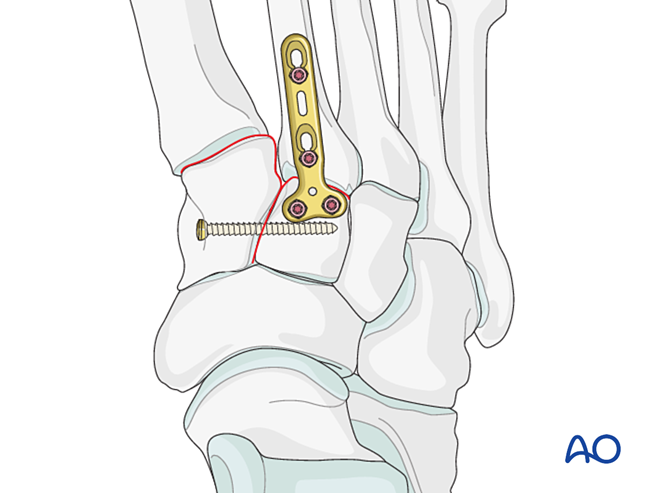
- Se se require artrodese, preparar a articulación, colocar un parafuso de lag a través da articulación e aplicar enxerto óseo.
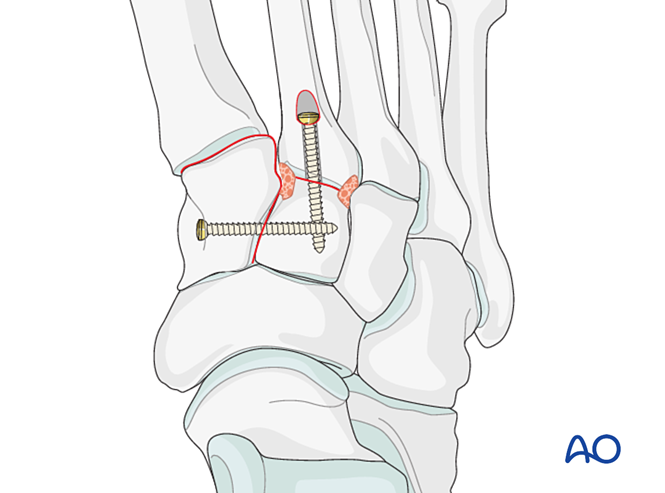
- Precaución: O parafuso de lag pode interferir con outros implantes (p. ex., dispositivo de estabilización do ligamento de Lisfranc) ou estar contraindicado debido á conminución da base do segundo metatarsiano. Nestes casos, pode empregarse unha placa de Lisfranc (ou unha placa de bloqueo de 2,7 mm adaptada).
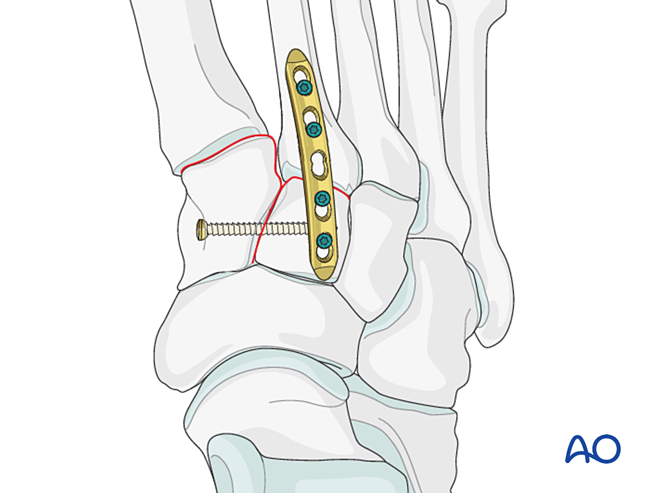
Inestabilidade debida a fractura proximal do segundo metatarsiano
Elección do tratamento segundo o tipo de fractura:
- Parafuso de lag (para fracturas intraarticulares parciais).
- Placa ± parafuso de lag (para fracturas intraarticulares completas nas que se pode reconstruír a superficie articular).
- Placa de bloqueo ± parafuso de compresión (para fracturas completas intraarticulares con osteoporose ou cando non é posible colocar o parafuso de compresión).
- Fusión primaria para fracturas estables ou inestables en lonxitude (cando non se pode reconstruír a superficie articular).
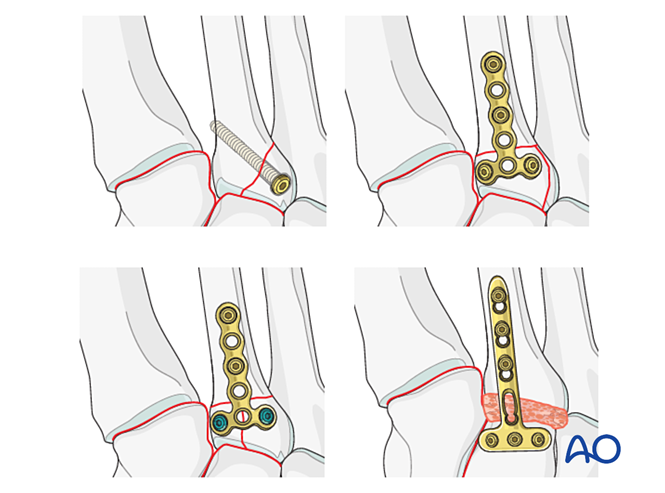
Se a articulación tarso-metatarsiana permanece inestable despois da redución e a fixación, pode aplicarse temporalmente unha placa puente ata que ocorra a curación ósea. Alternativamente, pode realizarse unha fusión primaria empregando un parafuso transarticular de compresión.
Paso 3: Rotura do ligamento de Lisfranc
Obxectivo: Reducir e comprimir a base do segundo metatarso co cuneiforme medial, proporcionando estabilidade.
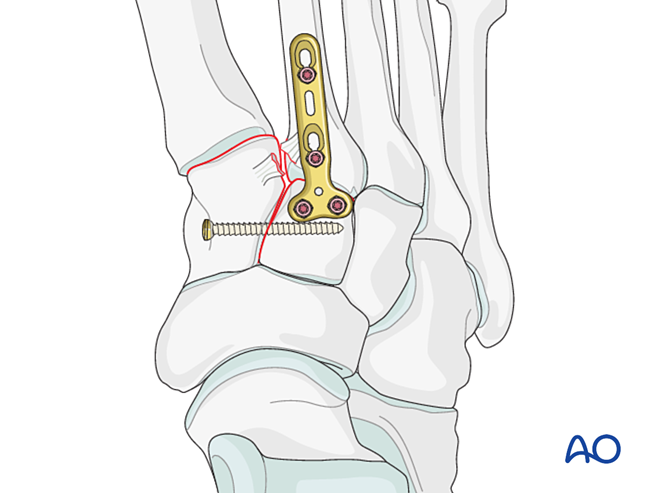
Inestabilidade de Lisfranc
Reducción
- Preburrar furos lateralmente na base do segundo metatarso e medialmente no cuneiforme medial para facilitar a colocación dunha tenaza de redución.
- Usar unha tenaza de redución puntiaguda para reducir a base do segundo metatarso co cuneiforme medial, tendo coidado de evitar a traxectoria prevista para o parafuso.
- A tenaza de redución pode aplicarse percutaneamente ao longo da dirección do ligamento de Lisfranc para proporcionar compresión.
- Verifique a redución tanto visualmente como mediante fluoroscopia.
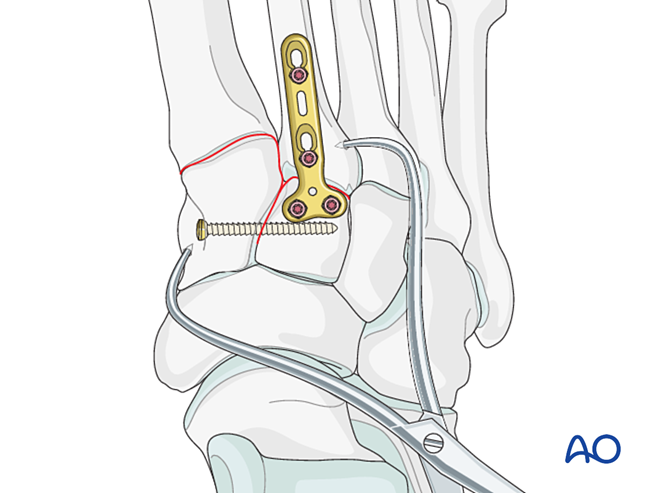
Estabilización
As opcións de fixación inclúen:
- Parafuso de posición desde a base do segundo metatarsiano até o cuneiforme medial (ou viceversa).
- Fixación dinámica elástica.
Se a base do segundo metatarsiano está conminuída, pode empregarse en vez diso un parafuso de posición entre o primeiro e o segundo metatarsianos.
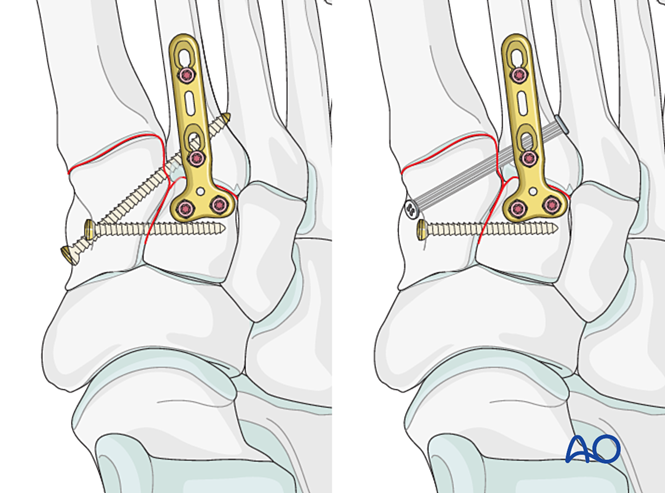
Paso 4: Inestabilidade da primeira articulación tarsometatarsiana (se está presente)
Inestabilidade ligamentosa
Reducción
Para lesións puramente ligamentosas, reduza a articulación utilizando unha tenaza de redución puntiaguda.
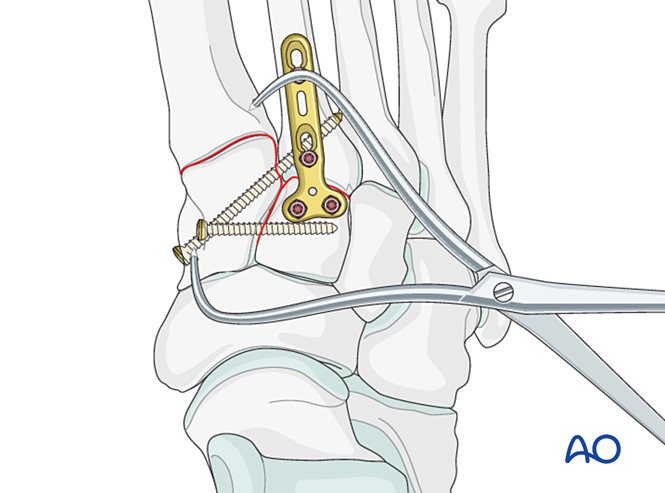
Fixación
Coloque un parafuso de posición para lograr estabilidade; poden utilizarse dous parafusos para mellorar a estabilidade.
Afunde os furos dos parafusos para evitar a prominencia das cabezas dos parafusos.
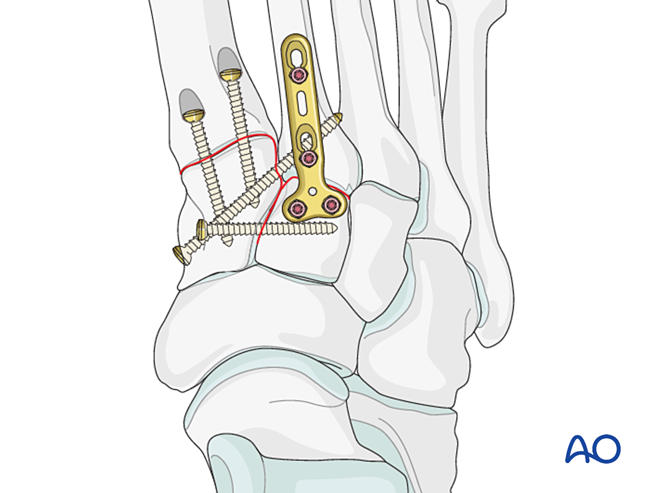
Inestabilidade debida a fractura proximal do primeiro metatarsiano – Tratar como se describe para as fracturas proximais do segundo metatarsiano.
Paso 5: Inestabilidade da terceira articulación tarso-metatarsiana (se está presente)
Inestabilidade ligamentosa
Reducción
Reduzir a articulación empregando unha fórceps de redución puntiaguda.
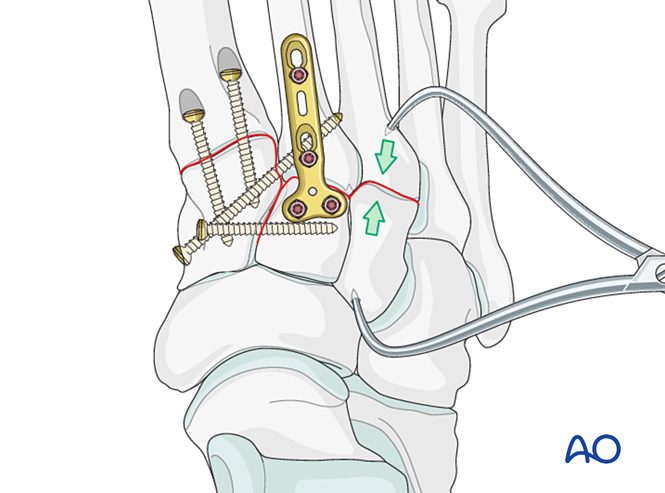
Fixación / Fusión
Colocar polo menos un parafuso intramedular distal-a-proximal para lograr a fixación ou a fusión primaria.
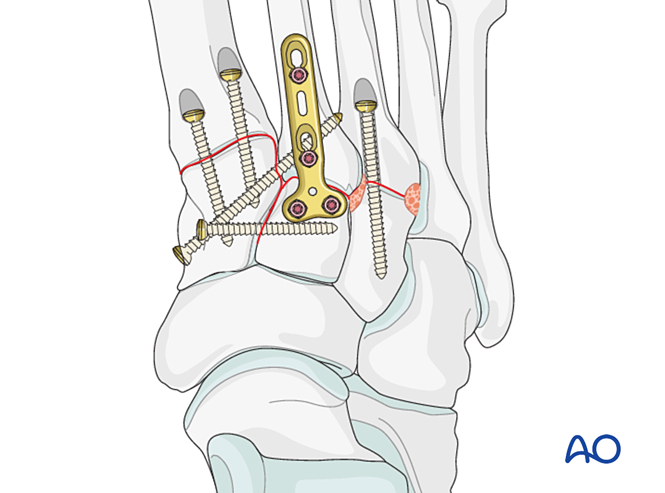
Alternativamente, pode empregarse unha placa de ponte de 2,7 mm adaptada para a estabilización temporal ata a curación. A placa debe adaptarse á superficie ósea e fixarse con parafusos de bloqueo ou parafusos en modo de neutralización.
As fracturas proximais do terceiro metatarsiano trátanse como se describiu anteriormente.
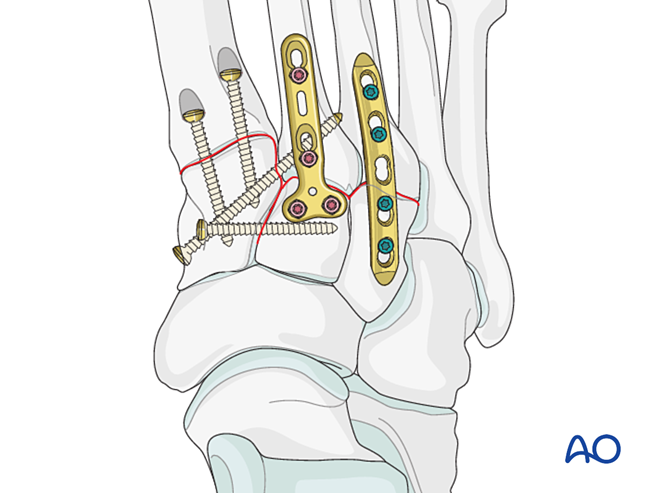
Paso 6: Inestabilidade das cuarta e quinta articulacións tarso-metatarsianas (se está presente)
- As fracturas da columna lateral trátanse primeiro segundo os principios para as fracturas dos metatarsianos, e despois fixanse o cuarto e o quinto metatarsianos ao cuboide mediante agullas de Kirschner.
- A inestabilidade ligamentosa ou a inestabilidade residual despois da fixación da columna medial trátase do seguinte xeito.
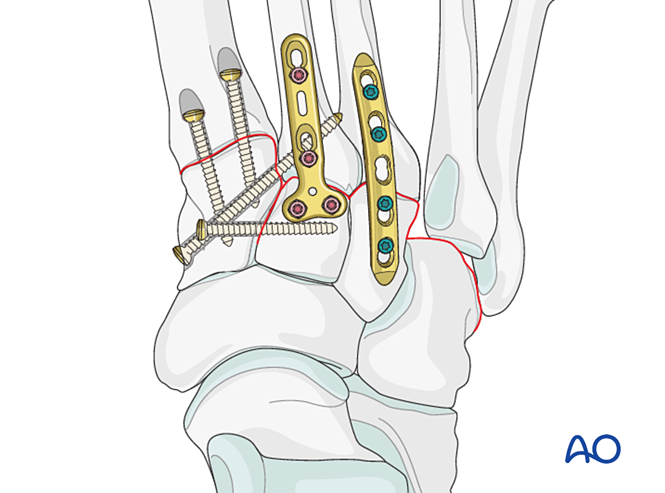
Reducción
Os metatarsianos desprazados lateralmente deben reducirse anatomicamente ao cuboide utilizando unha fórceps de redución.
Verifique a redución visualmente e mediante fluoroscopia.
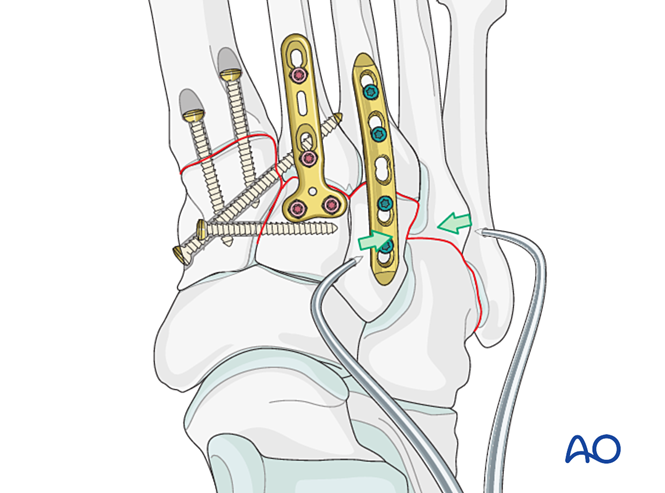
Fixación
Insira agullas de Kirschner (K-wires) desde as bases do cuarto e quinto metatarsianos no cuboide para a fixación. Unha vez curado, retire as agullas de Kirschner.
VI. Coidados posoperatorios
Venda
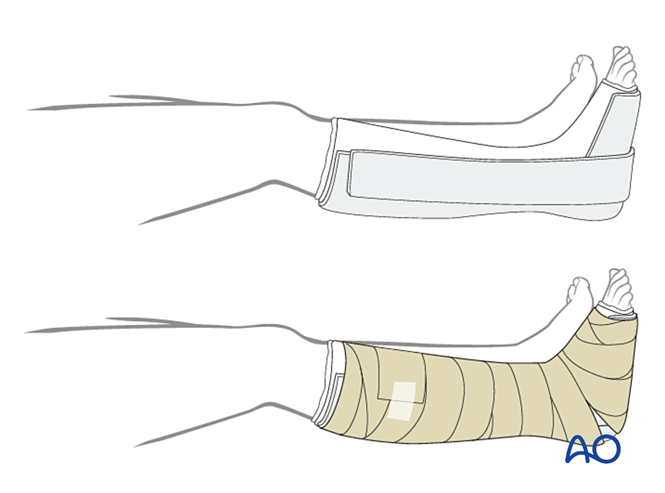
A primeira capa debe ser un penso antimicrobiano non adherente. Envolva o pé desde os dedos ata a xeonlla con material estéril de recheo, reforzando os aspectos medial, lateral e posterior.
Inmovilización
- Primeiras dúas semanas: Utilice unha férula de yeso de tres lados, deixando aberto o aspecto anterior para acomodar o edema. Asegúrese de que as partes verticais do yeso nos lados medial e lateral non se superpongan e evite a presión na fosa poplítea e na pantorrilla.
- Para lesións puramente ligamentosas tratadas con fixación dinámica elástica, pode permitirse a carga precoz e pode empregarse un botín para camiñar.
Seguimento
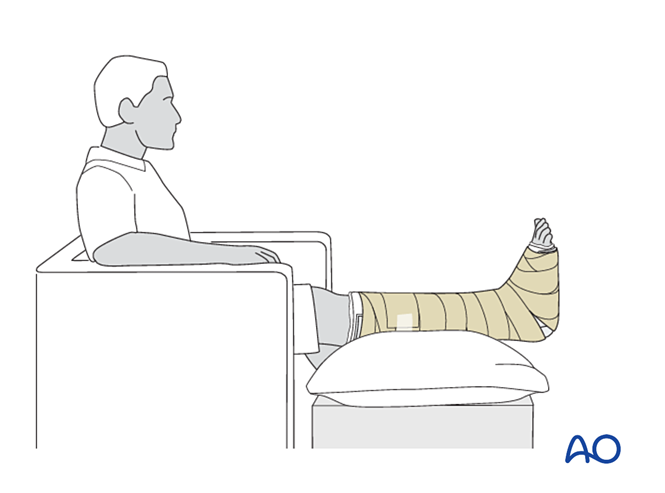
- Instruír ao paciente que eleve a extremidade lesionada (cando está sentado, o pé debe estar situado a media distancia entre a cintura e o corazón). Para un edema grave, é necesario elevar a extremidade na posición supina.
- Evitar a presión directa sobre o calcanear para prevenir úlceras por presión.
- O vendaxe operatorio normalmente déixase no seu lugar ata a primeira visita posoperatoria ás dúas semanas, para a substitución do vendaxe e a realización de radiografías. Se se sospeita infección ou síndrome de compartimento, o vendaxe debe retirarse antes para a súa inspección.
- Non cargar peso estritamente ata que se confirme a curación radiográfica e se retiren os fíos de Kirschner (6–12 semanas) ou os dispositivos de ponte (≥12 semanas).
- Animar ao movemento diario dos dedos do pé. Evitar a fisioterapia formal nas primeiras fases.
- Se se desenvolve unha contractura do xemelo (máis frecuente nas lesións do mediopié ou retropié), pode ser necesaria a súa liberación.











