Хирургическая иллюстрация повреждения Лисфранка, стандарт AO!
I. Введение
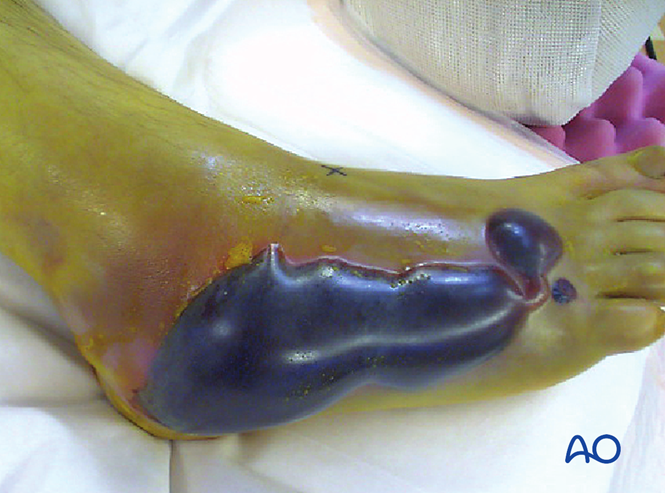
Синдром компартмента
Более чем в 25 % случаев повреждения Лисфранка может развиться синдром компартмента или он может быть его следствием. При подозрении на синдром компартмента показана фасциотомия. Отёк не спадёт до тех пор, пока не будет достигнуто восстановление анатомического положения костей. Однако перед хирургическим вмешательством необходимо оценить состояние мягких тканей, обеспечивающих покрытие.
Предоперационное планирование
Для таких сложных повреждений настоятельно рекомендуется детальный предоперационный план. Этапы планирования включают:
1. Определение суставов, которые являются нестабильными.
2. Определение того, обусловлена ли нестабильность костным повреждением или повреждением связок.
3. Разработка оптимальной стратегии реконструкции для каждого повреждения.
4. Выявление ключевых точек для восстановления длины медиальной и латеральной колонн.
5. Оценить необходимость стабилизации связочных повреждений и спланировать соответствующее лечение (включая межстолбцовую связочную нестабильность).
Общая стратегия реконструкции
Хирургическая последовательность
Повреждения Лисфранка чрезвычайно гетерогенны и требуют индивидуализированных планов лечения.
Общую пошаговую стратегию реконструкции можно представить следующим образом:
1. Восстановить нормальное анатомическое соотношение между клиновидными костями и ладьевидной костью.
2. Восстановить нормальное анатомическое соотношение между второй плюсневой костью и промежуточной клиновидной костью (это служит основой для последующей редукции).
3. Восстановить нормальное анатомическое соотношение между второй плюсневой костью и медиальной клиновидной костью.
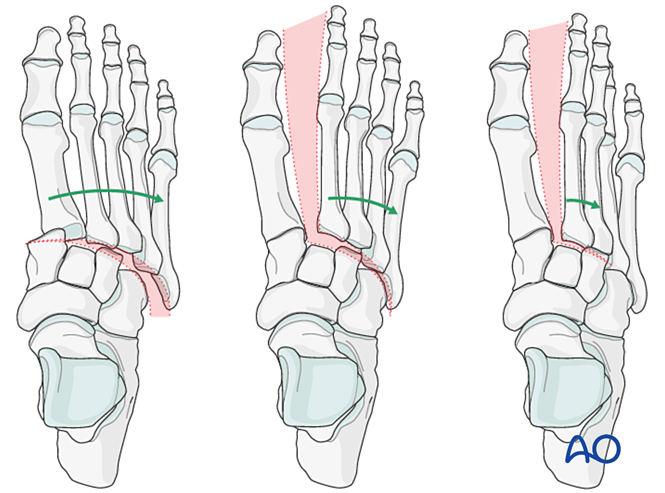
4. Лечить повреждения тарзометатарсальных суставов в порядке: 1-й → 3-й → 4-й → 5-й тарзометатарсальный сустав.
Принципы фиксации
- При костных повреждениях суставов между предплюсной и плюсневыми костями 1–3-го порядка предпочтительным методом является реконструкция; если реконструкция невозможна, выполняется артродез.
- При нестабильных суставах без костных повреждений отсутствуют чёткие рекомендации относительно выбора между артродезом и временной фиксацией; окончательное решение зависит от предпочтений хирурга и общей картины повреждения. В целом артродез суставов между предплюсной и плюсневыми костями 1–3-го порядка практически не влияет на функцию стопы.
- Суставы между предплюсной и плюсневыми костями 4–5-го порядка должны сохранять подвижность; предпочтительным методом является временная фиксация спицами Киршнера.
- Некоторые хирурги предпочитают сначала выполнить временную фиксацию всех повреждений спицами Киршнера, оценить стабильность и функцию стопы, а затем приступить к окончательной фиксации пластинами и винтами.
Сроки операции
Сроки операции определяются как степенью повреждения мягких тканей, так и физиологическим состоянием пациента.
II. Интраоперационная оценка нестабильности суставов
Стресс-рентгеновские снимки под флюороскопическим контролем могут помочь при предоперационной оценке.
В качестве альтернативы можно получить предоперационные рентгеновские снимки в положении стоя (если пациент может их перенести).
Эти изображения помогают определить связочную нестабильность между клиновидными и плюсневыми костями.
Вальгусный стресс, вид спереди
Применение вальгусного стресса позволяет оценить следующее:
1. Боковое смещение второй плюсневой кости относительно промежуточной клиновидной кости.
2. Нарушение целостности первого тарзометатарзального сустава.
3. Увеличение расстояния между медиальной клиновидной и второй плюсневой костью (что указывает на повреждение связки Лисфранка).
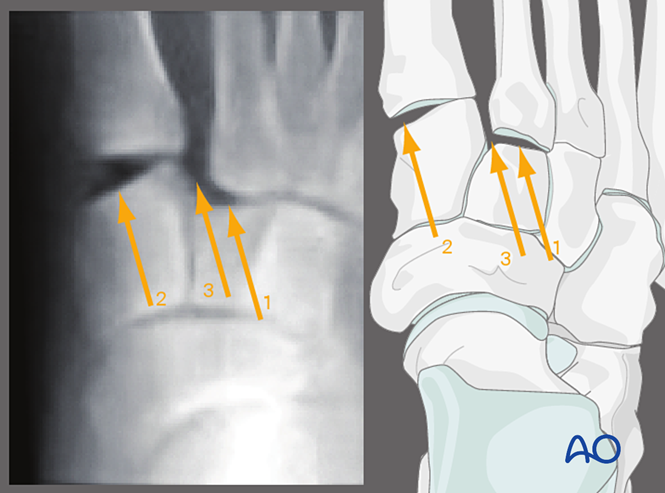
Другие находки включают:
- Боковое смещение всех плюсневых костей.
- Боковое смещение средней и латеральной колонн.
- Изолированное боковое смещение средней колонки.
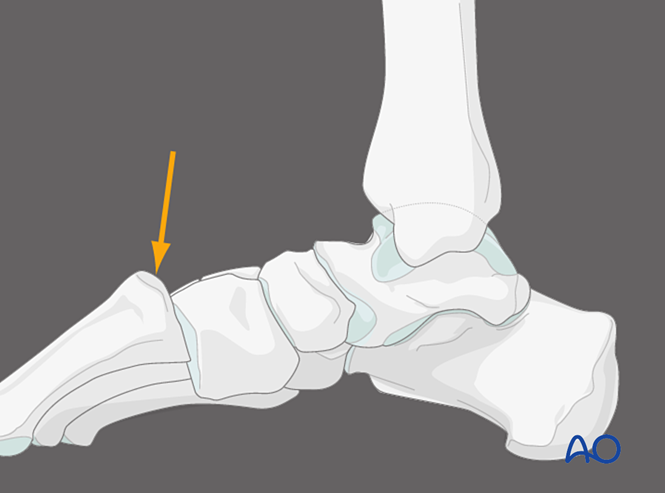
Подошвенное давление на первый тарзометатарзальный сустав, медиальный вид
Применение давления к подошвенной поверхности первого тарзометатарзального сустава позволяет выявить дорсальную капсулярную нестабильность. В нормальных условиях дорсальная кортикальная поверхность плюсневой кости должна совпадать с дорсальной кортикальной поверхностью клиновидной кости. Дорсальное смещение основания плюсневой кости за пределы плоскости клиновидной кости указывает на нестабильность первого тарзометатарзального сустава.
III. Редукция
Закрытая редукция
Под наркозом применяют осевое вытяжение и воспроизводят механизм травмы для достижения редукции.
Открытая редукция
Если закрытая редукция не приводит к анатомической редукции сустава, это может быть обусловлено костным блоком или вклиниванием мягких тканей, что требует прямой открытой редукции.
IV. Подготовка доступа
Пациент укладывается в положение лёжа на спине с разгибанием коленного сустава до 90°.
Выбор хирургического доступа
Выбор доступа зависит от типа перелома. Наиболее часто используемые доступы включают:
- Дорсолатеральный доступ
- Дорсомедиальный доступ
- Универсальный медиальный разрез
- Чрескожный доступ к ладьевидной кости
- Безопасная зона для установки К-проволоки/штифта Штейнмана
- Все повреждения Лисфранка затрагивают второй тарзометатарзальный сустав. Незначительно удлинённый медиальный разрез позволяет одновременно получить доступ к первому и третьему тарзометатарзальным суставам.
- Дополнительные проколы могут использоваться для установки компрессионных винтов или фиброленты (например, для компрессионного винта от медиальной кости к промежуточной клиновидной кости).
V. Хирургические этапы
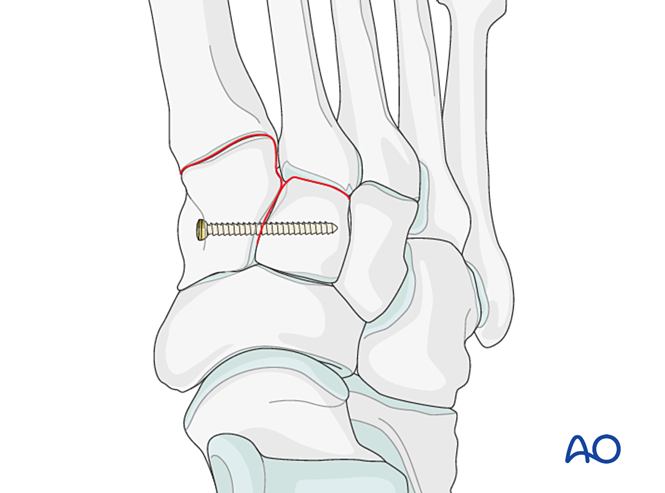
Этап 1: Нестабильность между медиальным и промежуточным клиновидными костями
Если повреждение сопровождается нестабильностью между медиальной и промежуточной клиновидными костями, возможны следующие варианты: временная/окончательная фиксация или артродез:
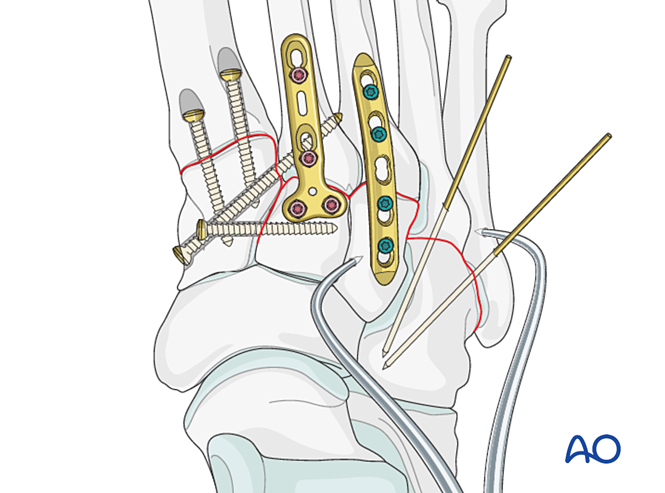
- Установите ориентировочный винт от медиальной клиновидной кости к промежуточной клиновидной кости (см. иллюстрацию).
- Эластичная динамическая фиксация.
- Выполните межклиновидный артродез (лаг-винты не должны проникать в сустав между медиальной и промежуточной клиновидными костями).
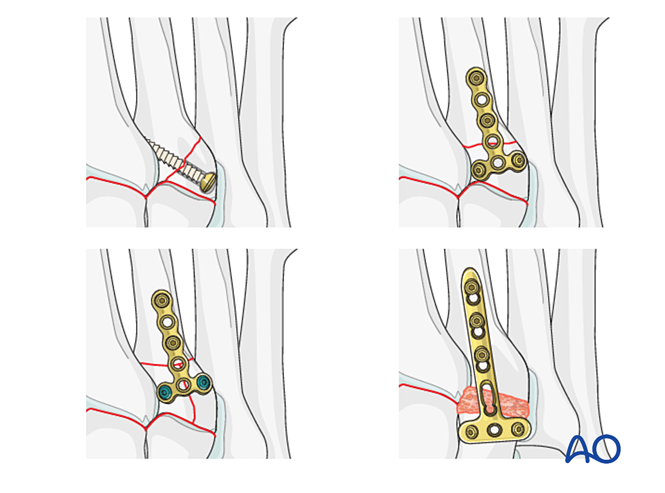
Этап 2: Нестабильность второго тарзометатарзального сустава (при наличии)
Восстановите анатомические взаимоотношения между второй плюсневой костью и промежуточной клиновидной костью. Это служит ориентиром для редукции остальных тарзометатарзальных суставов; точное выравнивание имеет решающее значение.
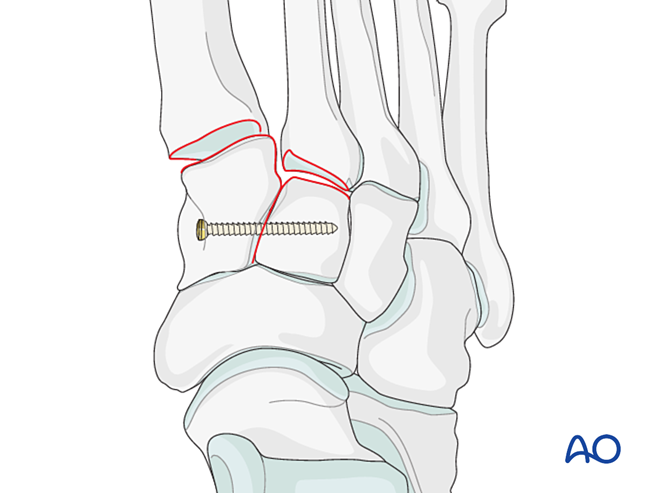
Связочная нестабильность
Уменьшение
- Введите К-проволоку ретроградно (от дистального конца к проксимальному) внутри костномозгового канала для обеспечения осевого выравнивания («джойстик»).
- Проверьте осевое выравнивание в передне-задней проекции и дорсально-плантарное выравнивание в боковой проекции под флюороскопическим контролем.
- Проведите К-спицу через сустав в промежуточную клиновидную кость для сохранения выравнивания.
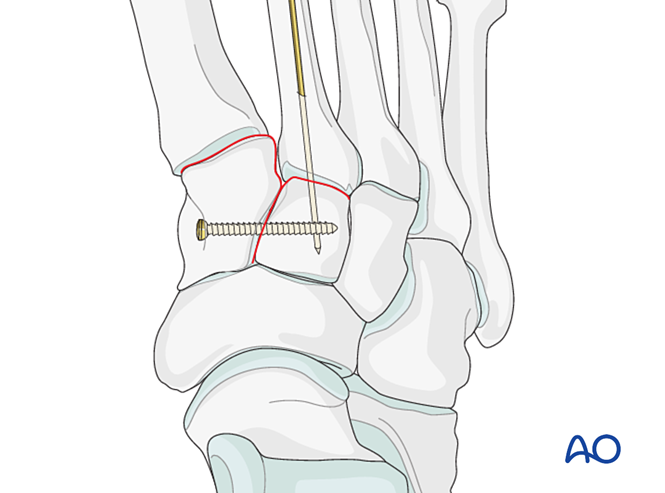
Фиксация
- Установите фиксирующий винт через сустав для удержания редукции.
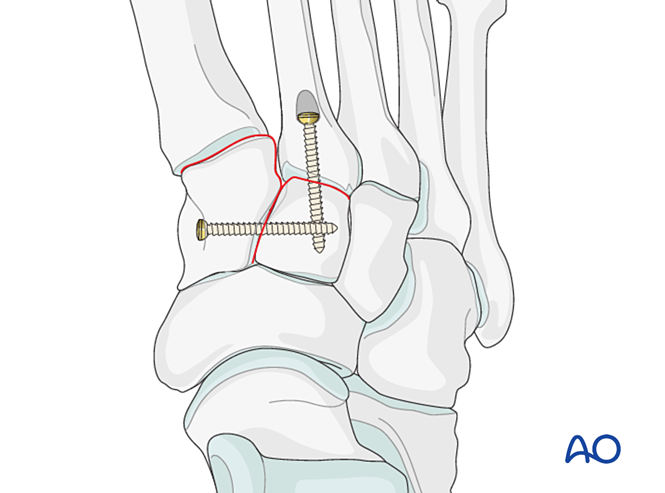
- При удовлетворительном качестве костной ткани может быть использована мини-Т-пластина.
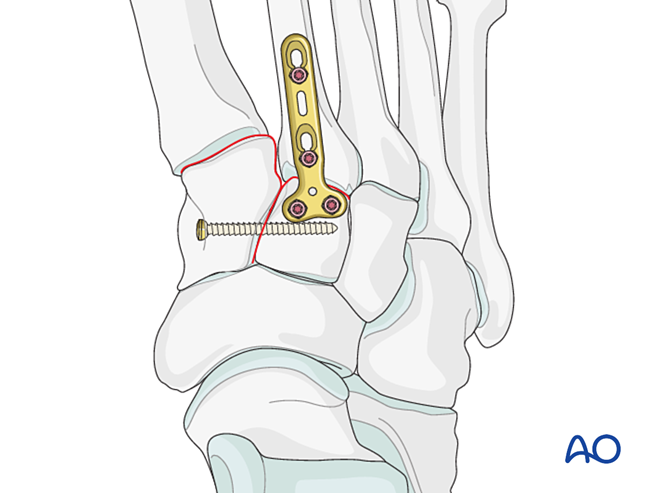
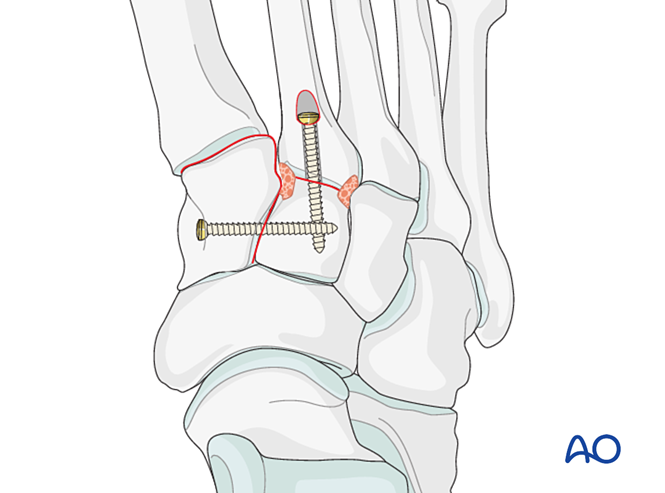
- Если требуется артродез, подготовьте сустав, установите трансартрикулярный лаг-винт и выполните костную пластику.
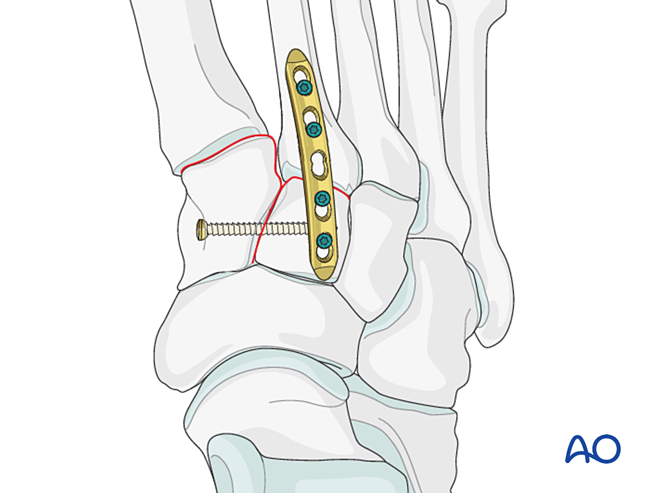
- Осторожно: Лаг-винт может мешать другим имплантатам (например, устройству стабилизации связки Лисфранка) или быть противопоказан из-за комминуции основания II плюсневой кости. В таких случаях может применяться пластина Лисфранка (или контурированная блокирующая пластина диаметром 2,7 мм).
Нестабильность вследствие перелома проксимального отдела II плюсневой кости
Выбор метода лечения зависит от типа перелома:
- Лаг-винт (при частично внутрисуставных переломах).
- Пластина ± лаг-винт (при полностью внутрисуставных переломах, когда возможно восстановление суставной поверхности).
- Фиксирующая пластина ± винт с отстающим эффектом (для полных внутрисуставных переломов при остеопорозе или когда установка винта с отстающим эффектом невозможна).
- Первичная артродезия при переломах, стабильных или нестабильных по длине (когда восстановление суставной поверхности невозможно).
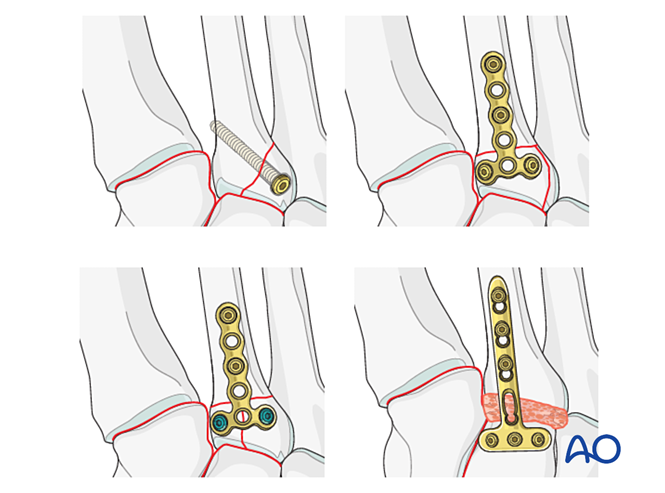
Если после репозиции и фиксации тарзометатарзальный сустав остаётся нестабильным, до завершения костного заживления может быть временно применена мостовидная пластина. Альтернативно возможна первичная артродезия с использованием транссуставного винта с отстающим эффектом.
Этап 3: Разрыв связки Лисфранка
Цель: Выполните репозицию и компрессию основания второй плюсневой кости к медиальному клиновидному костному элементу для обеспечения стабильности.
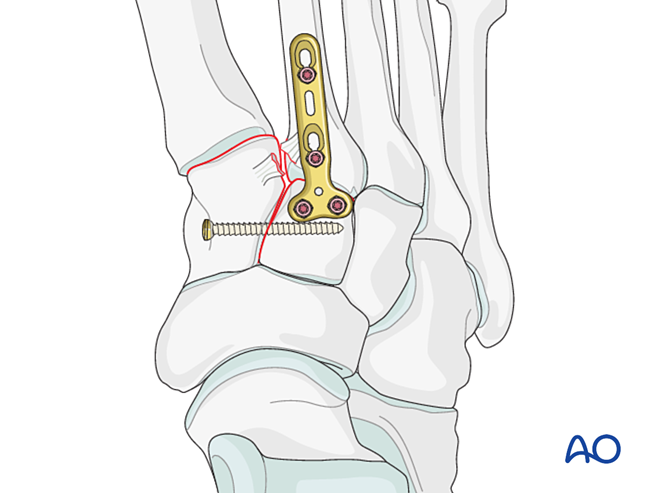
Нестабильность Лисфранка
Уменьшение
- Предварительно просверлите отверстия с латеральной стороны основания второй плюсневой кости и с медиальной стороны медиального клиновидного костного элемента для облегчения установки редукционного зажима.
- Используйте остроконечный редукционный зажим для репозиции основания второй плюсневой кости к медиальному клиновидному костному элементу, соблюдая осторожность, чтобы не задеть траекторию планируемого винта.
- Зажим для редукции может быть применён чрескожным путём вдоль направления связки Лисфранка для обеспечения компрессии.
- Проверьте редукцию как визуально, так и с помощью флюороскопии.
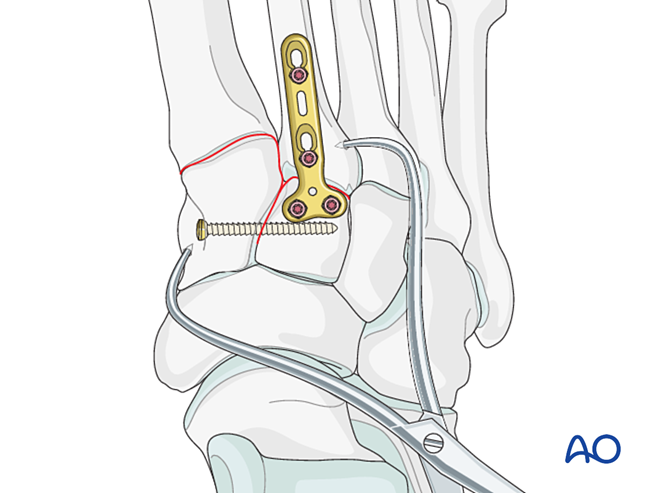
Стабилизация
Варианты фиксации включают:
- Установочную винтовую фиксацию от основания второй плюсневой кости к медиальному клиновидному костному элементу (или наоборот).
- Эластичная динамическая фиксация.
Если основание второй плюсневой кости раздроблено, вместо этого может быть использована установочная винтовая фиксация между первой и второй плюсневыми костями.
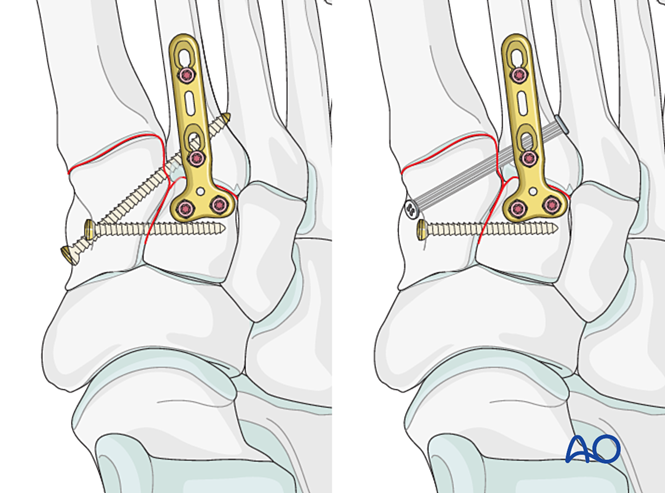
Этап 4: Нестабильность первого тарзометатарзального сустава (при наличии)
Связочная нестабильность
Уменьшение
При чисто связочном повреждении выполните редукцию сустава с помощью остроконечного зажима для редукции.
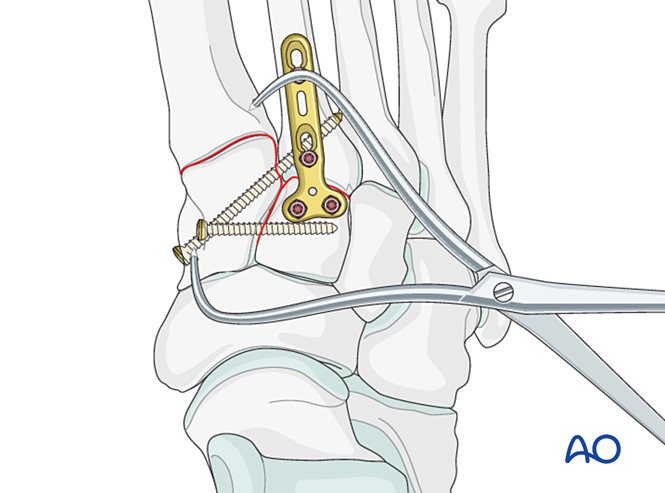
Фиксация
Установите установочный винт для достижения стабильности; для усиления стабильности могут быть использованы два винта.
Зенковайте отверстия под винты, чтобы предотвратить выступание головок винтов.
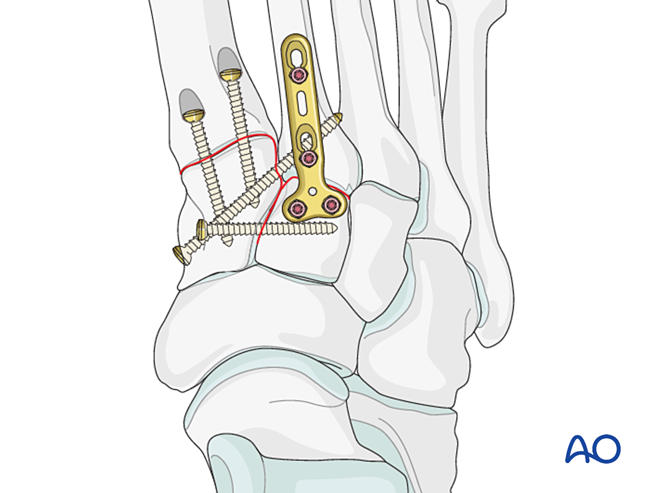
Нестабильность, обусловленная переломом проксимального отдела первой плюсневой кости — Лечить так же, как и переломы проксимальной части второй плюсневой кости.
Шаг 5: Нестабильность третьего тарзометатарзального сустава (при наличии)
Связочная нестабильность
Уменьшение
Вправить сустав с помощью остроконечного редукционного зажима.
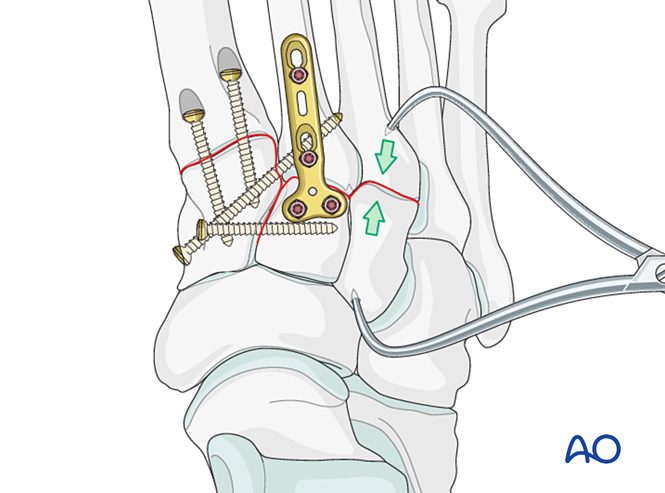
Фиксация / артродез
Для достижения фиксации или первичного артродеза установить как минимум один внутрикостный винт, проходящий от дистальной части к проксимальной.
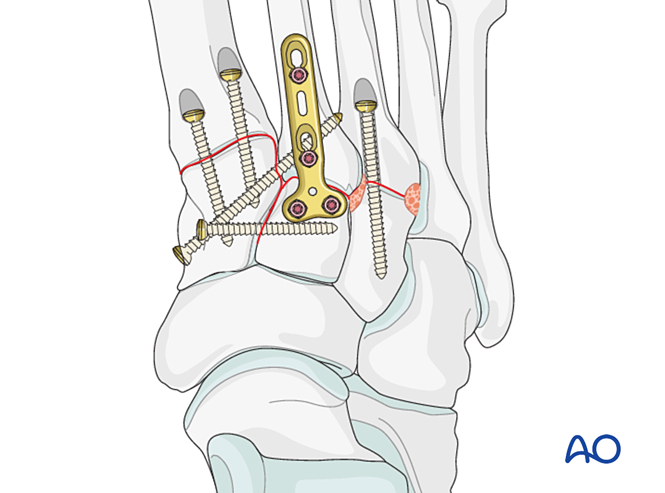
В качестве альтернативы для временной стабилизации до завершения заживления может быть использована изогнутая мостовидная пластина диаметром 2,7 мм. Пластина должна быть адаптирована к поверхности кости и зафиксирована блокирующими винтами или винтами в нейтрализующем режиме.
Переломы проксимальной части третьей плюсневой кости лечатся так же, как описано ранее.
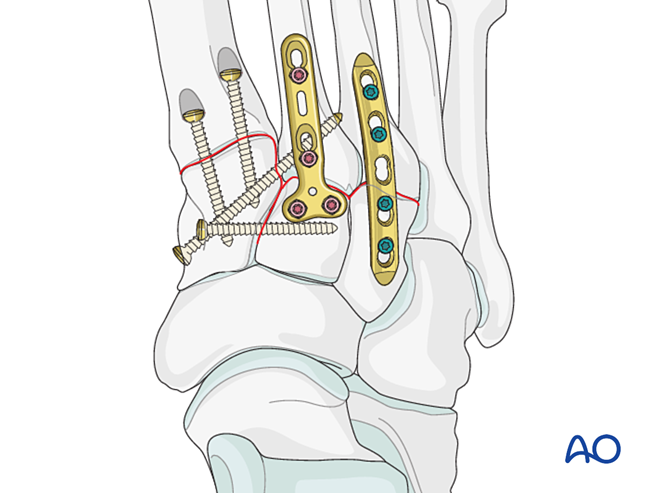
Шаг 6: Нестабильность четвёртого и пятого тарзометатарзальных суставов (при наличии)
— Переломы латеральной колонки сначала лечатся в соответствии с принципами лечения переломов плюсневых костей, после чего четвёртая и пятая плюсневые кости фиксируются к кубовидной кости спицами Киршнера.
— Связочная нестабильность или остаточная нестабильность после фиксации медиальной колонки устраняется следующим образом.
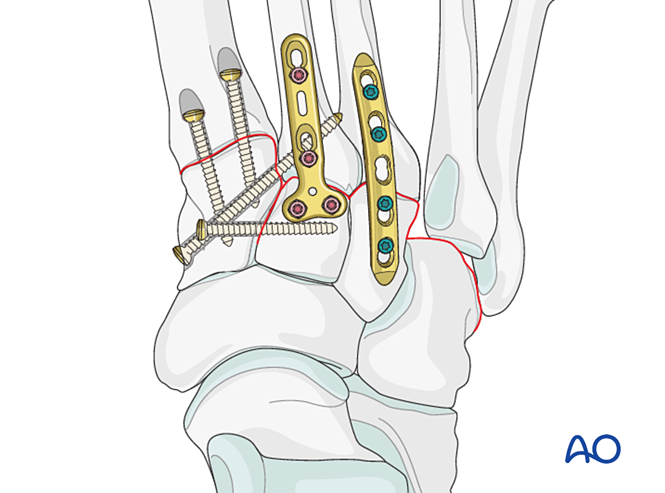
Уменьшение
Поперечно смещенные плюсневые кости должны быть анатомически репонированы в кубовидную кость с использованием репозиционного зажима.
Визуально и с помощью флюороскопии подтвердить правильность репозиции.
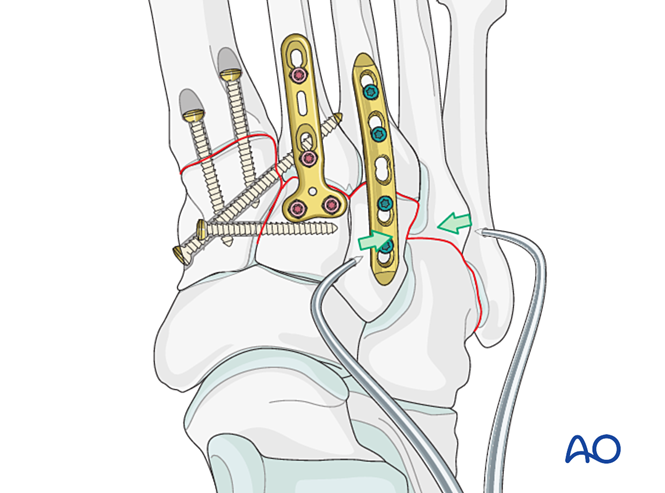
Фиксация
Для фиксации ввести К‑проволоки из оснований четвёртой и пятой плюсневых костей в кубовидную кость. После заживления К‑проволоки удалить.
VI. Послеоперационный уход
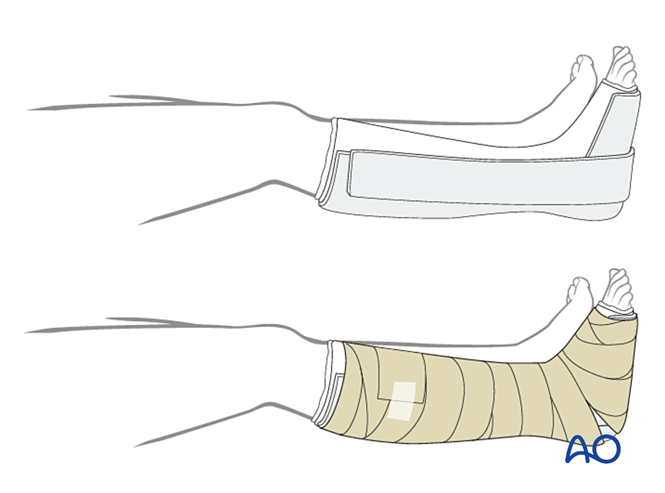
Повязку
Первый слой повязки должен состоять из неадгезивной антимикробной повязки. Обернуть стопу стерильным прокладочным материалом от пальцев до колена, дополнительно укрепив медиальную, латеральную и заднюю поверхности.
Иммобилизация
- Первые две недели: Применять трёхстороннюю гипсовую шину, оставив переднюю часть открытой для компенсации отёка. Следить за тем, чтобы вертикальные части гипса на медиальной и латеральной сторонах не перекрывались, а также избегать давления на подколенную ямку и икроножную мышцу.
— При чисто связочных повреждениях, лечимых эластичной динамической фиксацией, допускается ранняя нагрузка, возможно применение ходунов (ходячего ботинка).
Контрольное посещение
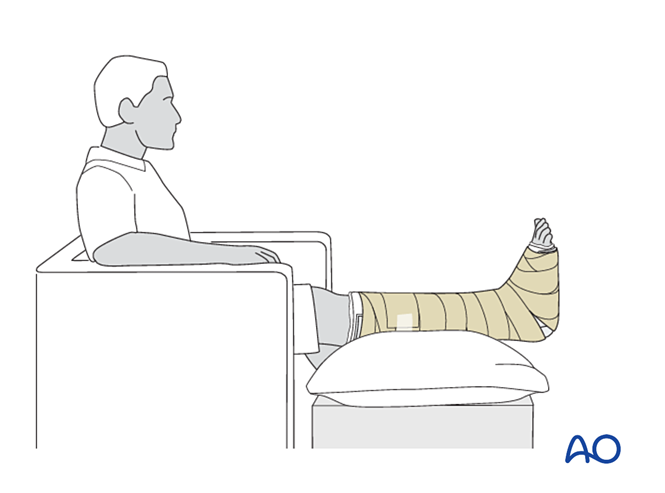
- Порекомендуйте пациенту приподнять поврежденную конечность (при сидячем положении стопа должна находиться на уровне между талией и сердцем). При выраженной отечности необходима элевация в положении лежа на спине.
- Избегайте прямого давления на пятку во избежание пролежней.
- Операционная повязка, как правило, остается на месте до первого послеоперационного визита через 2 недели для смены повязки и выполнения рентгенографии. При подозрении на инфекцию или синдром компартмента повязку следует удалить раньше для осмотра.
- Строгое ограничение нагрузки на конечность до достижения рентгенологических признаков заживления и удаления К-спиц (через 6–12 недель) / мостовидных устройств (не ранее чем через 12 недель).
- Поощряйте ежедневные движения пальцев ног. Раннее назначение формальной физиотерапии не рекомендуется.
- При развитии контрактуры икроножной мышцы (чаще встречается при повреждениях средней части стопы и задней части стопы) может потребоваться ее рассечение.











