Лечение педиатрических надмыщелковых переломов плечевой кости
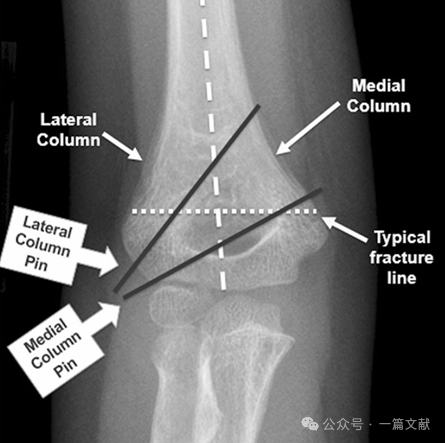
I. Костная анатомия: Дистальный отдел плечевой кости состоит из медиальной и латеральной колонн, соединённых суставным сегментом. При переломах медиальная и латеральная колонны склонны к смещению.
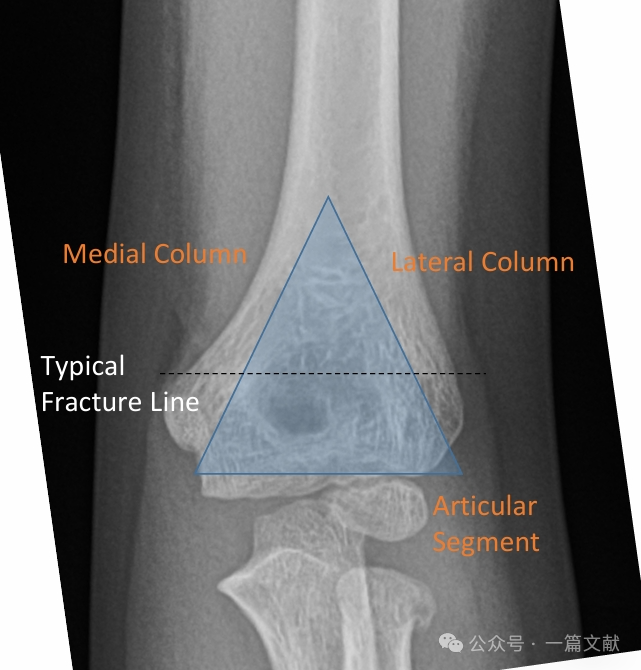
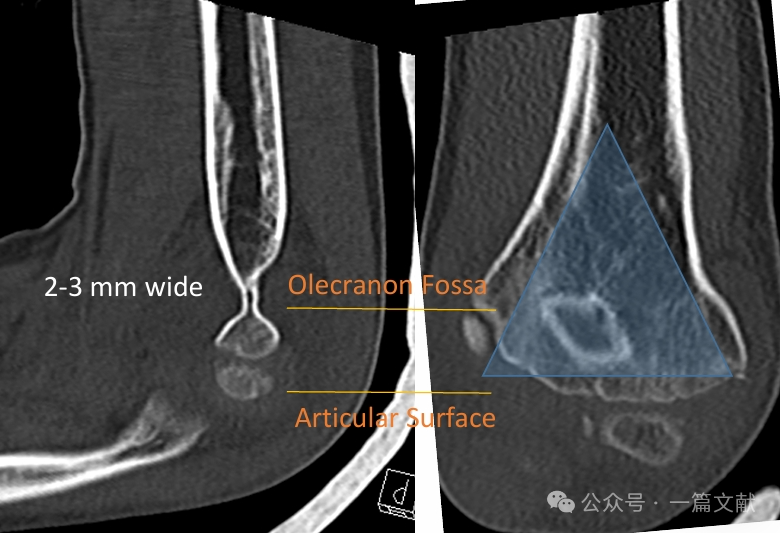
Медиальная и латеральная колонны соединены тонким костным фрагментом в области ямки локтевого отростка.
* Данная область представляет собой структурную слабую зону, что делает её предрасположенной к перелому.
* При разгибании локтя за нейтральное положение (часто — гиперразгибание у детей) мышцы теряют своё механическое преимущество.
* Локтевой отросток выступает в роли точки опоры.
* Суставная капсула передаёт силы разгибания на дистальный отдел плечевой кости непосредственно проксимально к эпифизарному хрящу.
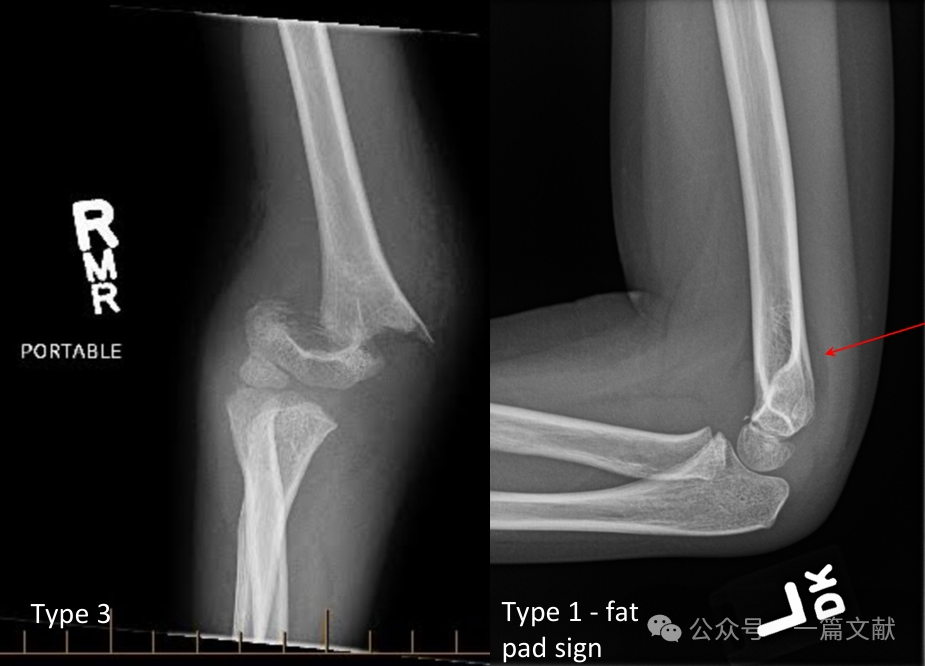
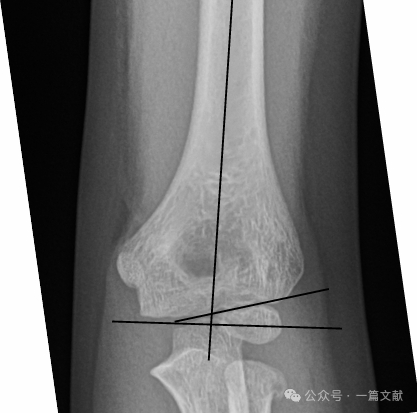
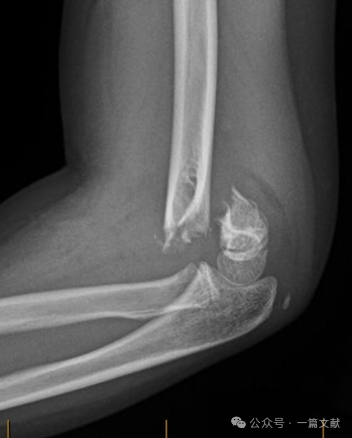
II. Рентгенологические исследования: Обычно достаточно простых рентгеновских снимков. Требуются прямая и боковая проекции локтя. Необходимо выполнить рентгенографию одноимённой предплечья/запястья для оценки возможных сопутствующих повреждений. При несмещённых переломах следует оценить признак заднего жирового подушечного слоя (указан стрелкой).
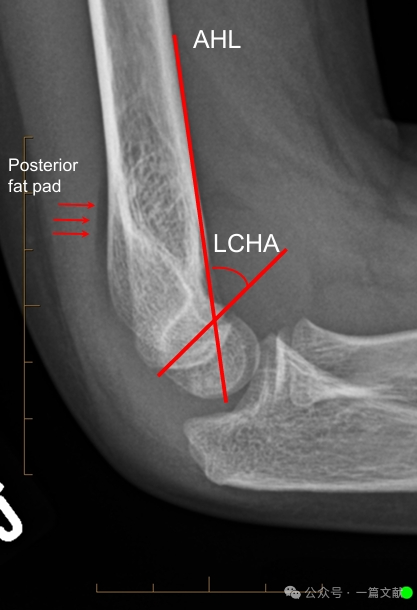
Оценка оси на боковой рентгенограмме:
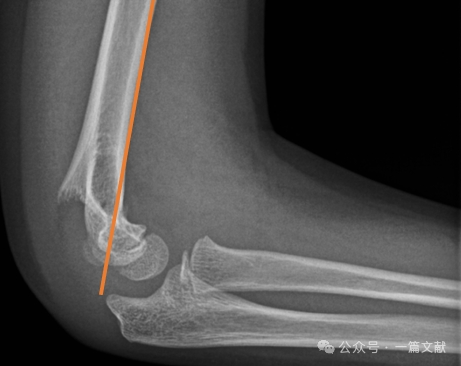
* Передняя плечевая линия (AHL): должна проходить через центр окостенения головки мыщелка плечевой кости.
* Передний угол головки мыщелка: 30–40 градусов.
* Латеральный капителлоплечевой угол (LCHA): должен быть менее 69 градусов.
* Признак заднего жирового валика: сильно указывает на перелом (в то время как признак переднего жирового валика может наблюдаться и при отсутствии перелома).
Соотношение структур на переднезадней рентгенограмме:
* Угол Бауманна: образован линией, перпендикулярной оси плечевой кости, и линией, проходящей через эпифизарную пластинку головки мыщелка. Этот угол имеет широкий нормальный диапазон (9–26 градусов). Наиболее надёжный способ определения нормы — получение сравнительного снимка противоположной конечности.
III. Типы переломов: Распространённые повреждения типа «разгибание» и типа «сгибание».
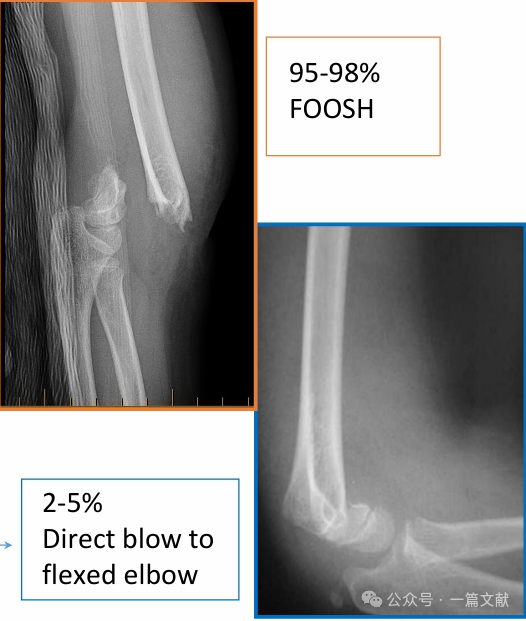
Повреждения типа «разгибание»:
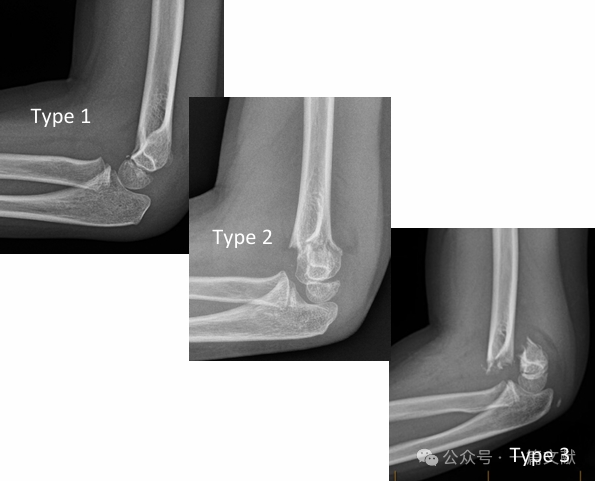
* Классическая классификация Гартланда:
* Тип 1: Несмещённый.
* Тип 2: Смещённый перелом, но с сохранённой задней шарнирной структурой.
* Тип 3: Смещённый перелом с нарушением задней шарнирной структуры.
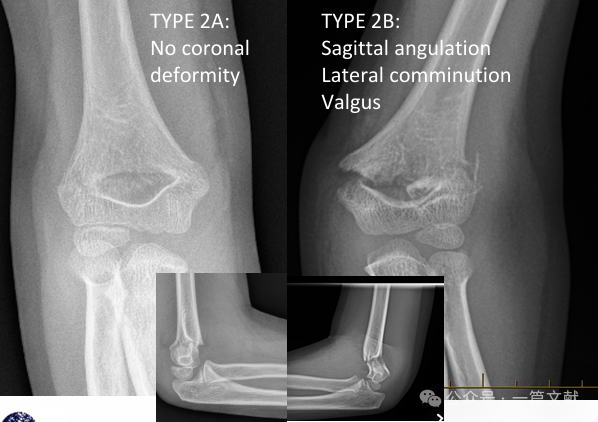
* Модифицированная классификация Гартланда:
* Тип 2А: Только угловое отклонение в сагиттальной плоскости. Подходит для закрытой репозиции и гипсовой иммобилизации длинной руки с обязательным тщательным последующим наблюдением.
* Тип 2B: Перелом с ротационным компонентом, угловым отклонением в коронарной плоскости (варус, валгус) и/или трансляционным компонентом. Может сочетаться с комминуцией или импрессией. Высокий процент неудач при закрытой репозиции без чрескожного скелетного фиксатора. Рекомендуется закрытая репозиция и чрескожное скелетное фиксирование (ЗРЧСФ).
* Тип 3: Полное заднее смещение с нарушением заднего шарнирного механизма; надкостница сохранена.
* Тип 4: Нестабилен как при разгибании, так и при сгибании; надкостница повреждена.
* Отличие типа 3 от типа 4: Дифференциация проводится интраоперационно с использованием флюороскопии у пациента под анестезией — это интраоперационное различение.
Травмы сгибания:
* Характеризуются большей общей нестабильностью и более высоким уровнем частоты осложнений. Могут сопровождаться симптомами поражения локтевого нерва.
* Обработка: Любое смещение требует закрытой репозиции и чрескожного спицевого фиксирования (ЗРЧСФ). У этих переломов выше частота открытой репозиции и чрескожного спицевого фиксирования по сравнению с переломами разгибательного типа.
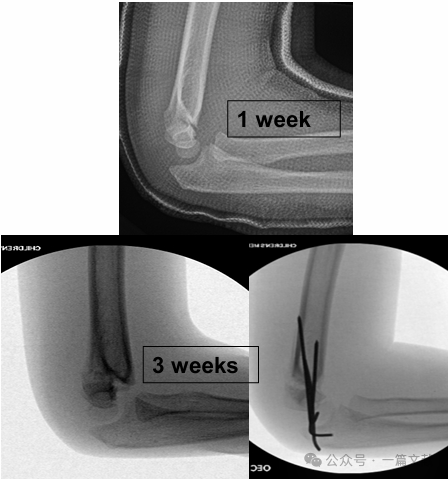
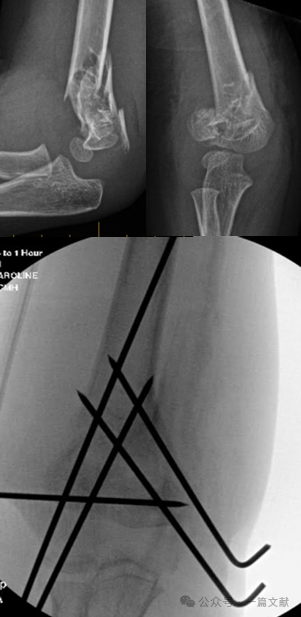
IV. Консервативное лечение: Избегайте иммобилизации отекшего локтя под углом сгибания более 90 градусов. Тщательное динамическое наблюдение является обязательным, особенно при переломах типа 2. При консервативном лечении (закрытом репозиционировании без операции) частота потери репозиции может достигать 48 % в течение первой недели. Факторы риска смещения включают: большее первоначальное смещение, переломы типа 2B и пациентов с большим окружностью плеча. Как показано на рисунке, у пациента, получавшего консервативное лечение, при контрольной рентгенографии через 3 недели выявлено смещение отломков, после чего выполнена хирургическая фиксация спицами Киршнера.
V. Хирургическое лечение:
Техника закрытого репозиционирования:
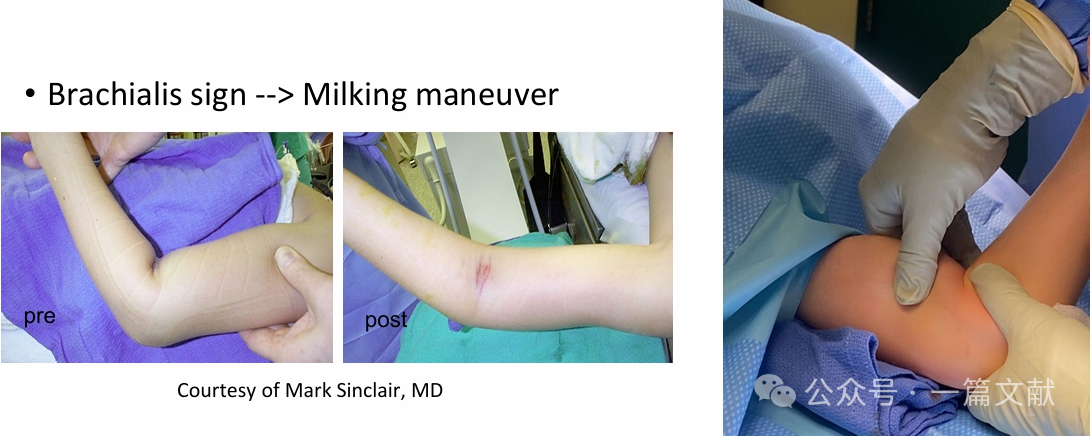
* Примените продольную тягу для восстановления длины (можно комбинировать с манёвром «выдавливания»).
* Скорректируйте коронарное смещение.
* Скорректируйте сагиттальное смещение путём приложения давления на олекранон для переднего смещения дистального отломка и гиперсгибания локтя.
* Положение предплечья: пронация или супинация.
«Правило большого пальца»: Направьте большой палец в сторону первоначального направления смещения дистального фрагмента.
* Заднемедиальное смещение → пронация напрягает медиальную мягкотканную шарнирную структуру.
* Заднелатеральное смещение → супинация напрягает латеральную мягкотканную шарнирную структуру. (Как показано на рисунке)
Критерии допустимого репонирования:
* Передняя плечевая линия проходит через мыщелок плечевой кости.
* Отсутствие значимого зазора (что указывает на межпозиционное расположение мягких тканей).
* Отсутствие варуса (угол Бауманна увеличен).
Метод открытое репонирование:
* Принцип выбора доступа: Следуйте по метафизарному гребню.
* Передний доступ: Показан при заднем смещении или при наличии повреждения сосудов и/или повреждения срединного нерва.
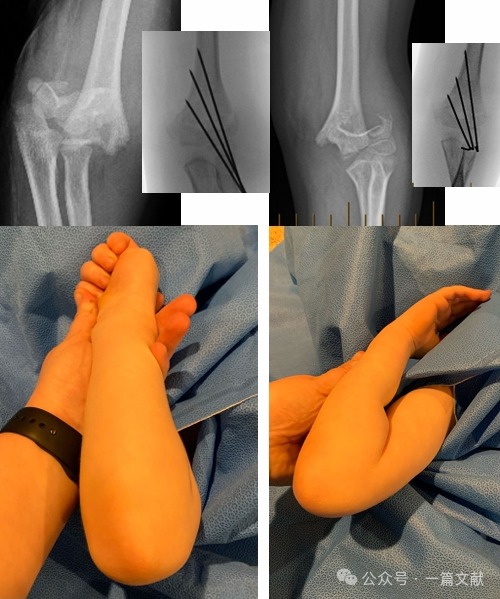
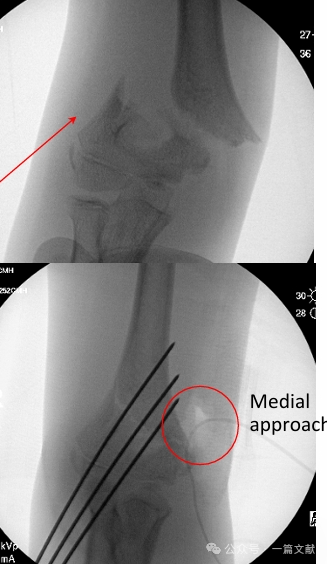
* Медиальный доступ: Показан при заднелатеральном смещении или травмах сгибательного типа.
* Латеральный доступ: Показан при заднемедиальном смещении.
* Задний доступ: Как правило, избегается; ассоциируется с худшими исходами (степень жёсткости, аваскулярный некроз, косметические проблемы).
* Избегайте повреждённых тканевых плоскостей.
* Минимизировать дальнейшее повреждение мягких тканей.
* Как показано на рисунке: при переломе с заднелатеральным смещением для открытой репозиции использовался медиальный доступ.
Методы фиксации костными спицами Киршнера:
* Только латеральное спицевание:
* Наиболее часто применяемая техника.
* Может использоваться 2 или 3 латерально расположенные спицы Киршнера.
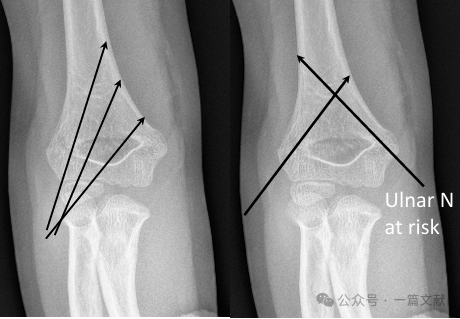
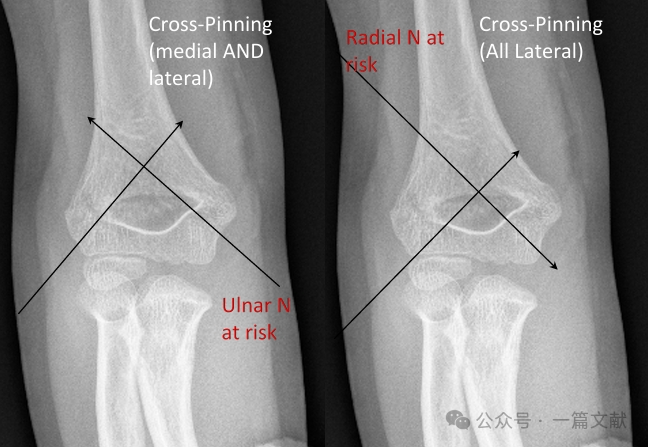
* Перекрёстное спицевание (медиальное и латеральное):
* Обеспечивает биомеханическую стабильность.
* Сопряжено с риском иатрогенной травмы локтевого нерва.
* Полностью латеральное спицевание (расходящееся):
* Несет риск повреждения лучевого нерва.
* Используется реже.
* Антеградное интрамедуллярное гвоздевание: Также описано. Подходит для высоких надмыщелковых переломов.
* Биомеханика: Крестообразное спицевание является наиболее стабильной конструкцией с биомеханической точки зрения. Однако для большинства переломов типа 3 крестообразное спицевание не продемонстрировало четкого клинического преимущества по сравнению со спицеванием только с латеральной стороны. Крестообразное спицевание связано с более высоким риском иатрогенного повреждения локтевого нерва (в 4,3 раза повышенный риск).
* Показания к медиальному спицеванию включают:
* Медиальную коммивацию.
* Косой перелом от проксимального медиального к дистальному латеральному участку (обратный косой перелом).
* Варианты внутрисуставных переломов. (Как показано на рисунке).
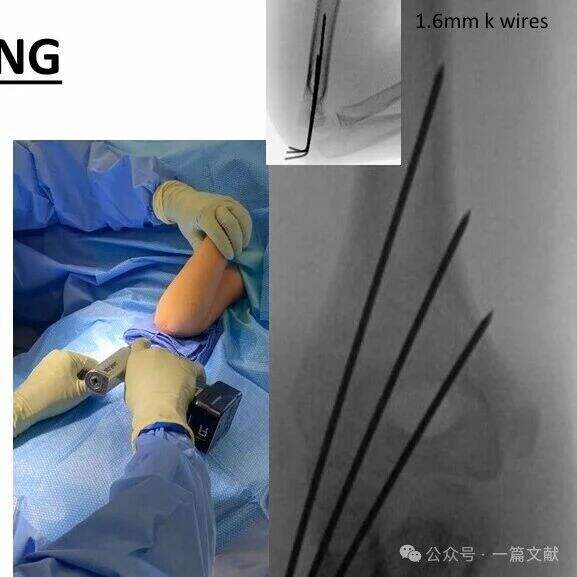
* Медиальная техника фиксации спицами:
* Сначала установите две латеральные К-спицы.
* Разогните локоть до 45 градусов, чтобы расслабить локтевой нерв.
* Учитывайте возможность сублюксации локтевого нерва (встречается примерно у 16 % детей, Zaltz, 1996).
* Во время установки спиц используйте ретракцию большим пальцем или небольшой разрез для защиты локтевого нерва.
* Ятрогенная невропатия после операции: Существует дискуссия относительно необходимости удаления спиц.
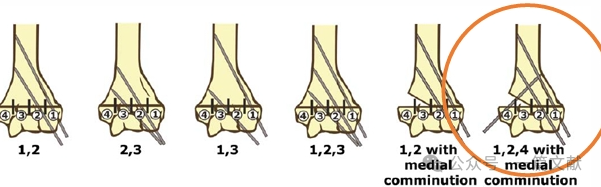
* Идеальные требования к расположению спиц: Используйте К-спицы диаметром 1,5–2 мм. Спицы должны захватывать медиальную и латеральную колонны с расходящимся направлением. Большее расстояние между спицами повышает стабильность. На рисунке показаны конфигурации спиц при переломах типов 2A, 2B и 3.
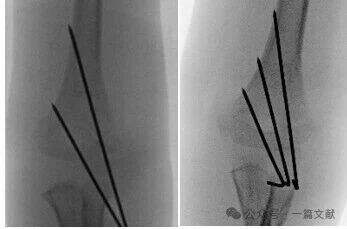
* Обеспечьте широкое расстояние между спицами в области перелома.
* Штифты должны следовать по метафизарному расширению, чтобы зафиксировать латеральную колонку.
* Латерально расположенные штифты могут использоваться для фиксации медиальной колонки.
* Концы штифтов должны захватывать дистальный фрагмент непосредственно проксимально к линии перелома.
* Для дополнительной стабильности между двумя основными штифтами может быть добавлен третий штифт.
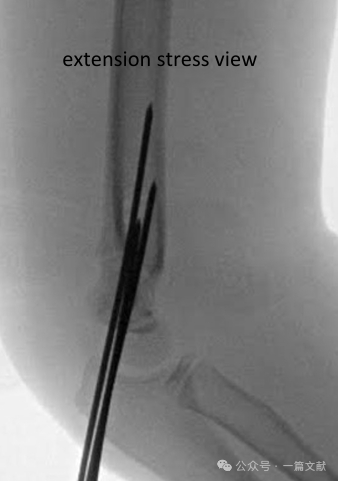
Интраоперационная флюороскопическая оценка стабильности:
* Оцените положение на передне-задней проекции при разогнутом локте.
* Получите истинную боковую проекцию для оценки положения.
* Получите косые проекции для оценки редукции медиальной и латеральной колонок.
* Рассмотрите возможность выполнения динамических флюороскопических стресс-проекций для оценки стабильности конструкции редукции (особенно при планировании ограниченного послеоперационного наблюдения).
* Вид спереди (АР-вид): Приложите вращательный стресс, стресс варус/валгус.
* Боковой вид: Оценить амплитуду сгибания и разгибания.
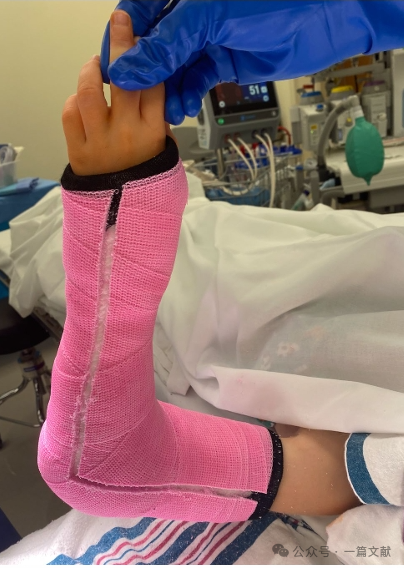
VI. Послеоперационное ведение:
Для предотвращения осложнений, связанных с послеоперационным отеком, может использоваться гипсовая повязка с вырезом (как показано на рисунке).
Киршнеровские спицы обычно удаляются через 3–4 недели после операции.
VII. Резюме:
* Тщательное предоперационное неврологическое и сосудистое обследование имеет решающее значение.
* Не следует упускать из виду сопутствующие переломы на той же стороне (так называемые «плавающий локоть»).
* Переломы типа 2А можно лечить закрытой репозицией и гипсовой иммобилизацией.
* В некоторых случаях консервативного лечения требуется тщательное динамическое наблюдение.
* Сроки хирургического вмешательства являются неотложными только при наличии признаков нарушения кровоснабжения.
* Хирургическое лечение обычно включает закрытое репонирование и чрескожное фиксирование спицами (CRPP) и его модификации.
* Существуют различные варианты лечения надмыщелковых переломов плечевой кости у детей.











