การรักษาภาวะกระดูกหักเหนือข้อศอกในเด็ก
I. กายวิภาคของกระดูก: ส่วนปลายของกระดูกต้นแขน (distal humerus) ประกอบด้วยคอลัมน์ medial และคอลัมน์ lateral ซึ่งเชื่อมต่อกันด้วยส่วนที่เป็นข้อต่อ (articular segment) ในการเกิดกระดูกหัก คอลัมน์ medial และ lateral มีแนวโน้มที่จะเคลื่อนออกจากตำแหน่งเดิม
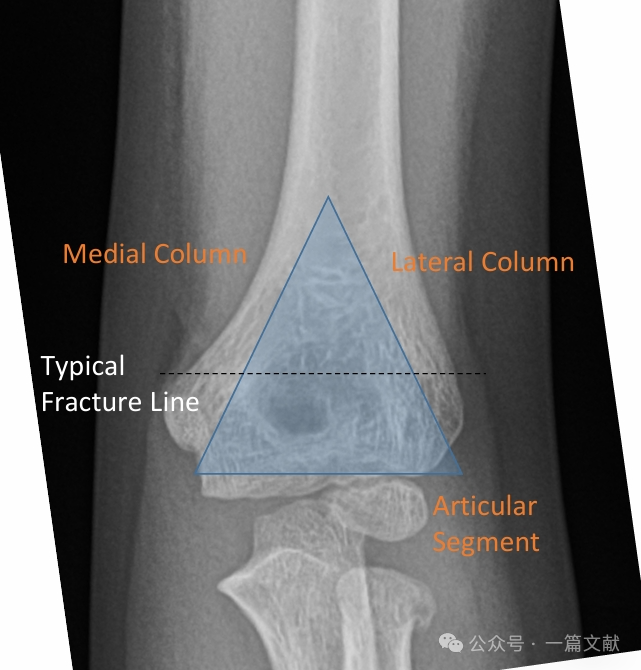
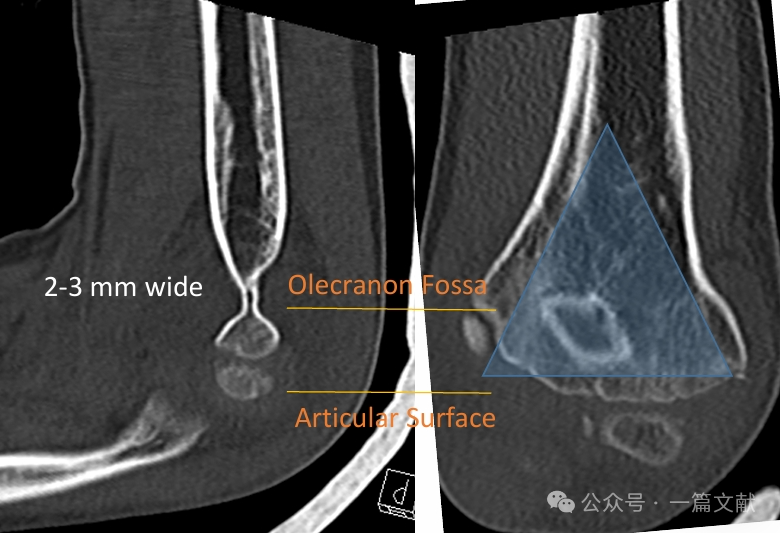
คอลัมน์ medial และ lateral เชื่อมต่อกันด้วยชิ้นส่วนกระดูกบางๆ บริเวณ fossa ของ olecranon
* บริเวณนี้ถือเป็นจุดอ่อนเชิงโครงสร้าง จึงมีความเสี่ยงสูงต่อการหัก
* เมื่อข้อศอกเหยียดเกินตำแหน่งกลาง (neutral position) (ซึ่งมักเกิดจากภาวะ hyperextension ในเด็ก) กล้ามเนื้อจะสูญเสียข้อได้เปรียบเชิงกล
* กระดูก olecranon ทำหน้าที่เป็นจุดหมุน (fulcrum)
* แคปซูลข้อส่งผ่านแรงเหยียดไปยังส่วนปลายของกระดูกต้นแขน บริเวณที่อยู่ใกล้เคียงกับ physis ด้าน proximal
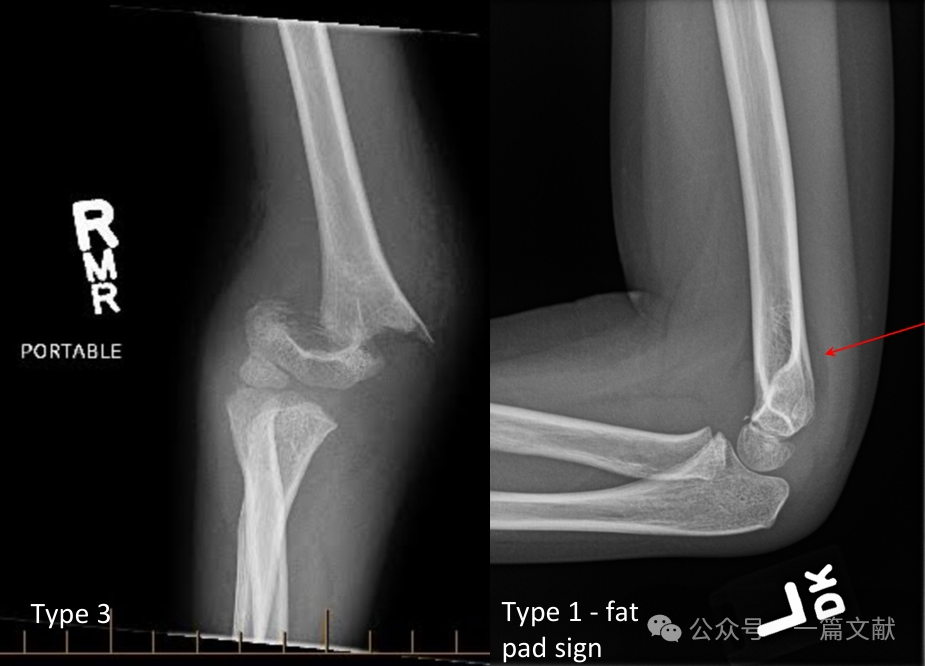
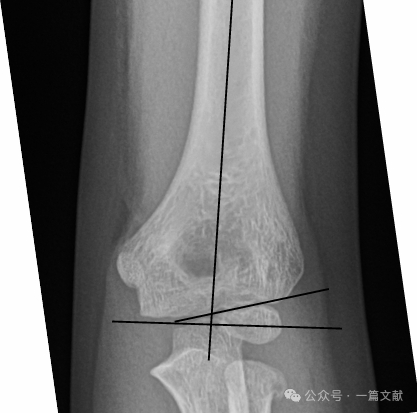
II. การตรวจภาพทางรังสี: การถ่ายภาพรังสีธรรมดา (plain radiographs) มักเพียงพอสำหรับการวินิจฉัย โดยจำเป็นต้องถ่ายภาพในแนว AP และ lateral ของข้อศอก นอกจากนี้ควรถ่ายภาพรังสีของแขนล่างและข้อมือด้านเดียวกันเพื่อประเมินการบาดเจ็บร่วมอื่นๆ ให้พิจารณาหาสัญญาณ posterior fat pad ในการหักที่ไม่มีการเคลื่อนตำแหน่ง (แสดงโดยลูกศร)
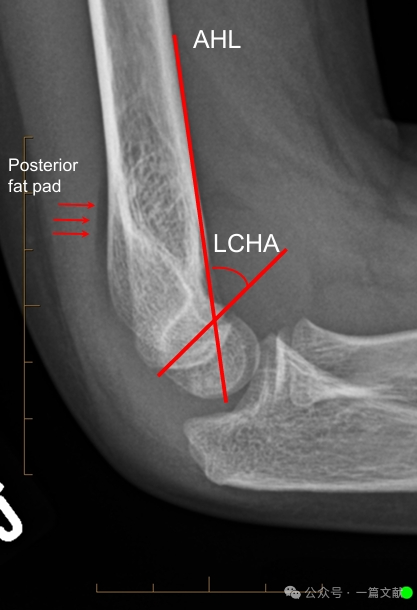
การจัดเรียงแนวของโครงสร้างบนภาพรังสีแนว lateral:
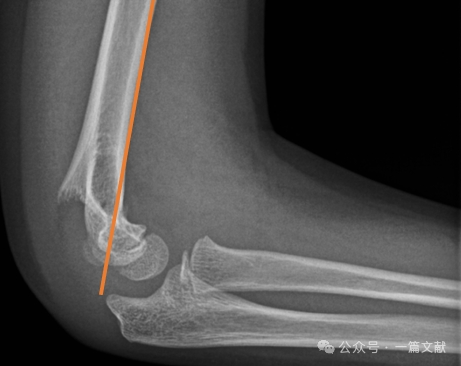
* เส้นแนวหน้าของกระดูกต้นแขน (Anterior Humeral Line: AHL): ควรผ่านศูนย์กลางการสร้างกระดูกของ capitellum
* มุมด้านหน้าของ capitellum: 30–40 องศา
* มุมด้านข้างระหว่าง capitellum กับกระดูกต้นแขน (Lateral Capitellohumeral Angle: LCHA): ควรมีค่าน้อยกว่า 69 องศา
* ภาวะไขมันด้านหลังปรากฏชัด (Posterior Fat Pad Sign): บ่งชี้ถึงภาวะกระดูกหักได้สูงมาก (ในขณะที่ภาวะไขมันด้านหน้าปรากฏชัด (anterior fat pad sign) อาจพบได้แม้ไม่มีภาวะกระดูกหัก)
การจัดเรียงแนวกระดูกบนภาพรังสีแนวหน้า-หลัง (AP Radiograph):
* มุมบาวแมน (Baumann’s Angle): เกิดจากเส้นที่ตั้งฉากกับแกนกระดูกต้นแขนและเส้นที่ลากผ่านแผ่นกระดูกอ่อนของ capitellum มุมนี้มีช่วงค่าปกติค่อนข้างกว้าง (9–26 องศา) วิธีที่ดีที่สุดในการประเมินความปกติคือการถ่ายภาพเปรียบเทียบกับแขนอีกข้าง
III. ชนิดของกระดูกหัก: บาดเจ็บแบบการยืดออก (extension-type) และแบบการงอ (flexion-type) ที่พบบ่อย
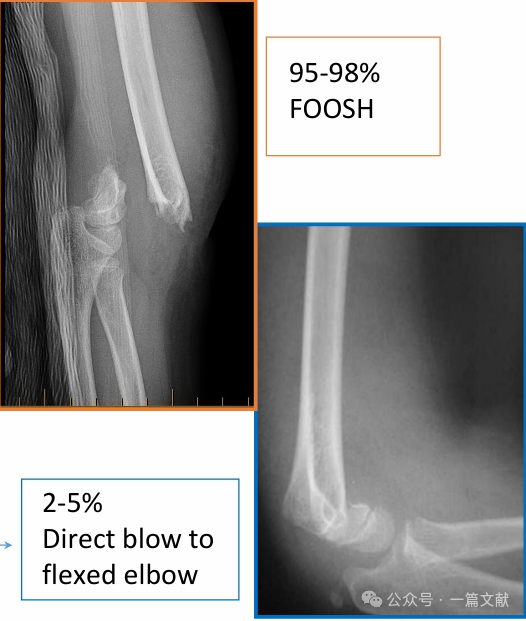
บาดเจ็บแบบการยืดออก (Extension-Type Injuries):
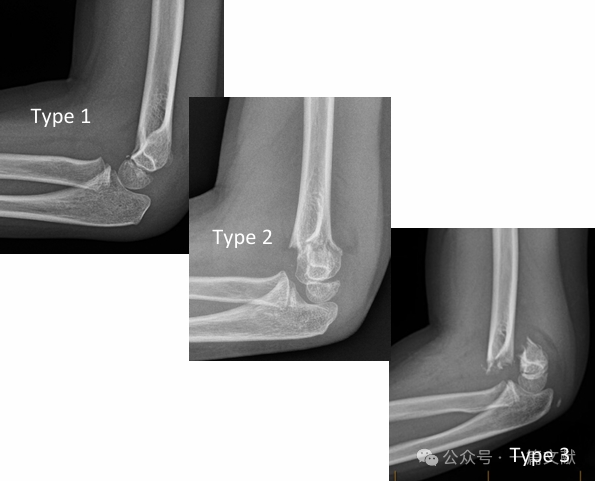
* การจัดจำแนกตามระบบการ์ตลานด์แบบคลาสสิก (Classic Gartland Classification):
* ชนิดที่ 1: ไม่มีการเคลื่อนออกจากตำแหน่ง
* ชนิดที่ 2: มีการเคลื่อนออกจากตำแหน่ง แต่ยังคงมีข้อต่อหลัง (posterior hinge) สมบูรณ์
* ชนิดที่ 3: มีการเคลื่อนออกจากตำแหน่งพร้อมกับความผิดปกติของข้อต่อหลัง (posterior hinge)
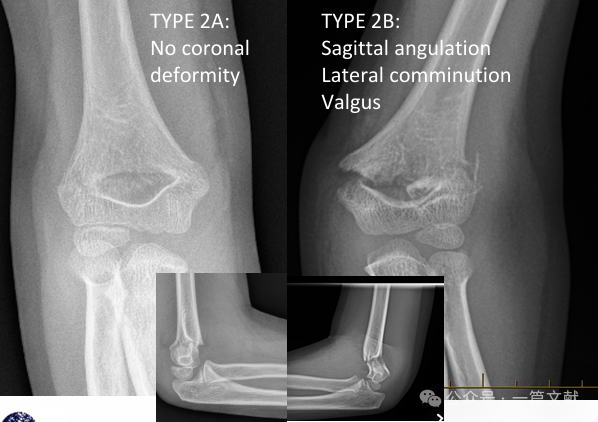
* การจัดจำแนกแบบแก้ไขของ Gartland:
* ชนิด 2A: มีการเบี่ยงเบนในระนาบซากิตตัล (sagittal plane) เท่านั้น เหมาะสำหรับการลดกระดูกแบบปิด (closed reduction) และการใส่เฝือกแขนยาว (long arm casting) แต่ต้องมีการติดตามผลอย่างใกล้ชิด
* ประเภท 2B: กระดูกหักที่มีองค์ประกอบของการหมุน การเบี่ยงเบนในระนาบโคโรนัล (coronal plane) (เช่น varus หรือ valgus) และ/หรือการเลื่อนขนาน (translational components) อาจเกิดร่วมกับภาวะกระดูกแหลก (comminution) หรือการยุบตัวของกระดูก (impaction) การลดกระดูกแบบปิดเพียงอย่างเดียวมีอัตราล้มเหลวสูง (โดยไม่ใช้การตรึงด้วยเข็มผ่านผิวหนัง — percutaneous pinning) จึงแนะนำให้ทำการลดกระดูกแบบปิดร่วมกับการตรึงด้วยเข็มผ่านผิวหนัง (CRPP)
* ประเภทที่ 3: การเคลื่อนออกจากตำแหน่งแบบสมบูรณ์ทางด้านหลัง พร้อมกับความผิดปกติของกลไกข้อต่อหลัง (posterior hinge mechanism) โดยปลอกกระดูก (periosteal sleeve) ยังคงสมบูรณ์
* ชนิดที่ 4: ไม่เสถียรทั้งในภาวะเหยียด (extension) และงอ (flexion) โดยปลอกกระดูก (periosteal sleeve) เสียหาย
* การแยกแยะระหว่างชนิดที่ 3 กับชนิดที่ 4: การแยกแยะทำได้ระหว่างผ่าตัดโดยใช้เครื่องถ่ายภาพรังสีเคลื่อนไหว (fluoroscopy) ขณะผู้ป่วยอยู่ภายใต้ยาสลบ — นี่คือการแยกแยะที่ทำระหว่างผ่าตัด
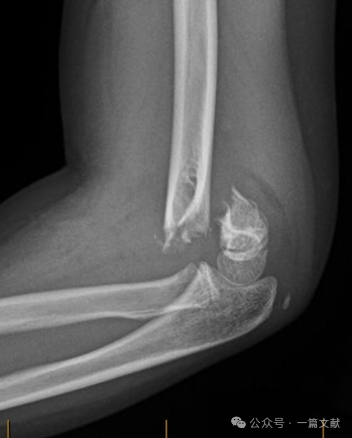
การบาดเจ็บแบบงอ (Flexion-Type Injuries):
* มีลักษณะเด่นคือความไม่เสถียรโดยรวมมากกว่า และอัตราการเกิดภาวะแทรกซ้อนสูงกว่า อาจสัมพันธ์กับอาการของเส้นประสาทอัลนาร์ (ulnar nerve)
* การประมวลผล: หากมีการเคลื่อนออกจากตำแหน่งใด ๆ จำเป็นต้องทำการลดกระดูกแบบปิดและตรึงด้วยเข็มผ่านผิวหนัง (CRPP) กระดูกหักชนิดนี้มีอัตราการต้องผ่าตัดเพื่อลดกระดูกแบบเปิดและตรึงด้วยเข็มผ่านผิวหนังสูงกว่ากระดูกหักแบบยืด (extension-type fractures)
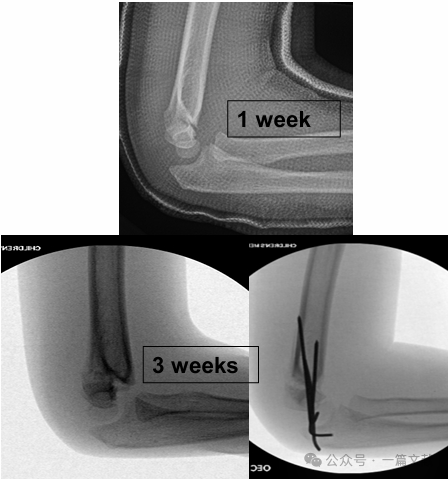
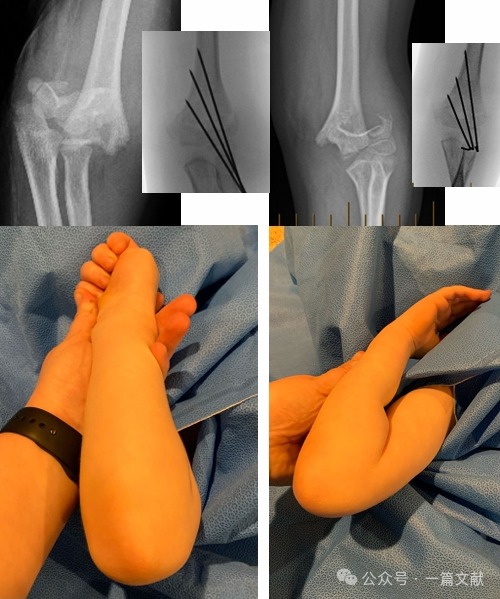
IV. การรักษาแบบไม่ผ่าตัด: หลีกเลี่ยงการพันเฝือกข้อศอกที่บวมไว้ในท่าพับมากกว่า 90 องศา การติดตามผลอย่างใกล้ชิดเป็นสิ่งจำเป็นอย่างยิ่ง โดยเฉพาะสำหรับกระดูกหักชนิดที่ 2 หากใช้วิธีการลดกระดูกแบบปิดเพียงอย่างเดียว อัตราการสูญเสียการจัดแนวที่ได้รับอาจสูงถึง 48% ภายในหนึ่งสัปดาห์แรก ปัจจัยเสี่ยงต่อการเคลื่อนของกระดูกประกอบด้วย: การเคลื่อนของกระดูกเริ่มต้นที่มาก, กระดูกหักชนิด 2B และผู้ป่วยที่มีเส้นรอบวงต้นแขนใหญ่กว่าปกติ ดังแสดงในภาพ ผู้ป่วยรายหนึ่งที่ได้รับการรักษาแบบประคับประคอง (conservative treatment) เกิดการเคลื่อนของกระดูกภายหลังการตรวจด้วยรังสีเอกซ์ในการติดตามผลหลังการรักษา 3 สัปดาห์ และต่อมาจึงได้รับการผ่าตัดยึดกระดูกด้วยลวด K-wire
V. การรักษาด้วยการผ่าตัด:
เทคนิคการลดกระดูกแบบปิด:
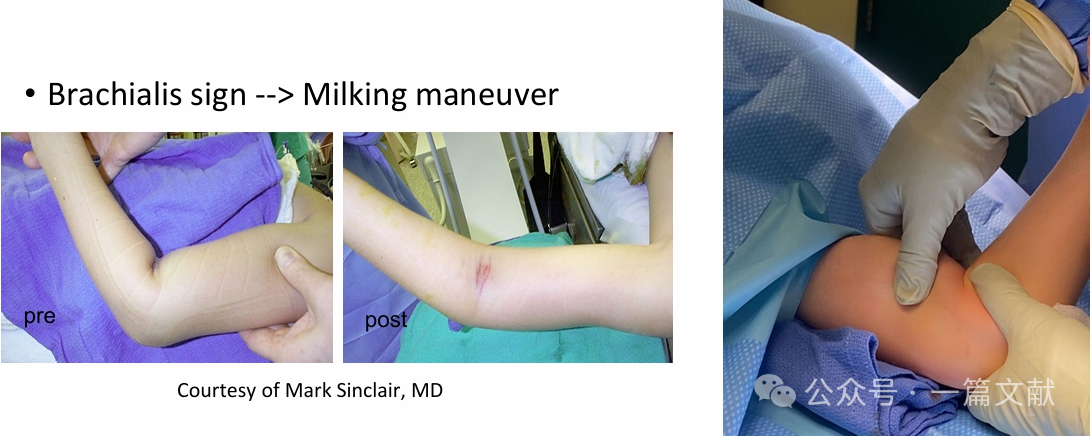
* ใช้แรงดึงตามแนวแกนเพื่อคืนความยาว (สามารถทำร่วมกับการเคลื่อนไหวแบบ "milking" ได้)
* ปรับการเคลื่อนที่ในระนาบโคโรนัลให้กลับสู่ตำแหน่งปกติ
* ปรับการเคลื่อนที่ในระนาบซากิตตัลโดยการกดบริเวณโอลีคราโนน เพื่อเลื่อนส่วนปลายของกระดูกไปทางด้านหน้า และพับข้อศอกเกินปกติ (hyperflex)
* ท่าของปลายแขน: ท่าหมุนฝ่ามือลง (pronation) หรือท่าหมุนฝ่ามือขึ้น (supination)
"กฎของนิ้วหัวแม่มือ": ชี้นิ้วหัวแม่มือไปในทิศทางของการเคลื่อนที่เริ่มต้นของส่วนปลายของกระดูกที่หัก
* การเคลื่อนที่แบบโพสเทอริโอเมเดียล → การหมุนฝ่าเท้าเข้าด้านใน (Pronation) จะทำให้เนื้อเยื่ออ่อนบริเวณ medial soft tissue hinge ตึงขึ้น
* การเคลื่อนที่แบบโพสเทอริโอลาเทอรัล → การหมุนฝ่าเท้าออกด้านนอก (Supination) จะทำให้เนื้อเยื่ออ่อนบริเวณ lateral soft tissue hinge ตึงขึ้น (แสดงไว้ในรูปภาพ)
เกณฑ์การจัดกระดูกให้กลับสู่ตำแหน่งที่ยอมรับได้:
* เส้นแนวหน้าของกระดูกต้นแขน (Anterior humeral line) ผ่านบริเวณ capitellum
* ไม่มีช่องว่างที่ชัดเจน (ซึ่งบ่งชี้ว่าอาจมีเนื้อเยื่ออ่อนแทรกอยู่ระหว่างรอยหัก)
* ไม่มีภาวะ varus (มุม Baumann เพิ่มขึ้น)
เทคนิคการจัดกระดูกแบบเปิด (Open Reduction Technique):
* หลักการเลือกวิธีการผ่าตัด: ติดตามแนวขอบกระดูกบริเวณเมตาฟีซิส
* วิธีการเข้าถึงจากด้านหน้า: ใช้บ่งชี้ในกรณีที่มีการเคลื่อนออกจากตำแหน่งไปทางด้านหลัง หรือเมื่อมีการบาดเจ็บของหลอดเลือดและ/หรือเส้นประสาทมีเดียน
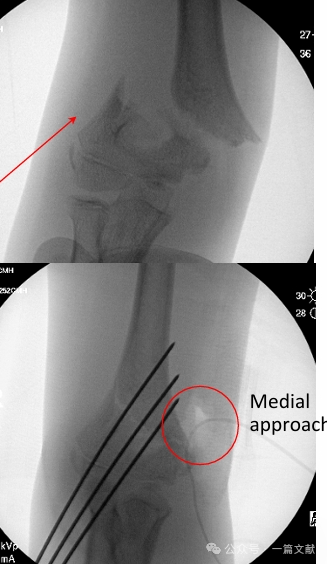
* วิธีการเข้าถึงจากด้านใน: ใช้บ่งชี้ในกรณีที่มีการเคลื่อนออกจากตำแหน่งไปทางด้านหลัง-ด้านข้าง หรือการบาดเจ็บแบบงอ
* วิธีการเข้าถึงจากด้านข้าง: ใช้บ่งชี้ในกรณีที่มีการเคลื่อนออกจากตำแหน่งไปทางด้านหลัง-ด้านใน
* วิธีการเข้าถึงจากด้านหลัง: โดยทั่วไปควรหลีกเลี่ยง เนื่องจากสัมพันธ์กับผลลัพธ์ที่แย่กว่า (ข้อแข็ง ภาวะเนื้อเยื่อตายจากขาดเลือด และปัญหาด้านรูปลักษณ์)
* หลีกเลี่ยงการผ่าตัดผ่านแนวเนื้อเยื่อที่ได้รับบาดเจ็บ
* ลดการบาดเจ็บของเนื้อเยื่ออ่อนให้น้อยที่สุดเท่าที่จะเป็นไปได้
* ดังแสดงในรูป: สำหรับกระดูกหักที่มีการเคลื่อนที่ไปทางด้านหลัง-ด้านข้าง ใช้วิธีเข้าถึงจากด้าน medial เพื่อทำการลดกระดูกแบบเปิด
เทคนิคการตรึงด้วยลวด K-Wire:
* การตรึงด้วยลวดเพียงด้าน lateral:
* เป็นเทคนิคที่ใช้บ่อยที่สุด
* สามารถใช้ลวด K-Wire จำนวน 2 หรือ 3 เส้น ที่วางไว้ทางด้าน lateral
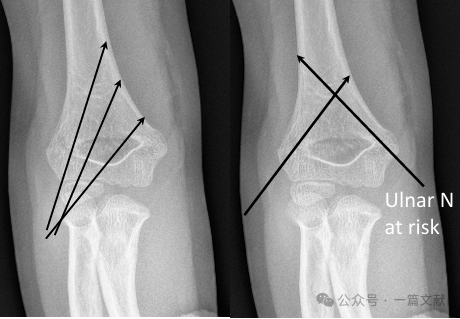
* การตรึงแบบข้าม (ด้าน medial และ lateral):
* ให้ความมั่นคงทางชีวกลศาสตร์
* มีความเสี่ยงต่อการบาดเจ็บของเส้นประสาท ulnar จากการรักษา
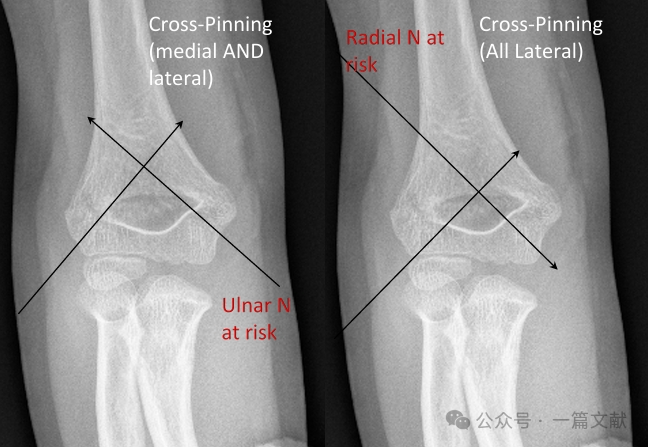
* การตรึงแบบทั้งหมดทางด้าน lateral (แบบ divergent)
* มีความเสี่ยงต่อการบาดเจ็บของเส้นประสาทเรเดียล
* ใช้กันน้อยกว่า
* การฝังเข็มภายในไขกระดูกแบบแอนเทอร์เกรด: อธิบายไว้เช่นกัน ใช้ได้กับภาวะกระดูกหักเหนือข้อศอกสูง
* ชีวกลศาสตร์: การตรึงด้วยหมุดไขว้ให้ความมั่นคงทางชีวกลศาสตร์สูงสุด อย่างไรก็ตาม สำหรับภาวะกระดูกหักชนิดที่ 3 ส่วนใหญ่ การตรึงด้วยหมุดไขว้ไม่ได้แสดงข้อได้เปรียบทางคลินิกที่ชัดเจนเหนือการตรึงด้วยหมุดด้านข้างเพียงอย่างเดียว การตรึงด้วยหมุดไขว้ทำให้มีความเสี่ยงสูงขึ้นต่อการบาดเจ็บของเส้นประสาทอัลนาร์จากเหตุทางการแพทย์ (ความเสี่ยงเพิ่มขึ้น 4.3 เท่า)
* ข้อบ่งชี้สำหรับการตรึงด้วยหมุดด้านใน ได้แก่:
* การบดละเอียดของกระดูกบริเวณด้านใน
* รูปแบบภาวะกระดูกหักแบบเฉียงจากด้านในส่วนบนไปยังด้านนอกส่วนล่าง (ภาวะกระดูกหักแบบเฉียงกลับ)
* ภาวะกระดูกหักแบบมีส่วนเกี่ยวข้องกับข้อ (ดังแสดงในภาพ)
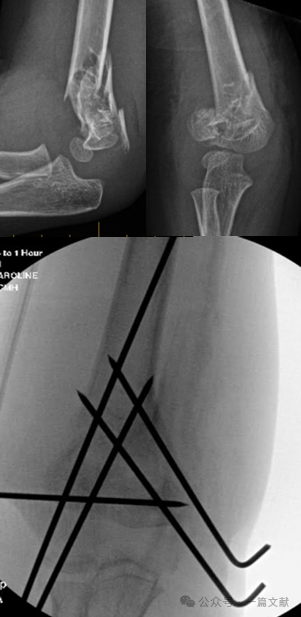
* เทคนิคการยึดด้วยหมุดทางด้าน medial:
* ใส่ K-wire ทางด้าน lateral สองเส้นก่อน
* ยืดข้อศอกให้อยู่ที่ 45 องศา เพื่อผ่อนคลายประสาท ulnar
* ต้องระมัดระวังภาวะ subluxation ของประสาท ulnar (พบได้ประมาณ 16% ของเด็ก ตามรายงานของ Zaltz ปี ค.ศ. 1996)
* ใช้การดึงนิ้วหัวแม่มือหรือกรีดผ่านแผลขนาดเล็กเพื่อป้องกันประสาท ulnar ขณะใส่หมุด
* ภาวะพาราลิซิสของประสาทจากเหตุแทรกแซงทางการแพทย์หลังผ่าตัด: ยังมีความขัดแย้งกันอยู่ว่าควรถอดหมุดออกหรือไม่
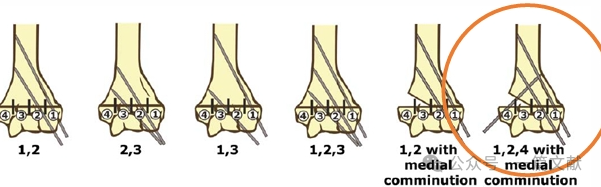
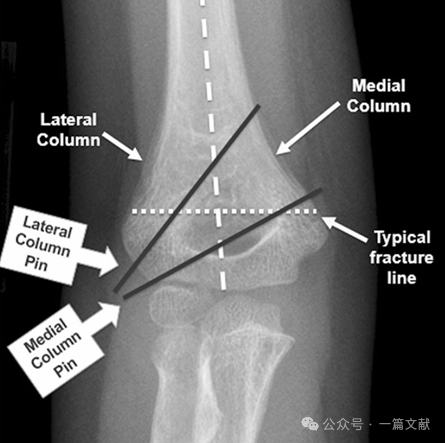
* ข้อกำหนดที่เหมาะสมสำหรับการวางตำแหน่งหมุด: ใช้ K-wire ขนาด 1.5–2 มม. หมุดควรมีการยึดเข้ากับคอลัมน์ medial และ lateral โดยมีรูปแบบการกระจายออกจากกัน (divergent pattern) การแยกหมุดให้ห่างกันมากขึ้นจะเพิ่มความมั่นคง ดังแสดงในภาพ รูปแบบการจัดวางหมุดสำหรับกระดูกหักชนิด Type 2A, 2B และ 3
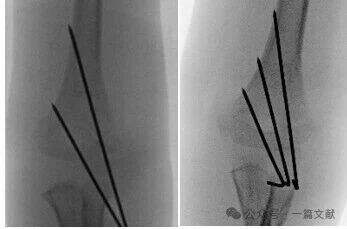
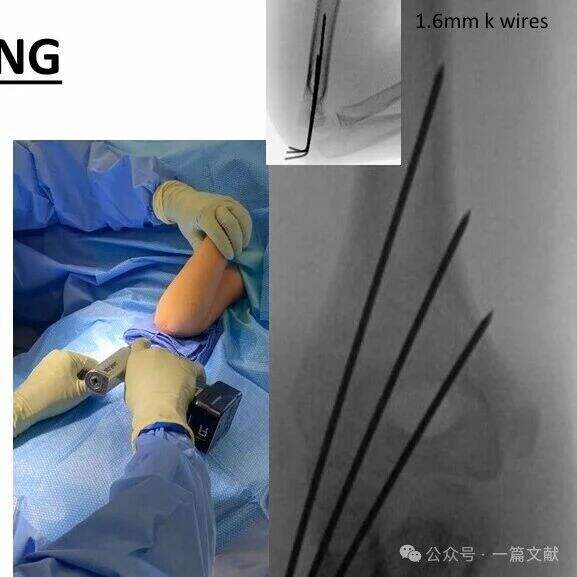
* ต้องจัดให้มีระยะห่างระหว่างหมุดกว้างบริเวณตำแหน่งกระดูกหัก
* เข็มหมุดควรติดตามแนวกระดูกส่วนปลายที่บานออก (metaphyseal flare) เพื่อยึดส่วนคอลัมน์ด้านข้าง (lateral column)
* เข็มหมุดที่วางไว้ทางด้านข้างสามารถใช้ยึดส่วนคอลัมน์ด้านใน (medial column) ได้
* ปลายเข็มหมุดควรเจาะเข้าไปในชิ้นส่วนกระดูกส่วนปลาย (distal fragment) บริเวณใกล้เคียงกับเส้นรอยร้าว (fracture line) ด้านบนเล็กน้อย
* สามารถเพิ่มเข็มหมุดที่สามระหว่างเข็มหมุดหลักสองอันเพื่อเพิ่มความมั่นคง
การประเมินความมั่นคงด้วยภาพเรืองแสงระหว่างผ่าตัด:
* ตรวจสอบการจัดแนวแบบ AP (Anteroposterior) โดยให้ข้อศอกอยู่ในภาวะเหยียดตรง
* ถ่ายภาพเรืองแสงแบบ lateral ที่แท้จริงเพื่อประเมินการจัดแนว
* ถ่ายภาพเรืองแสงแบบ oblique เพื่อประเมินการจัดแนวของคอลัมน์ด้านในและด้านข้าง
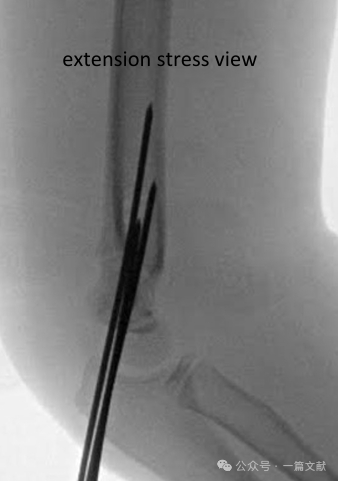
* พิจารณาถ่ายภาพเรืองแสงแบบ dynamic stress เพื่อประเมินความมั่นคงของโครงสร้างที่ใช้ลดระดับกระดูก (โดยเฉพาะในกรณีที่มีแผนติดตามผลจำกัด)
* มุมมองหน้า-หลัง (AP): ใช้แรงกดแบบหมุน (rotational stress) และแรงกดแบบ varus/valgus
* มุมมองด้านข้าง: ประเมินช่วงการเคลื่อนไหวแบบยืดและเหยียด
VI. การจัดการหลังการผ่าตัด:
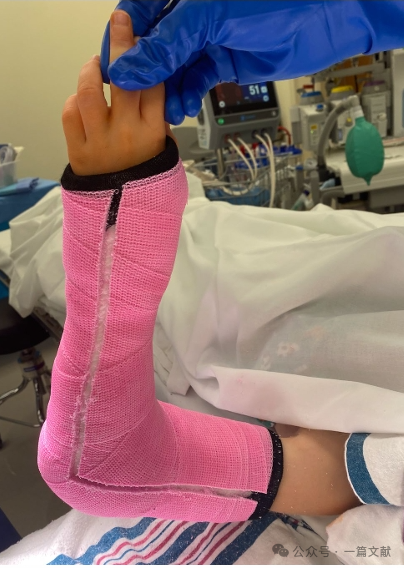
เพื่อป้องกันภาวะแทรกซ้อนจากอาการบวมหลังการผ่าตัด สามารถใช้เฝือกที่มีส่วนเว้า (ตามที่แสดงไว้)
ลวด K มักจะถูกถอดออกหลังการผ่าตัด 3–4 สัปดาห์
VII. สรุป:
* การตรวจระบบประสาทและหลอดเลือดอย่างละเอียดก่อนการผ่าตัดมีความสำคัญยิ่ง
* ห้ามละเลยกระดูกหักที่เกิดร่วมกันในข้างเดียวกัน (เช่น ภาวะ "ข้อศอกลอย")
* กระดูกหักชนิด 2A สามารถรักษาได้ด้วยการลดกระดูกแบบปิดร่วมกับการใส่เฝือก
* กรณีที่รักษาโดยไม่ผ่าตัดบางรายจำเป็นต้องมีการติดตามอย่างใกล้ชิด
* เวลาที่เหมาะสมสำหรับการผ่าตัดมีความเร่งด่วนเฉพาะเมื่อมีสัญญาณบ่งชี้ถึงภาวะขาดเลือด
* การรักษาด้วยการผ่าตัดมักประกอบด้วยการลดกระดูกแบบปิดร่วมกับการยึดด้วยหมุดผ่านผิวหนัง (CRPP) และการปรับเปลี่ยนวิธีการดังกล่าว
* มีความแตกต่างกันในวิธีการรักษาสำหรับภาวะกระดูกหักบริเวณเหนือข้อศอกในเด็ก











