Лікування надмискових переломів плечової кістки у дітей
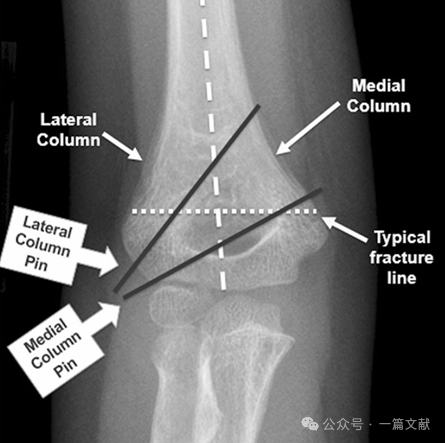
I. Кісткова анатомія: Дистальний відділ плечової кістки складається з медіальної та латеральної колонок, які з’єднані суглобовою частиною. Під час перелому медіальна та латеральна колонки схильні до зміщення.
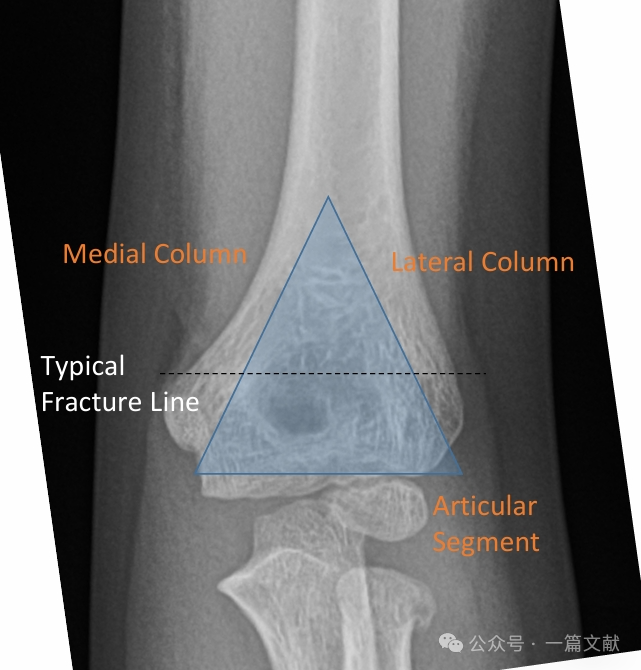
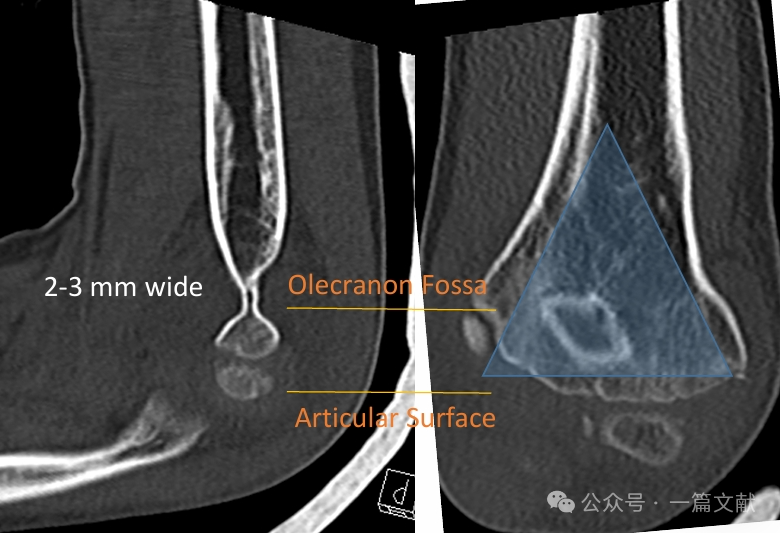
Медіальна та латеральна колонки з’єднуються тонким кістковим фрагментом у ділянці ліктьової ямки.
* Ця ділянка є структурно слабкою точкою, що робить її схильною до перелому.
* Коли лікоть розгинутий за нейтральну позицію (часто — гіперекстензія у дітей), м’язи втрачають механічну перевагу.
* Ліктьовий відросток виступає як точка опори.
* Суглобова капсула передає сили розгинання на дистальний відділ плечової кістки безпосередньо проксимально до фізиса.
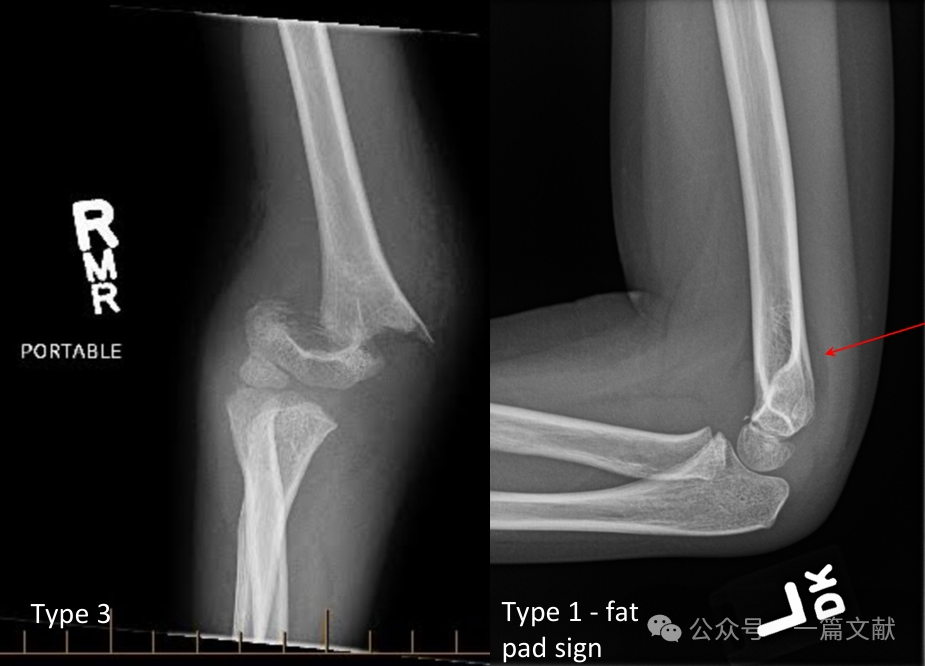
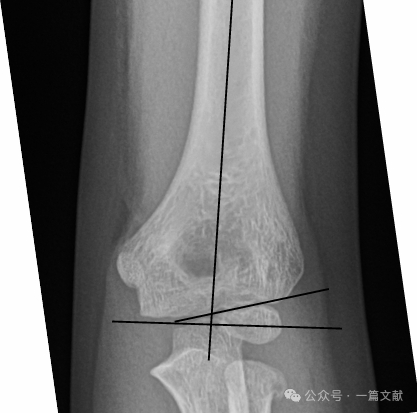
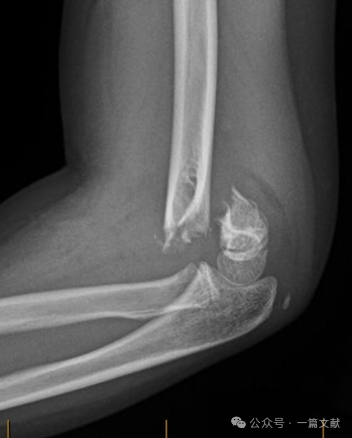
II. Рентгенологічні дослідження: Зазвичай достатньо простих рентгенівських знімків. Необхідні антеропостеріорний (АП) та бічний знімки ліктя. Виконайте рентгенівські знімки однойменного передпліччя/зап’ястка, щоб оцінити можливі супутні пошкодження. Оцініть наявність ознаки заднього жирового подушечки при недислокованих переломах (позначено стрілкою).
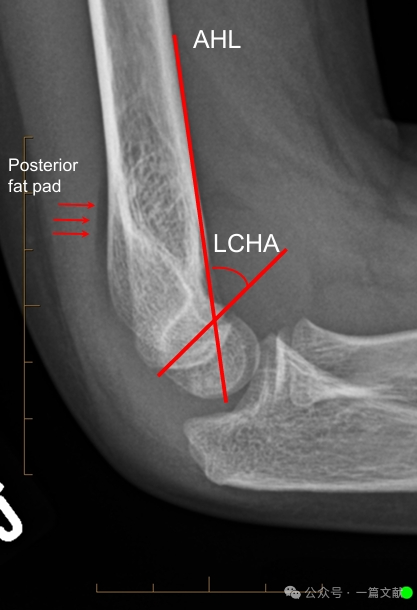
Орієнтація на бічному рентгенівському знімку:
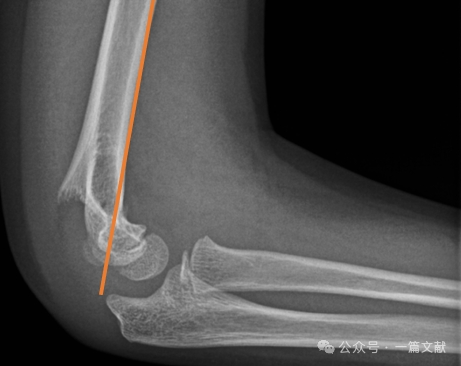
* Передня плечова лінія (AHL): має проходити через центр окостеніння головки мишці.
* Передній кут головки мишці: 30–40 градусів.
* Бічний капітелогумеральний кут (LCHA): має бути меншим за 69 градусів.
* Ознака заднього жирового валика: дуже вказує на перелом (тоді як ознака переднього жирового валика може спостерігатися й без перелому).
Положення на рентгенограмі в антеропостеріорній проекції:
* Кут Бауманна: утворюється лінією, перпендикулярною до осі плечової кістки, та лінією, що проходить через епіфізарну пластинку головки мишці. Цей кут має широкий нормальний діапазон (9–26 градусів). Найкращим методом визначення нормальності є отримання порівняльного знімку протилежної сторони.
III. Типи переломів: Поширені травми з розгинанням і зігнанням.
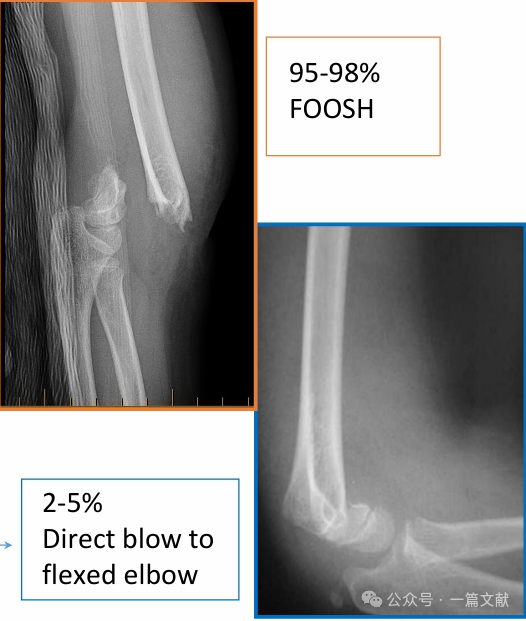
Травми з розгинанням:
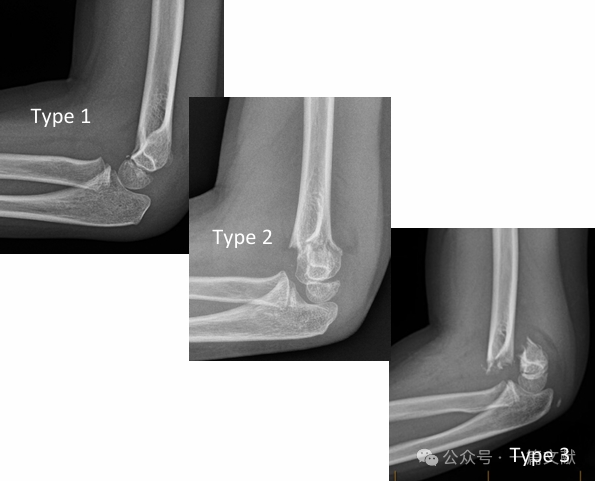
* Класична класифікація Гартленда:
* Тип 1: Незміщений.
* Тип 2: Зміщений перелом із збереженою задньою шарнірною структурою.
* Тип 3: Зміщений перелом із порушенням задньої шарнірної структури.
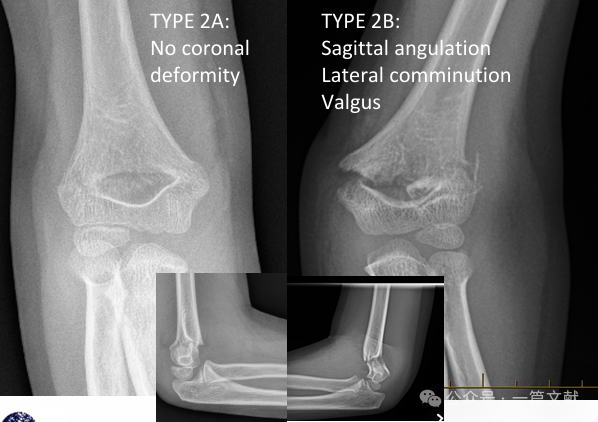
* Модифікована класифікація Гартленда:
* Тип 2А: Тільки кутове відхилення у сагітальній площині. Підходить для закритої репозиції та накладання гіпсової пов’язки на довгу руку з обов’язковим тісним динамічним спостереженням.
* Тип 2B: Перелом із обертальним, коронарним кутовим відхиленням (варус, валгус) і/або трансляційним компонентом. Може бути пов’язаний із коммінуцією або імпресією. Високий рівень невдач при лише закритій репозиції (без чрескірної фіксації спицями). Рекомендовано закриту репозицію з чрескірною фіксацією спицями (ЗРЧФ).
* Тип 3: Повне заднє зміщення з порушенням заднього шарнірного механізму; надкістниця збережена.
* Тип 4: Нестабільний як у положенні розгину, так і у положенні згину; надкістниця порушена.
* Відмінність між типом 3 та типом 4: Диференціацію проводять інтрапераційно за допомогою флюороскопії у пацієнта під загальною анестезією — це інтрапераційна відмінність.
Пошкодження зі згинанням:
* Характеризуються більшою загальною нестабільністю та вищою частотою ускладнень. Можуть супроводжуватися симптомами уларного нерва.
* Обробка: Будь-яке зміщення вимагає закритої репозиції та чрескірної фіксації (ЗРЧФ). Ці переломи частіше потребують відкритої репозиції та чрескірної фіксації, ніж переломи з розгинанням.
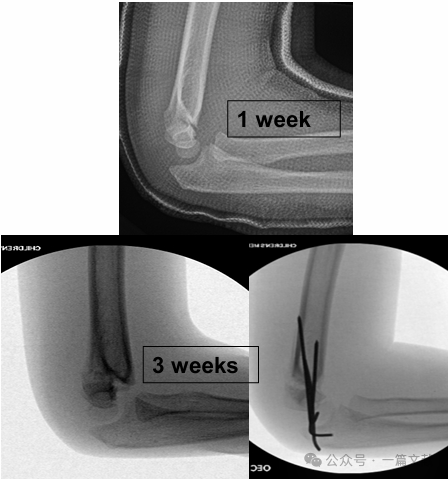
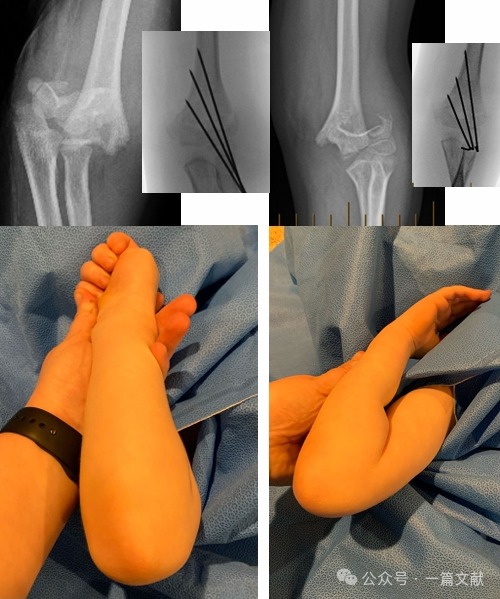
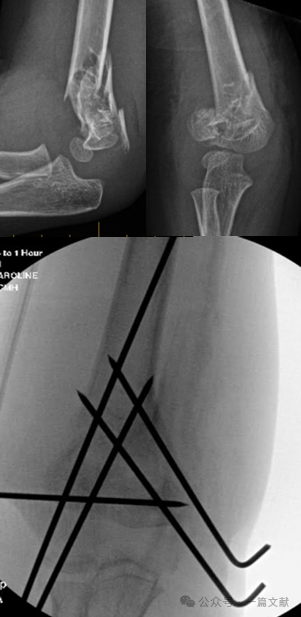
IV. Консервативне лікування: Уникайте іммобілізації набряклої ліктьової суглоба під кутом згинання більше ніж 90 градусів. Тісне динамічне спостереження є обов’язковим, особливо при переломах типу 2. У разі лікування лише закритою репозицією частота втрати репозиції може досягати 48 % протягом першого тижня. Фактори ризику зміщення включають: більше початкове зміщення, переломи типу 2B та пацієнтів із більшим обхватом верхньої частини руки. Як показано на малюнку, у пацієнта, якому проводилося консервативне лікування, на контрольному рентгені через 3 тижні виявлено зміщення перелому, після чого йому було виконано хірургічну фіксацію за допомогою Кіршнера-дротів.
V. Хірургічне лікування:
Техніка закритої репозиції:
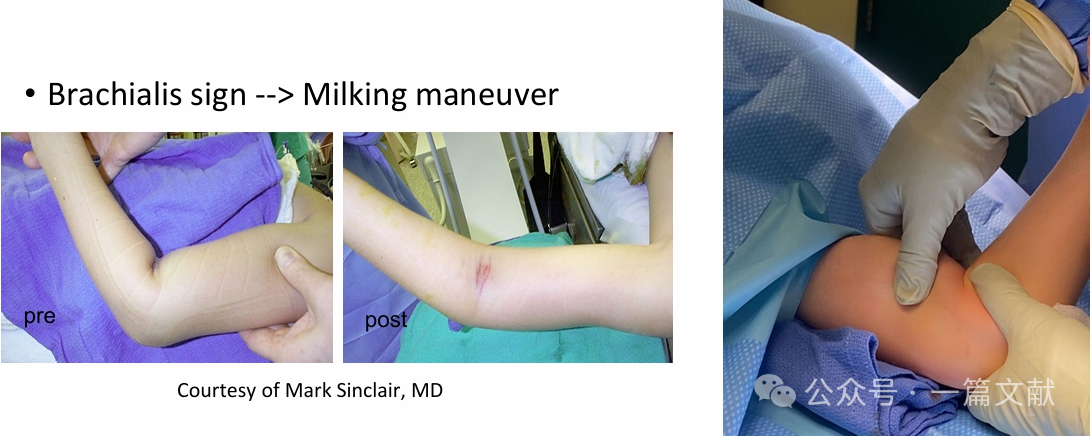
* Застосуйте довгуневу тягу для відновлення довжини (може поєднуватися з маневром «масажування»).
* Виправте трансляцію в корональній площині.
* Виправте трансляцію в сагітальній площині шляхом прикладання тиску до олекранона для переднього зміщення дистального фрагмента та гіперзгинання ліктя.
* Положення передпліччя: пронація або супінація.
«Правило великого пальця»: Спрямуйте великий палець у напрямку початкового зміщення дистального фрагмента.
* Задньо-медіальне зміщення → пронація напружує медіальну м’якотканинну шарнірну структуру.
* Задньо-латеральне зміщення → супінація напружує латеральну м’якотканинну шарнірну структуру. (Як показано на малюнку)
Критерії прийнятного репозиційного стану:
* Передня плечова лінія проходить через капітелум.
* Відсутність значного проміжку (що свідчить про втручання м’яких тканин).
* Відсутність варуса (кут Бауманна збільшений).
Техніка відкритої репозиції:
* Принцип вибору доступу: Слідуйте за метафізарним гребенем.
* Передній підхід: Показаний при задньому зміщенні або наявності ушкодження судин і/або середнього нерва.
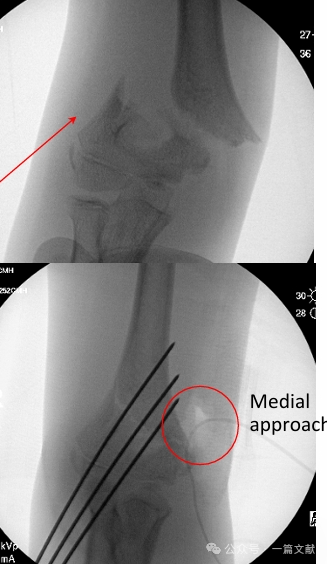
* Медіальний підхід: Показаний при задньо-латеральному зміщенні або ушкодженнях зі згинанням.
* Латеральний підхід: Показаний при задньо-медіальному зміщенні.
* Задній підхід: Зазвичай уникати; пов’язаний із гіршими результатами (стійкість, аваскулярна некроза, косметичні проблеми).
* Уникайте пошкоджених тканинних площин.
* Мінімізувати подальше пошкодження м’яких тканин.
* Як показано на рисунку: для перелому з задньо-латеральним зміщенням використовувався медіальний доступ для відкритої репозиції.
Техніки фіксації кістковими шпильками Кіршнера:
* Латеральне (тільки з боку) укладення шпильок:
* Найпоширеніша техніка.
* Може використовувати 2 або 3 латерально розташовані шпильки Кіршнера.
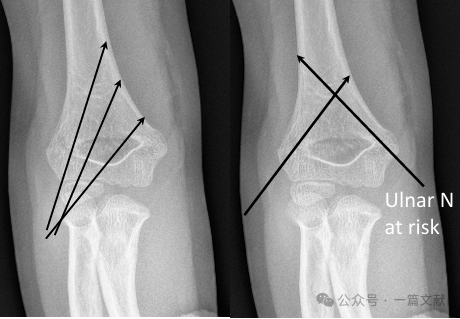
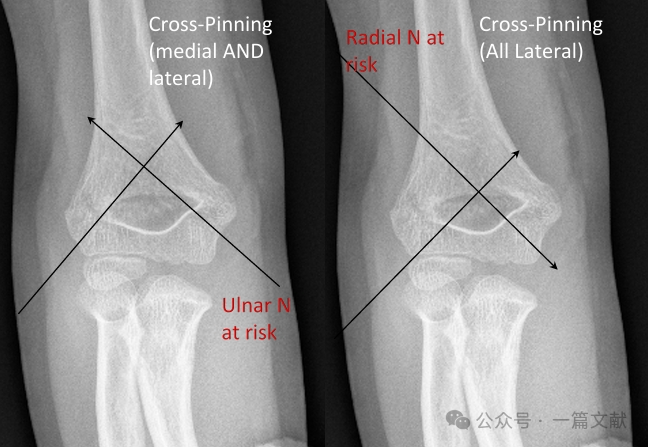
* Перехресне укладення шпильок (медіальне й латеральне):
* Забезпечує біомеханічну стабільність.
* Несе ризик іатрогенного ушкодження ліктьового нерва.
* Виключно латеральне укладення шпильок (розбіжне):
* Несе ризик ушкодження променевого нерва.
* Використовується рідше.
* Антеградне внутрішньомозкове гвіздування: Також описано. Підходить для високих надмищелкових переломів.
* Біомеханіка: Перехресне фіксування є найбільш стабільною конструкцією з біомеханічної точки зору. Однак у більшості переломів типу 3 перехресне фіксування не продемонструвало чіткої клінічної переваги порівняно з бічним фіксуванням лише з латеральної сторони. Перехресне фіксування несе вищий ризик іатрогенного ушкодження ліктьового нерва (у 4,3 раза вищий ризик).
* Показання до медіального фіксування включають:
* Медіальну коммінацію.
* Похилий перелом від проксимально-медіальної до дистально-латеральної частини (зворотний похилий перелом).
* Варіанти внутрішньосуглобових переломів. (Як показано на малюнку).
* Техніка медіальної фіксації штирями:
* Спочатку встановіть два латеральних К-штиря.
* Згиніть лікоть під кутом 45 градусів, щоб зняти напругу з ліктьового нерва.
* Звертайте увагу на сублюксацию ліктьового нерва (спостерігається приблизно у 16 % дітей, Zaltz, 1996).
* Під час встановлення штирів захищайте ліктьовий нерв за допомогою відведення великого пальця або невеликого розрізу.
* Іатрогенна параліч нерва після операції: Існує суперечка щодо необхідності видалення штирів.
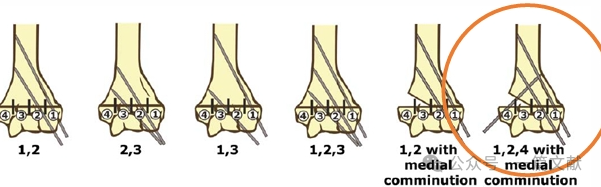
* Ідеальні вимоги до розташування штирів: Використовуйте К-штири діаметром 1,5–2 мм. Штири мають заходити в медіальну та латеральну колони з розбіжним розташуванням. Більша відстань між штирями забезпечує більшу стабільність. Як показано на малюнку, конфігурації штирів для переломів типу 2A, 2B та 3.
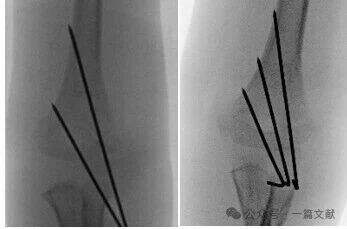
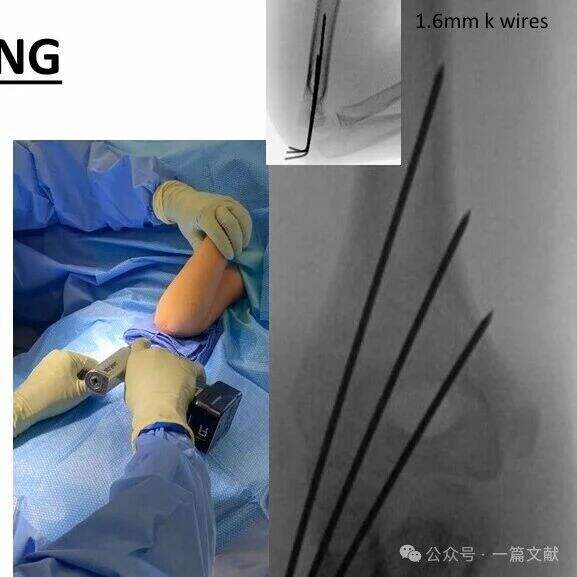
* Досягніть максимальної відстані між штирями в зоні перелому.
* Шпильки повинні слідувати за метафізарним розширенням, щоб захопити латеральну колонку.
* Латерально розташовані шпильки можна використовувати для захоплення медіальної колонки.
* Кінці шпильок повинні заходити в дистальний фрагмент безпосередньо проксимально до лінії перелому.
* Для додаткової стабільності можна додати третю шпильку між двома основними.
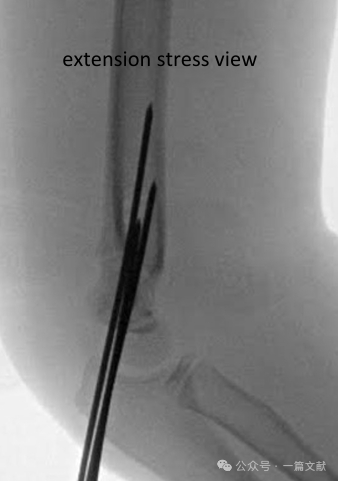
Інтрапераційна флюороскопічна оцінка стабільності:
* Перевірте передньо-заднє (AP) положення з ліктем у стані розгину.
* Отримайте справжній бічний знімок для оцінки положення.
* Отримайте косі знімки для оцінки редукції медіальної та латеральної колонок.
* Розгляньте динамічні флюороскопічні стрес-знімки для оцінки стабільності конструкції редукції (особливо якщо планується обмежений подальший нагляд).
* Передньо-задній вид: Застосуйте обертальне навантаження, стрес у варусному/валгусному напрямку.
* Боковий вид: Оцінити амплітуду згинання та розгинання.
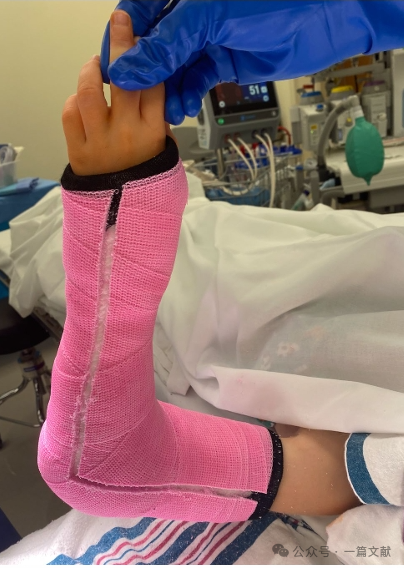
VI. Післяопераційне ведення:
Для запобігання ускладненням, пов’язаним із післяопераційним набряком, може застосовуватися гіпсова пов’язка з вирізом (як показано на зображенні).
Кіршнерівські спиці зазвичай видаляють через 3–4 тижні після операції.
VII. Підсумок:
* Детальне передопераційне неврологічне та судинне обстеження є критично важливим.
* Не слід пропускати супутні переломи з боку того ж ліктя (пошкодження типу «плаваючий лікоть»).
* Переломи типу 2А можна лікувати консервативно — закритою репозицією та гіпсуванням.
* У деяких випадках консервативного лікування необхідне регулярне динамічне спостереження.
* Терміни проведення операції є терміновими лише за наявності ознак порушення кровопостачання.
* Хірургічне лікування зазвичай включає закриту редукцію та чрескірну фіксацію (CRPP) та її модифікації.
* Існують різні варіанти лікування переломів надлоктевої частини плечової кістки у дітей.











