小児上腕骨顆上骨折の治療
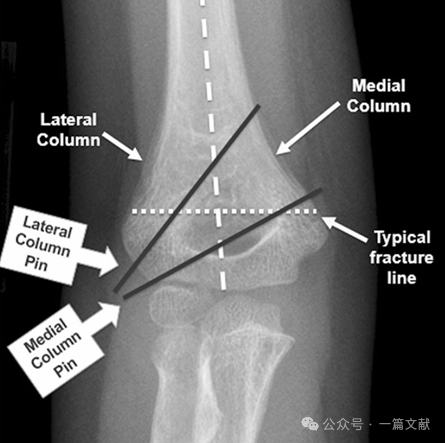
I. 骨性解剖: 遠位上腕骨は内側柱および外側柱から構成され、これらは関節部によって連結されている。骨折時には、内側柱および外側柱が変位しやすい。
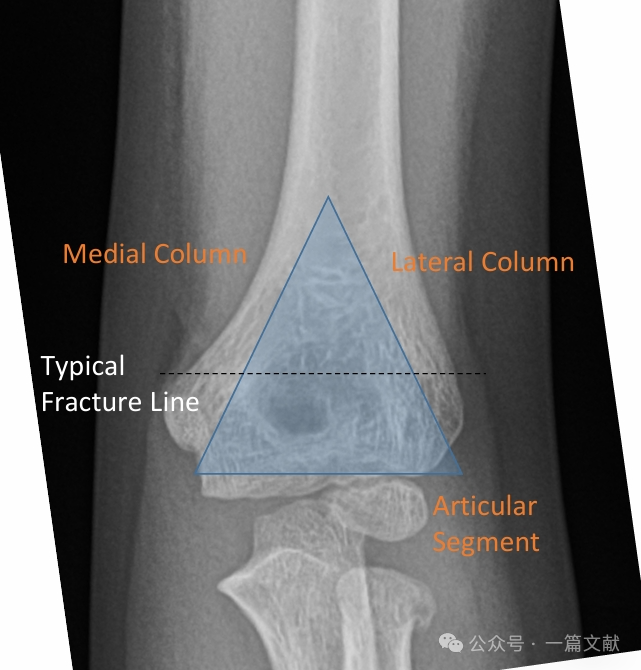
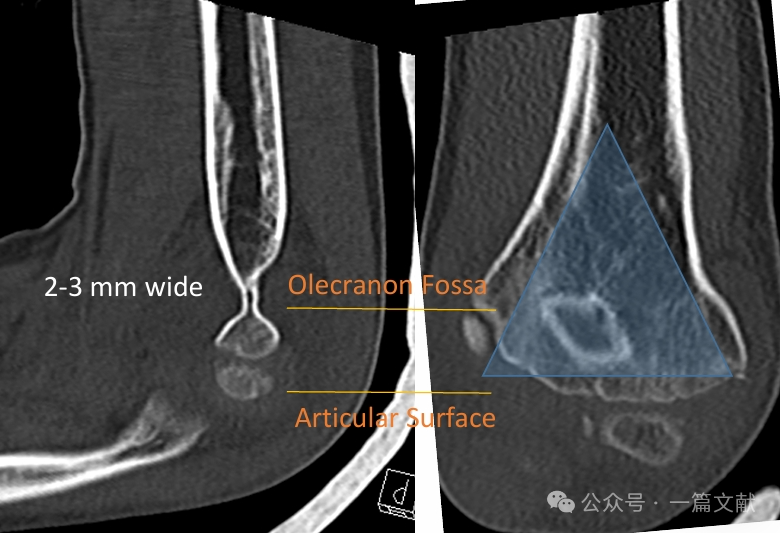
内側柱および外側柱は、肘頭窩における薄い骨片によって連結されている。
* この領域は構造的な脆弱部位を表しており、骨折を起こしやすい。
* 肘関節が中立位を超えて伸展した状態(小児では一般的に過伸展)になると、筋肉は機械的優位性を失う。
* 肘頭は支点として機能する。
* 関節包は伸展力を骨端線直近の遠位上腕骨に伝達する。
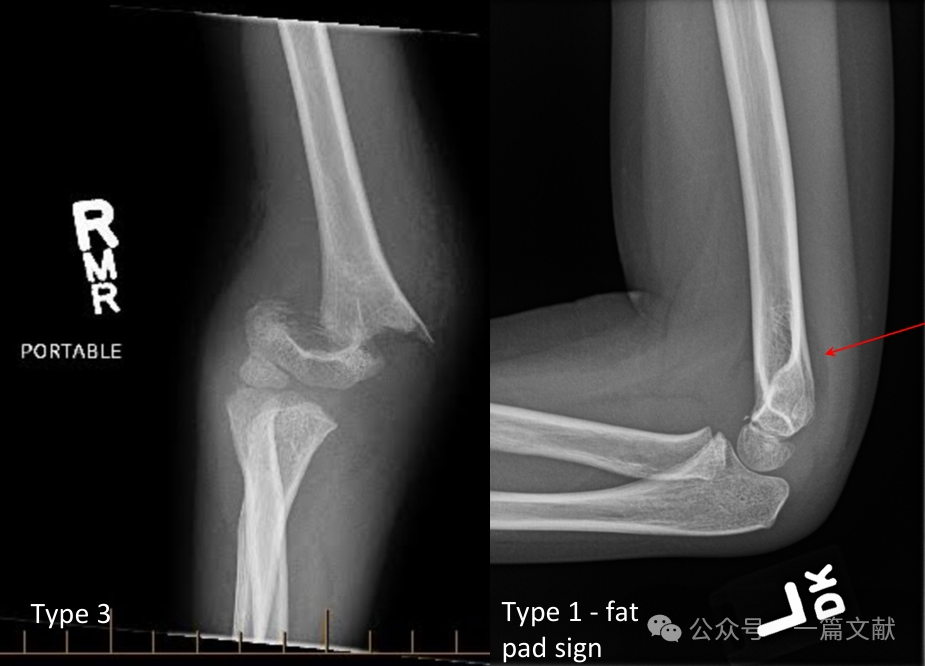
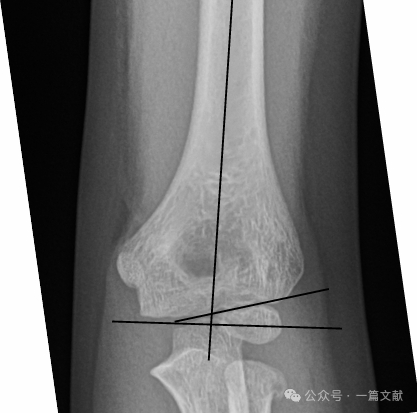
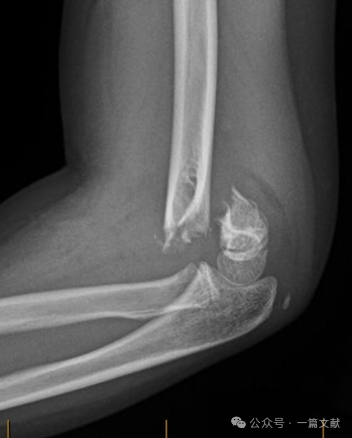
II. 画像検査: 単純X線検査が通常十分である。肘関節の前後(AP)および側面(ラテラル)像を撮影する必要がある。合併損傷の評価のため、同側前腕/手首のX線検査も施行する。非脱臼性骨折では、後方脂肪パッド徴候(矢印で示されている)を評価する。
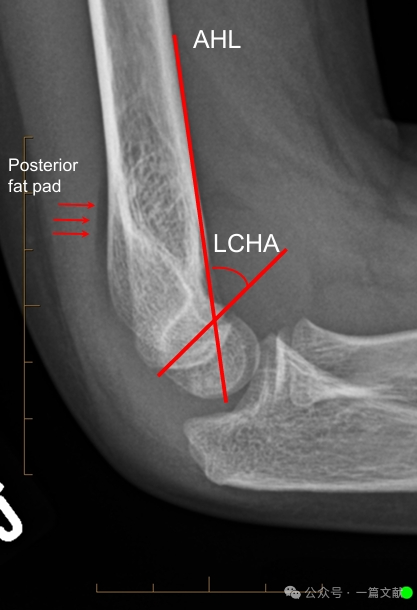
側面X線写真における整復状態:
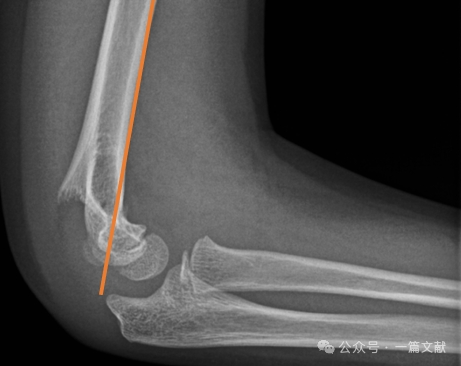
* 前方上腕骨線(AHL):橈骨頭骨化中心を通過すべきである。
* 橈骨頭前方角:30–40度。
* 側面橈骨頭上腕骨角(LCHA):69度未満であるべきである。
* 後方脂肪パッド徴候:骨折を強く示唆する(一方、前方脂肪パッド徴候は骨折がなくても観察されることがある)。
前後(AP)X線写真における整復状態:
* バウマン角:上腕骨軸に垂直な線と橈骨頭骨端線との間で形成される角度である。この角度の正常範囲は広く(9–26度)、正常性を判断する最も信頼性の高い方法は健側の比較像を取得することである。
III. 骨折のタイプ: 一般的な伸展型および屈曲型損傷。
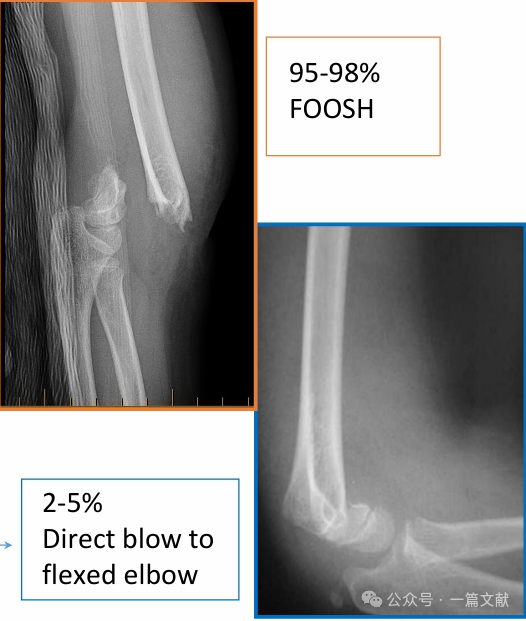
伸展型損傷:
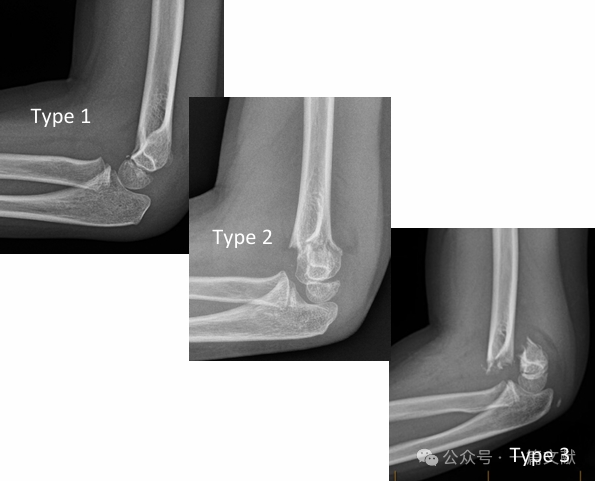
* 古典的ガートランド分類:
・タイプ1:非移動性。
・タイプ2:移動性骨折であるが、後方ヒンジは保たれている。
・タイプ3:移動性骨折であり、後方ヒンジが破綻している。
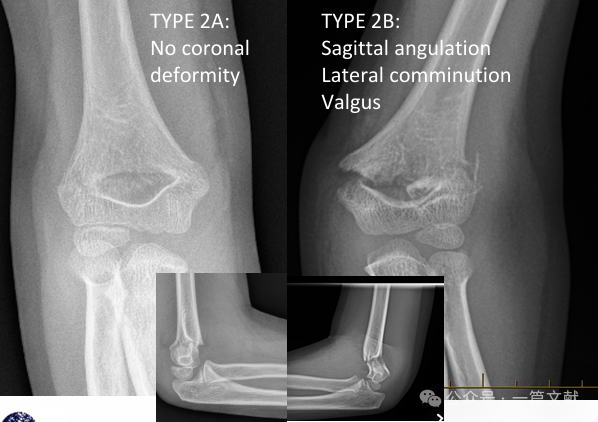
* 修正ガートランド分類:
* タイプ2A: 矢状面での角度変位のみ。閉鎖的整復および長腕ギプス固定が可能だが、厳密な経過観察が必要。
* タイプ 2B: 回転変位、冠状面での角度変位(内反、外反)、および/または並進成分を伴う骨折。粉砕骨折や陥没を伴う場合もある。単独の閉鎖的整復では失敗率が高いため(経皮的ピン留めを併用しない場合)、閉鎖的整復および経皮的ピン留め(CRPP)が推奨される。
* タイプ3: 後方への完全な移動を伴い、後方ヒンジ機構が破綻しているが、骨膜袖は intact である。
* タイプ4: 伸展および屈曲の両方において不安定であり、骨膜袖が断裂している。
* タイプ3とタイプ4の鑑別: 患者が麻酔下にある状態で、透視検査(フルオロスコピー)を用いた術中の評価によって鑑別を行う——これは術中にのみ行う鑑別である。
屈曲型損傷:
* 全体的な不安定性がより大きく、合併症発生率が高いことが特徴である。尺骨神経症状を伴う場合がある。
* 処理方法: いかなる変位も、閉鎖的整復および経皮ピン固定(CRPP)を要する。これらの骨折は、伸展型骨折と比較して、開放手術による整復および経皮ピン固定(ORPP)の施行率が高い。
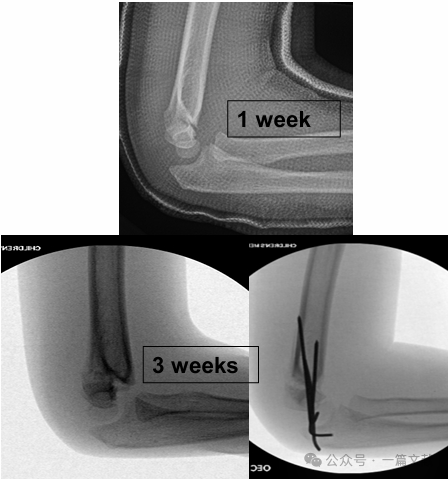
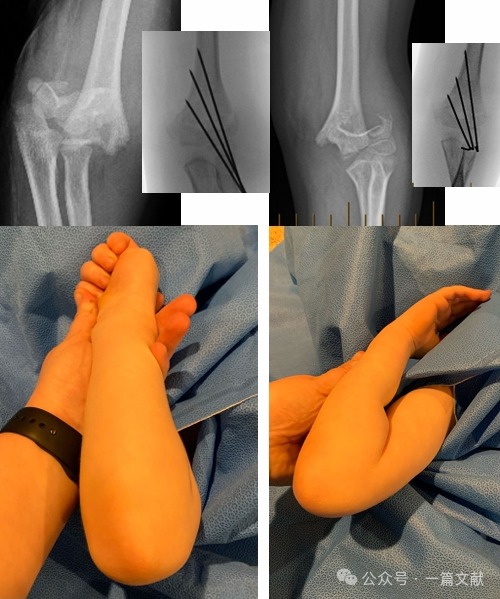
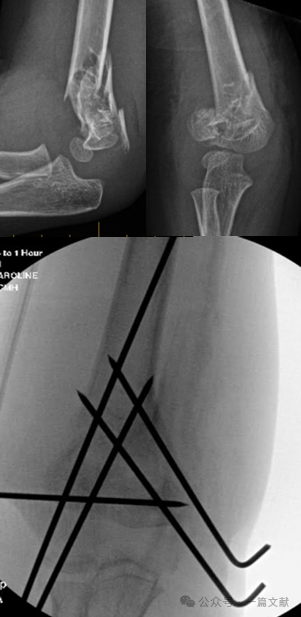
IV.非手術的治療: 腫脹した肘を90度以上の屈曲位でギプス固定しないこと。特にタイプ2骨折では、厳密な経過観察が不可欠である。閉鎖整復のみで治療した場合、初週における整復喪失率は最大48%に達することがある。転位のリスク因子には、初期の転位程度が大きいこと、タイプ2B骨折、および上腕周囲径が大きい患者が挙げられる。図に示すように、保存的治療を受けた患者において、3週間後のフォローアップX線検査で骨折部の転位が確認され、その後Kワイヤーを用いた手術的固定が施行された。
V. 外科的治療:
閉鎖整復法:
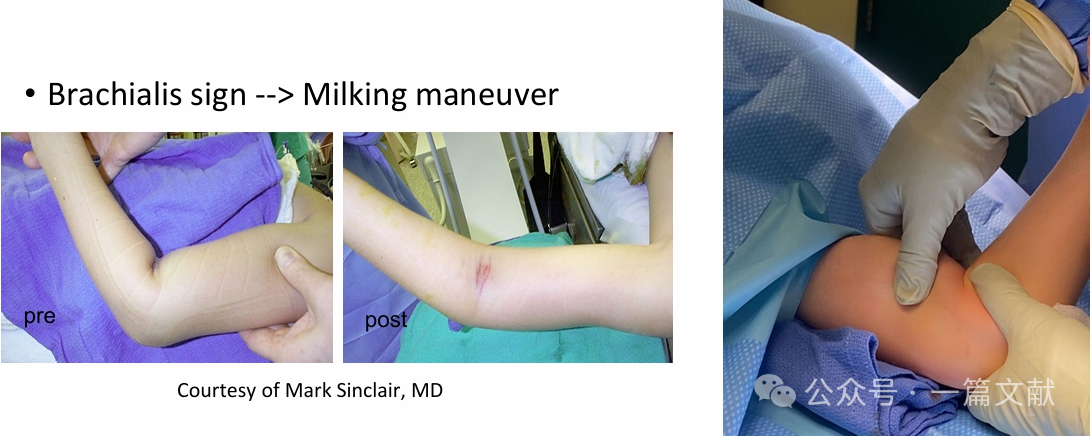
・長軸方向牽引を施行して長さを回復させる(「ミルキング」操作と併用可能)。
・冠状面での並進転位を矯正する。
・鷹爪突起に圧力を加えて遠位骨片を前方へ並進させ、同時に肘関節を過屈曲させることにより、矢状面での並進転位を矯正する。
・前腕の位置:回内位または回外位。
「親指の法則」: 指を先端の断片の 移動方向に指す
帯の柔らかい組織のヒンジを張る
横側軟組織のヒンジを張る (図のように)
許容できる減少基準:
前肩筋線が頭骨を通ります
* 重要なギャップがない (軟組織が挿入されていることを示唆する).
* ワラスがない (バウマンの角は増加).
オープン・リドクション技術
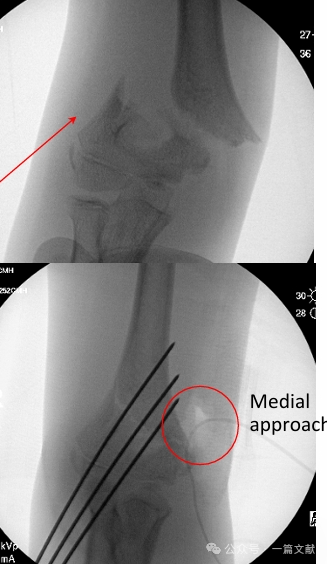
* アプローチ選択原則: 骨端線隆起に沿って進む。
* 前方アプローチ: 後方変位、または血管損傷および/または正中神経損傷が存在する場合に適応。
* 内側アプローチ: 後外側変位または屈曲型損傷の場合に適応。
* 外側アプローチ: 後内側変位の場合に適応。
* 後方アプローチ: 原則として回避すべき;予後不良(関節拘縮、無血性壊死、美容上の懸念)と関連。
* 損傷を受けた組織層を避ける。
※ さらに軟部組織への障害を最小限に抑える。
※ 図に示すように、後外側方へ変位した骨折に対しては、開放手術 reduction に内側アプローチが用いられた。
Kワイヤー固定法:
* 外側のみのピンニング:
※ 最も一般的に用いられる手法。
※ 外側に2本または3本のKワイヤーを配置して行うことができる。
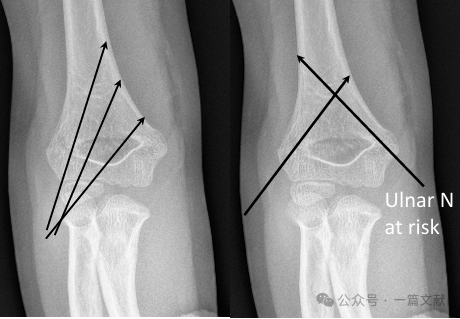
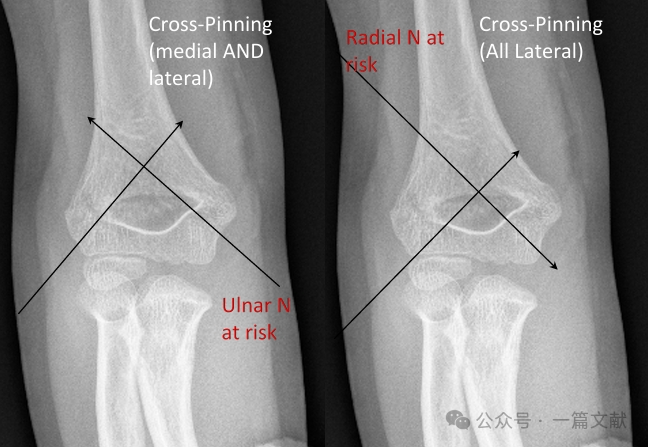
* 交差ピンニング(内側および外側):
※ 生体力学的安定性を提供する。
※ 医原性の尺骨神経損傷のリスクを伴う。
* 全外側ピンニング(発散型):
・橈骨神経損傷のリスクを伴います。
・比較的使用頻度が低いです。
* 前方向髄内釘固定法: 同様の手法が報告されています。高位上顆上骨折に適しています。
* 生体力学: 交差ピン固定は、生体力学的に最も安定した構造です。しかし、ほとんどのタイプ3骨折において、交差ピン固定は外側単独ピン固定と比べて明確な臨床的優位性を示していません。また、交差ピン固定は医原性尺骨神経損傷のリスクが高くなります(リスクは4.3倍)。
* 内側ピン固定の適応には以下が含まれます:
・内側の粉砕骨折。
・近位内側から遠位外側へ向かう斜行骨折パターン(逆斜行骨折)。
・関節内変異型骨折。(図に示す通り。)
* 内側ピン固定法:
・まず、外側から2本のKワイヤーを挿入します。
・尺骨神経を弛緩させるため、肘関節を45度に屈曲させます。
・尺骨神経亜脱臼(小児の約16%に見られる、Zaltz 1996)に注意してください。
・Kワイヤー挿入時に尺骨神経を保護するため、親指による牽引または小さな切開を用います。
* 術後起因性神経麻痺: ワイヤーの抜去について、現在も議論が続いています。
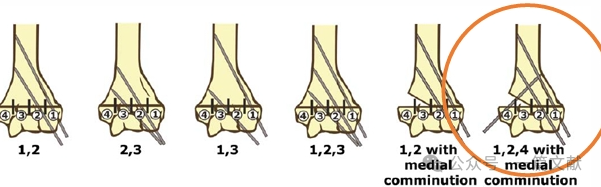
* 理想的なワイヤー挿入条件: 1.5~2 mmのKワイヤーを使用します。ワイヤーは内側および外側骨柱に固定され、互いに発散する配置とします。ワイヤー間の距離が広いほど安定性が向上します。図に示すように、タイプ2A、2Bおよび3の骨折に対してそれぞれ適したワイヤー配置があります。
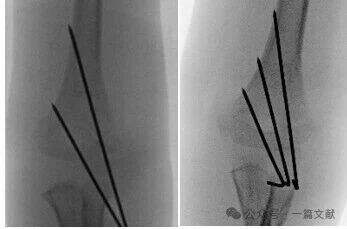
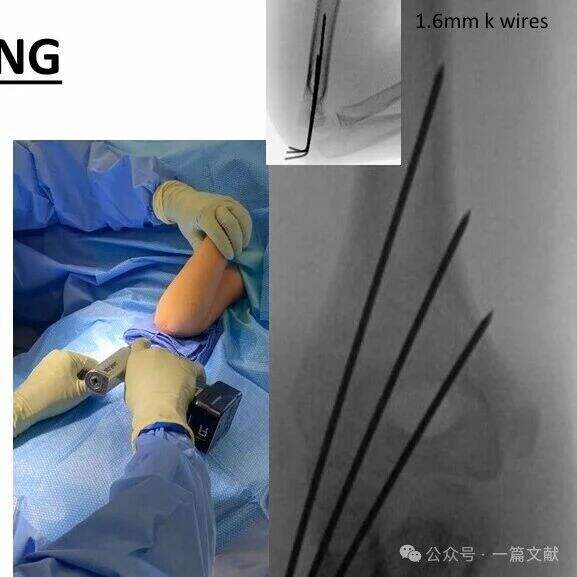
・骨折部で十分なワイヤー間隔を確保します。
・ピンは幹端部の膨張に沿って挿入し、外側列を把持する必要があります。
・外側に配置されたピンを用いて内側列を把持することができます。
・ピンの先端は、骨折線の直近遠位側で遠位骨片を把持する必要があります。
・追加の安定性を得るために、2本の主ピンの間に第3のピンを挿入できます。
術中のフルオロスコピックによる安定性評価:
・肘関節を伸展位にして、前後方向(AP)の整復状態を確認します。
・真横位像を撮影し、整復状態を評価します。
・斜位像を撮影し、内側列および外側列の整復状態を評価します。
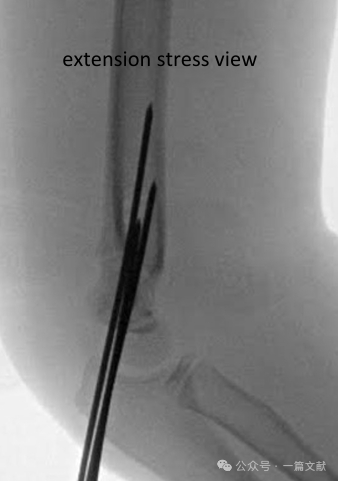
・整復構造の安定性を評価するために、動的フルオロスコピックストレス像を検討します(特にフォローアップが限定される場合)。
* 前後方向像(AP像): 回旋ストレスおよび内反/外反ストレスを加えます。
* 側面像: 屈曲および伸展の可動域を評価する。
VI. 術後管理:
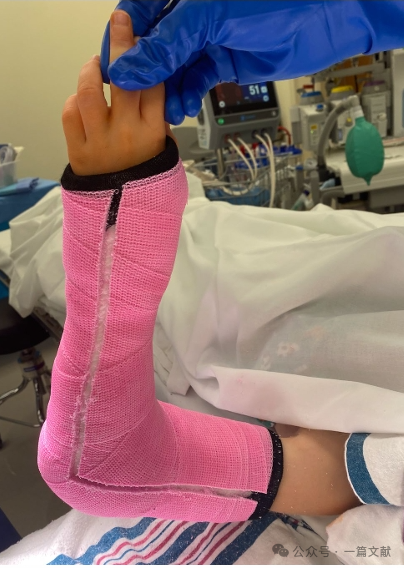
術後の腫脹による合併症を予防するため、切り取り部を設けたギプス(図示通り)を用いることができる。
Kワイヤーは通常、術後3~4週間で抜去する。
VII. まとめ:
・入念な術前神経血管検査が極めて重要である。
・同側に伴う骨折(「フローティングエルボー」損傷)を見逃してはならない。
・タイプ2A骨折は、閉鎖的整復とギプス固定で対応可能である。
・一部の非手術的治療例では、厳密なフォローアップが必要である。
・血管障害の徴候が認められる場合に限り、手術時期は緊急を要する。
※ 外科的治療には通常、閉鎖的整復および経皮的ピン固定(CRPP)とその修正法が含まれます。
※ 小児の上腕骨顆上骨折に対する治療法にはバリエーションがあります。











