Behandlung von supracondylären Humerusfrakturen bei Kindern
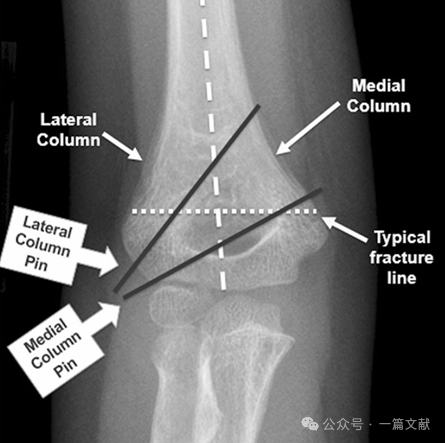
I. Knochenanatomie: Der distale Humerus besteht aus einer medialen und einer lateralen Säule, die durch das gelenkige Segment verbunden sind. Bei Frakturen neigen die mediale und laterale Säule zur Dislokation.
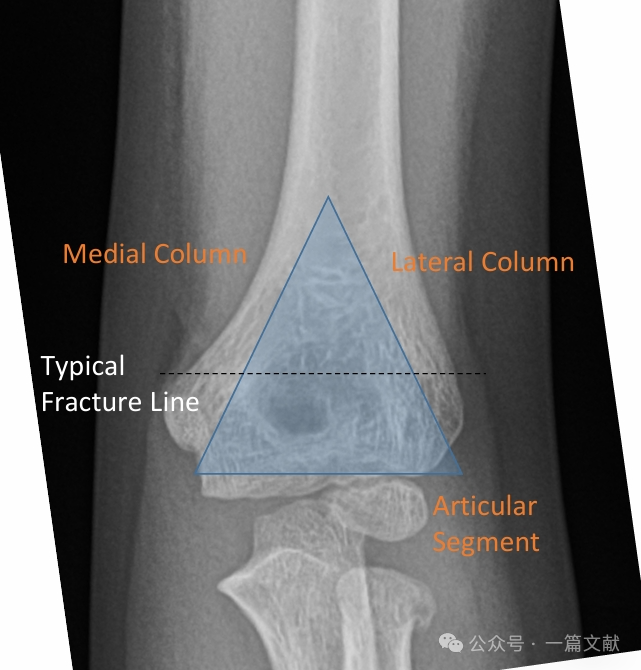
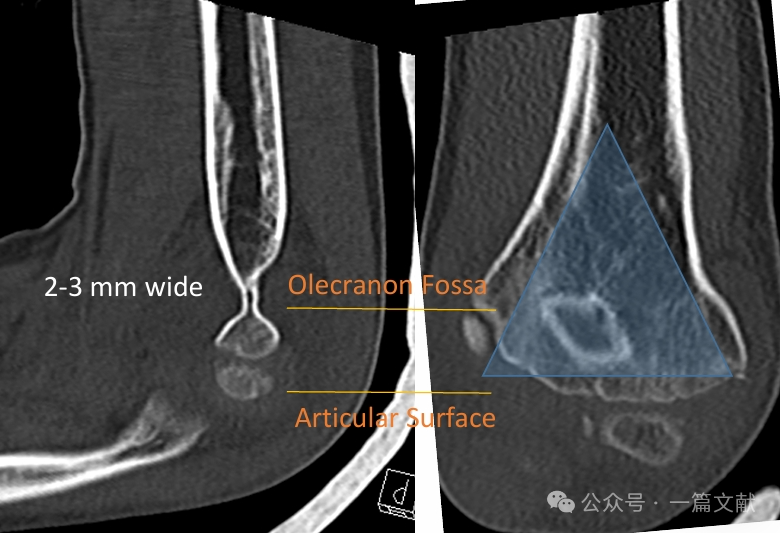
Die mediale und laterale Säule sind durch einen dünnen Knochenfragment am Olecranonfossa miteinander verbunden.
* Dieser Bereich stellt eine strukturelle Schwachstelle dar und ist daher frakturgefährdet.
* Wenn der Ellbogen über die neutrale Position hinaus gestreckt wird (häufig Hyperextension bei Kindern), verlieren die Muskeln ihren mechanischen Vorteil.
* Der Olecranon fungiert als Drehpunkt.
* Die Gelenkkapsel leitet Streckkräfte auf den distalen Humerus unmittelbar proximal der Wachstumsfuge weiter.
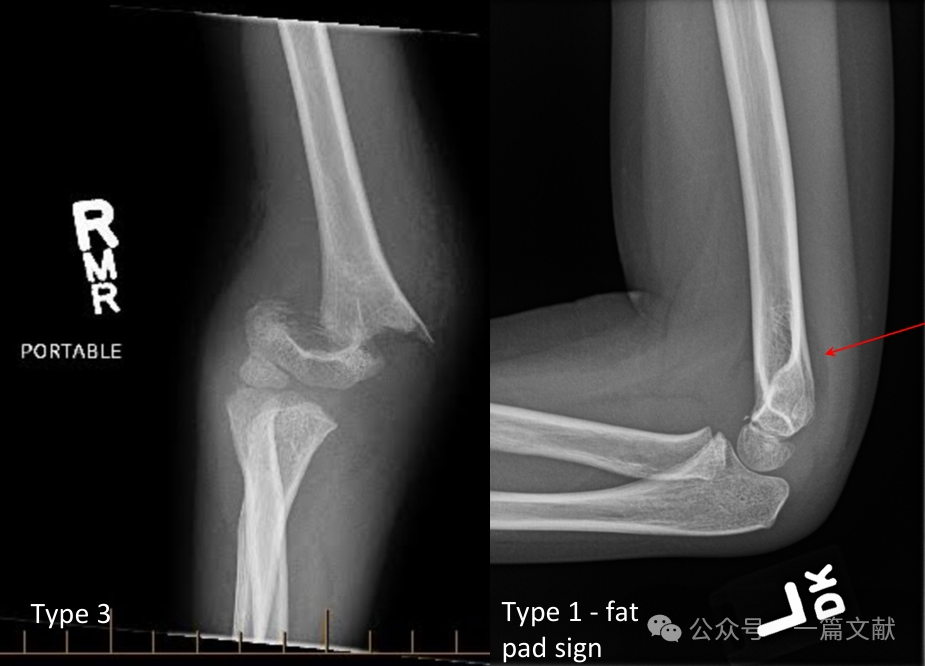
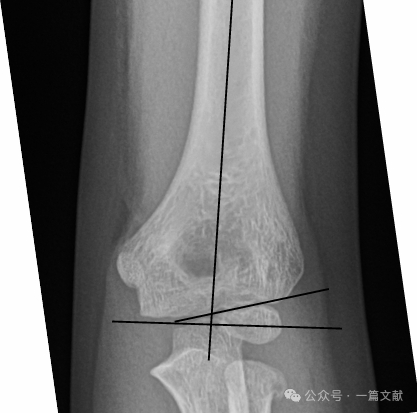
II. Bildgebende Verfahren: Einfache Röntgenaufnahmen sind in der Regel ausreichend. Es sind Aufnahmen des Ellbogens in anteroposteriorer (AP) und seitlicher Projektion erforderlich. Führen Sie zudem Röntgenaufnahmen des ipsilateralen Unterarms bzw. Handgelenks durch, um assoziierte Verletzungen auszuschließen. Prüfen Sie bei nicht dislozierten Frakturen das sog. hintere Fettpolsterzeichen (durch Pfeil markiert).
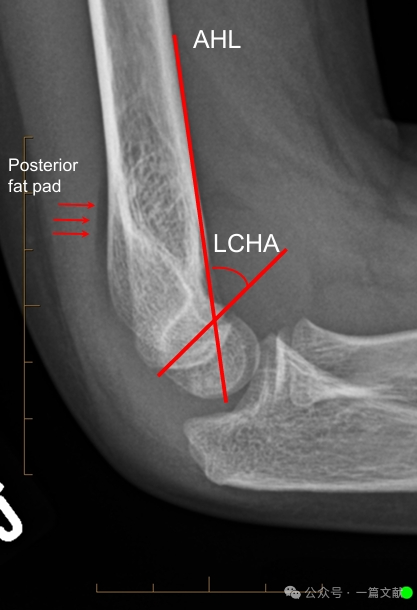
Ausrichtung auf der seitlichen Röntgenaufnahme:
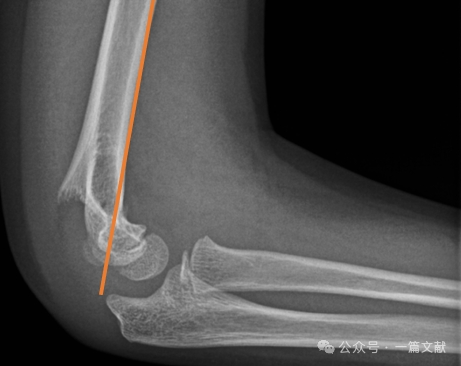
* Vordere Humeruslinie (AHL): Sollte durch das Ossifikationszentrum des Capitellums verlaufen.
* Anteriorer Capitellarwinkel: 30–40 Grad.
* Lateraler Capitellohumeralwinkel (LCHA): Sollte weniger als 69 Grad betragen.
* Posteriorer Fettpolster-Nachweis: Deutet stark auf eine Fraktur hin (während ein anteriorer Fettpolster-Nachweis auch ohne Fraktur auftreten kann).
Ausrichtung im AP-Röntgenbild:
* Baumann-Winkel: Wird gebildet durch eine Linie senkrecht zur Humerusachse und eine Linie durch die Capitellar-Physe. Dieser Winkel weist einen breiten Normalbereich auf (9–26 Grad). Die zuverlässigste Methode zur Beurteilung der Normalität ist die Anfertigung einer kontralateralen Vergleichsaufnahme.
III. Frakturtypen: Häufige Extensions- und Flexionsverletzungen.
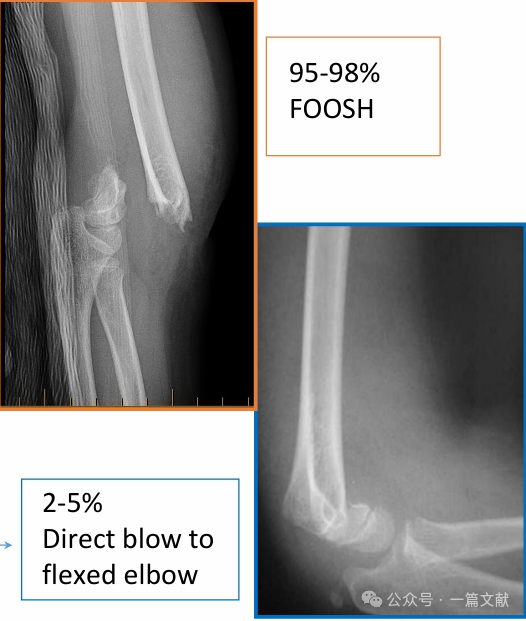
Extensionsverletzungen:
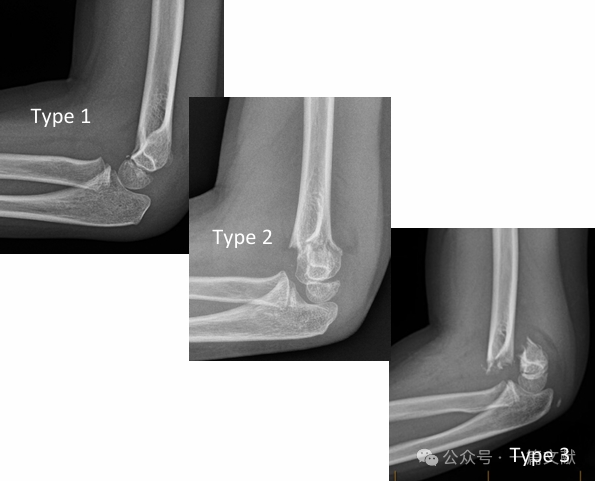
* Klassische Gartland-Klassifikation:
* Typ 1: Nichtdisloziert.
* Typ 2: Dislozierte Fraktur, jedoch mit intakter posterioren Scharnierstruktur.
* Typ 3: Dislozierte Fraktur mit Unterbrechung der posterioren Scharnierstruktur.
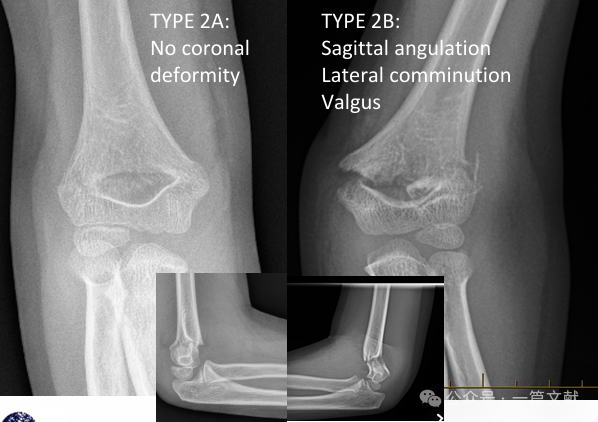
* Modifizierte Gartland-Klassifikation:
* Typ 2A: Alleinige Sagittalebene-Angulation. Geeignet für geschlossene Reposition und Langarmgips, erfordert engmaschige Nachkontrolle.
* Typ 2B: Fraktur mit Rotationskomponente, Koronarebene-Angulation (Varus, Valgus) und/oder Translationskomponente. Kann mit Komminution oder Impaktion assoziiert sein. Hohe Versagerquote bei alleiniger geschlossener Reposition (ohne perkutane Pinning). Geschlossene Reposition und perkutane Pinning (CRPP) wird empfohlen.
* Typ 3: Vollständige posteriore Dislokation mit Unterbrechung des posterioren Scharniermechanismus; Periostscheide ist intakt.
* Typ 4: Instabil sowohl in Extension als auch in Flexion; Periostscheide ist unterbrochen.
* Unterscheidung zwischen Typ 3 und Typ 4: Die Differenzierung erfolgt intraoperativ mittels Durchleuchtung unter Narkose des Patienten – dies ist eine intraoperative Unterscheidung.
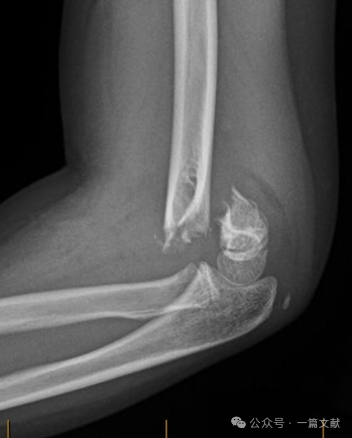
Beugungs-Typ-Verletzungen:
* Zeichnen sich durch eine insgesamt größere Instabilität und höhere Komplikationsraten aus. Können mit Symptomen des Nervus ulnaris einhergehen.
* Behandlung: Jede Dislokation erfordert eine geschlossene Reposition und perkutane Pinning (CRPP). Diese Frakturen weisen im Vergleich zu Streckungs-Typ-Frakturen eine höhere Rate an offener Reposition und perkutaner Pinning auf.
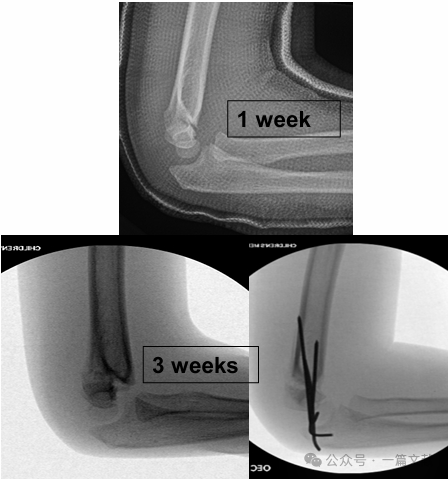
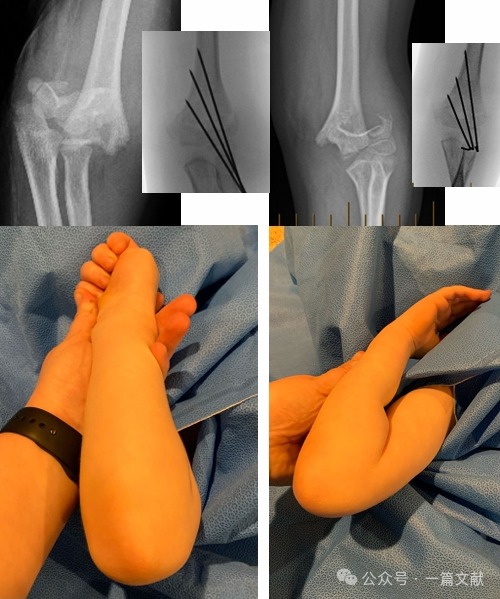
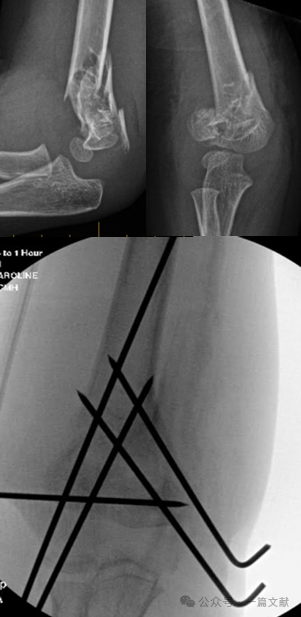
IV. Konservative Behandlung: Vermeiden Sie die Immobilisierung des geschwollenen Ellbogens in einer Beugung von mehr als 90 Grad. Eine enge Nachsorge ist unbedingt erforderlich, insbesondere bei Frakturen vom Typ 2. Bei alleiniger Behandlung mittels geschlossener Reposition kann die Rate der Re-Dislokation innerhalb der ersten Woche bis zu 48 % betragen. Risikofaktoren für eine Dislokation umfassen: größere initiale Dislokation, Frakturen vom Typ 2B sowie Patienten mit größerem Oberarmumfang. Wie in der Abbildung dargestellt, zeigte ein konservativ behandeltes Patienten bei der Röntgenkontrolle nach 3 Wochen eine Frakturdislokation und unterzog sich anschließend einer operativen Stabilisierung mit Kirschner-Drahten.
V. Chirurgische Behandlung:
Technik der geschlossenen Reposition:
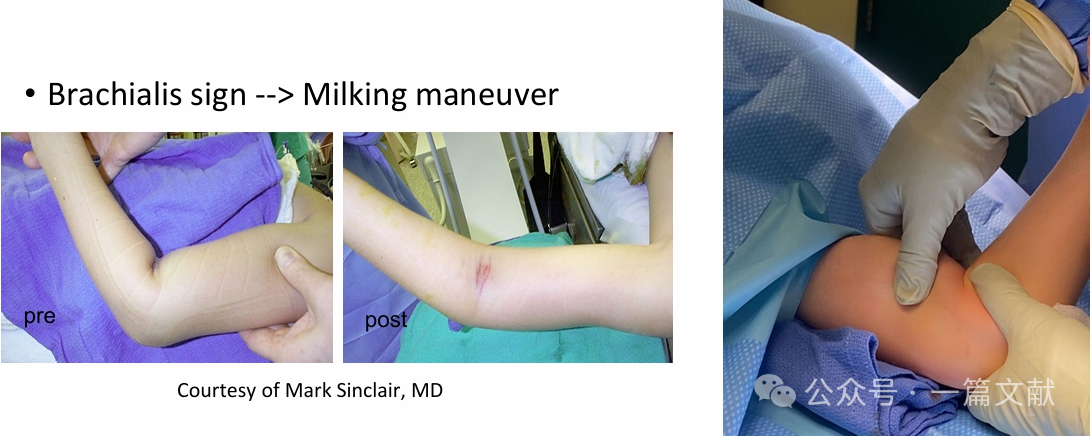
* Langszug zur Wiederherstellung der Länge anwenden (kann mit einer „Milchmanöver“-Technik kombiniert werden).
* Translationsebene in der Koronarebene korrigieren.
* Translationsebene in der Sagittalebene korrigieren, indem Druck auf den Olecranon ausgeübt wird, um den distalen Fragment nach vorne zu verschieben und den Ellbogen in Hyperflexion zu bringen.
* Unterarmstellung: Pronation oder Supination.
„Daumenregel“: Weisen Sie den Daumen in Richtung der anfänglichen Verschiebungsrichtung des distalen Fragments.
* Posteromediale Displacement → Pronation spannt das mediale Weichteilgelenk.
* Posterolaterale Displacement → Supination spannt das laterale Weichteilgelenk. (Wie in der Abbildung dargestellt)
Akzeptable Reduktionskriterien:
* Die vordere Humerallinie verläuft durch das Capitellum.
* Keine signifikante Lücke (weist auf eine Weichteileinlagerung hin).
* Kein Varus (der Baumann-Winkel ist erhöht).
Offene Reduktionstechnik:
* Prinzip zur Auswahl des Zugangs: Folgen Sie der metaphysären Leiste.
* Anteriorer Zugang: Indiziert bei posteriorem Displacement oder bei Vorliegen einer Gefäßverletzung und/oder einer Verletzung des Nervus medianus.
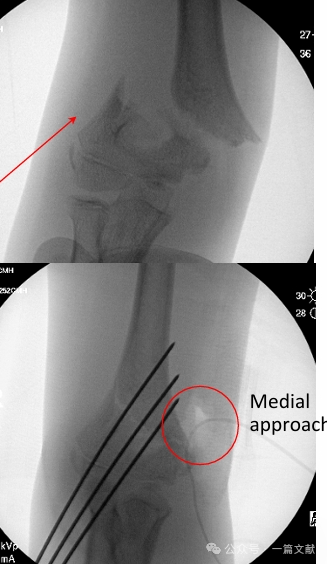
* Medialer Zugang: Indiziert bei posterolateralem Displacement oder Flexionsverletzungen.
* Lateraler Zugang: Indiziert bei posteromedialem Displacement.
* Posteriorer Zugang: Wird generell vermieden; mit schlechteren Ergebnissen assoziiert (Steifigkeit, avaskuläre Nekrose, kosmetische Bedenken).
* Vermeiden Sie verletzte Gewebeebenen.
* Minimierung weiterer Weichteilverletzungen.
* Wie in der Abbildung dargestellt: Bei einer Fraktur mit posterolateraler Dislokation wurde ein medialer Zugang für die offene Reposition gewählt.
K-Drähte-Fixationstechniken:
* Nur-lateral-eingebrachte Drähte:
* Am häufigsten angewandte Technik.
* Kann zwei oder drei lateral platzierte K-Drähte verwenden.
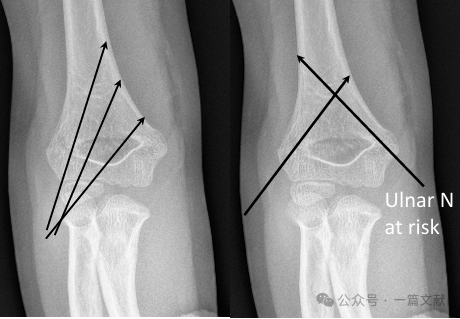
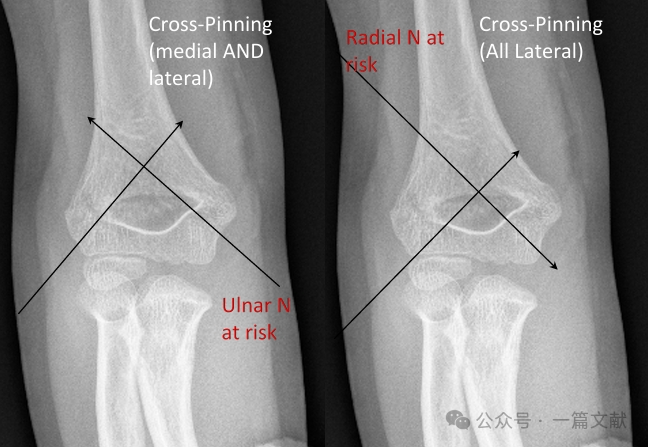
* Kreuzfixation (medial und lateral):
* Bietet biomechanische Stabilität.
* Birgt das Risiko einer iatrogenen Verletzung des Nervus ulnaris.
* Vollständig lateral eingebrachte Drähte (divergierend):
* Birgt das Risiko einer Radialisnervenverletzung.
* Wird seltener angewendet.
* Antegrade intramedulläre Nagelung: Wurde ebenfalls beschrieben. Geeignet für hochgradige suprakondyläre Frakturen.
* Biomechanik: Die Querfixation stellt biomechanisch die stabilste Konstruktion dar. Für die meisten Frakturen vom Typ 3 konnte jedoch im klinischen Alltag kein klarer Vorteil der Querfixation gegenüber der alleinigen lateralen Fixation nachgewiesen werden. Die Querfixation birgt ein höheres Risiko einer iatrogenen Ulnarisnervenverletzung (4,3-fach erhöhtes Risiko).
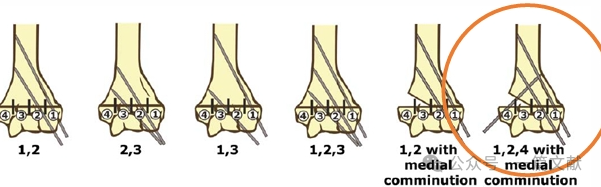
* Indikationen für die mediale Pinning umfassen:
* Mediale Kompression.
* Proximal medial zu distal lateral verlaufende schräge Fraktur (umgekehrt schräge Fraktur).
* Intraartikuläre Variantenfrakturen. (Wie in der Abbildung dargestellt.)
* Medial-Pinning-Technik:
* Zwei laterale K-Drähte zuerst platzieren.
* Den Ellbogen auf 45 Grad strecken, um den Nervus ulnaris zu entspannen.
* Auf eine Subluxation des Nervus ulnaris achten (tritt bei ca. 16 % der Kinder auf, Zaltz 1996).
* Zur Schonung des Nervus ulnaris während der Drahtplatzierung Daumenretraktion oder einen kleinen Hautschnitt verwenden.
* Iatrogene Nervenlähmung postoperativ: Es besteht Kontroverse darüber, ob die Drähte entfernt werden sollten.
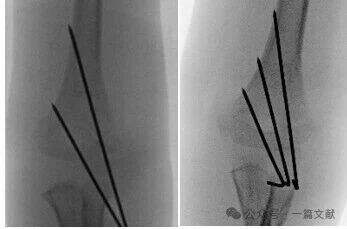
* Ideale Anforderungen an die Drahtplatzierung: K-Drähte mit einem Durchmesser von 1,5–2 mm verwenden. Die Drähte sollten sowohl die mediale als auch die laterale Säule erfassen und in divergentem Muster verlaufen. Eine größere Distanz zwischen den Drähten erhöht die Stabilität. Wie in der Abbildung dargestellt, sind die Drahtkonfigurationen für Frakturen vom Typ 2A, 2B und 3 gezeigt.
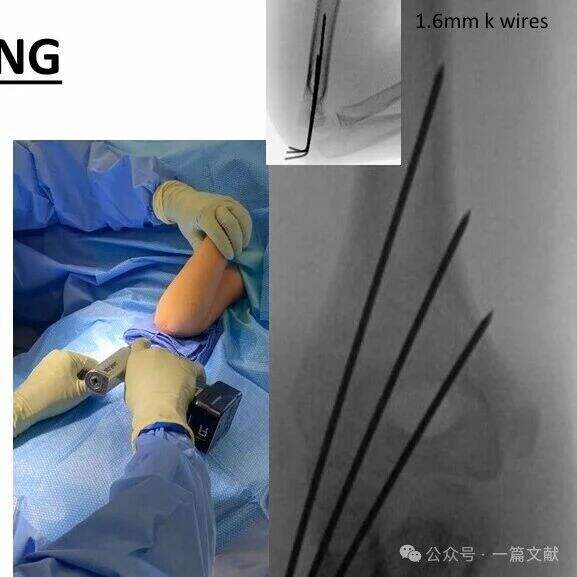
* Am Frakturspalt eine breite Distanz erreichen.
* Die Pins sollten der metaphysären Aufweitung folgen, um die laterale Säule zu erfassen.
* Lateral platzierte Pins können zur Erfassung der medialen Säule verwendet werden.
* Die Pin-Spitzen sollten den distalen Fragment gerade proximal zur Frakturlinie verankern.
* Ein dritter Pin kann zwischen den beiden Hauptpins zur zusätzlichen Stabilisierung hinzugefügt werden.
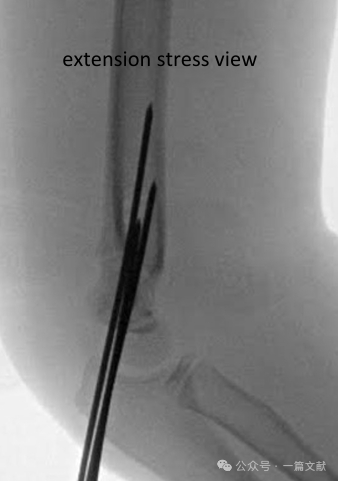
Intraoperativer fluoroskopischer Stabilitätstest:
* Überprüfen Sie die AP-Ausrichtung mit gestrecktem Ellbogen.
* Erstellen Sie eine echte Seitenansicht zur Beurteilung der Ausrichtung.
* Erstellen Sie Schrägaufnahmen zur Beurteilung der Reduktion der medialen und lateralen Säule.
* Erwägen Sie dynamische fluoroskopische Stressaufnahmen zur Bewertung der Stabilität des Reduktionskonstrukts (insbesondere bei geplantem eingeschränktem Follow-up).
* AP-Ansicht: Applizieren Sie Rotationsstress sowie Varus-/Valgus-Stress.
* Seitenansicht: Bewerten Sie den Bewegungsumfang von Beugung und Streckung.
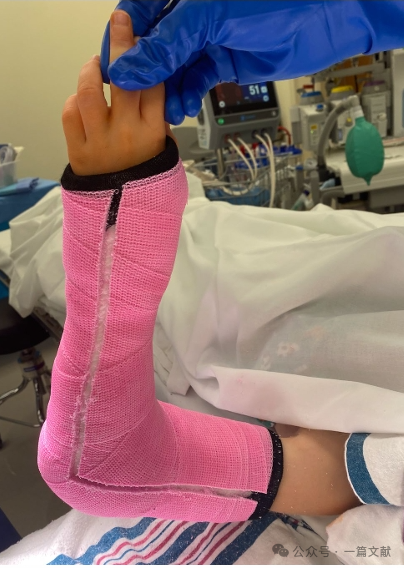
VI. Postoperative Behandlung:
Um Komplikationen durch postoperative Schwellung zu vermeiden, kann ein Gipsverband mit einer Aussparung (wie abgebildet) verwendet werden.
K-Drähte werden typischerweise 3–4 Wochen postoperativ entfernt.
VII. Zusammenfassung:
* Eine sorgfältige präoperative neurovaskuläre Untersuchung ist entscheidend.
* Gleichseitige assoziierte Frakturen („schwimmender Ellbogen“) dürfen nicht übersehen werden.
* Frakturen vom Typ 2A können mittels geschlossener Reposition und Gipsimmobilisation behandelt werden.
* Ein engmaschiges Follow-up ist bei einigen konservativ behandelten Fällen erforderlich.
* Der Zeitpunkt der Operation ist nur dann dringlich, wenn Zeichen einer vaskulären Minderdurchblutung vorliegen.
* Die chirurgische Behandlung umfasst in der Regel eine geschlossene Reposition und perkutane Pinning (CRPP) sowie deren Modifikationen.
* Es gibt Behandlungsvarianten für supracondyläre Humerusfrakturen bei Kindern.











