Trattamento delle fratture sopracondilari dell'omero pediatriche
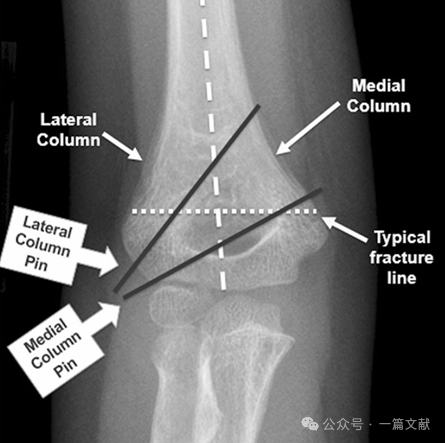
I. Anatomia ossea: Il frammento distale dell’omero è costituito da una colonna mediale e da una colonna laterale, connesse tra loro dal segmento articolare. In caso di frattura, le colonne mediale e laterale sono soggette a dislocazione.
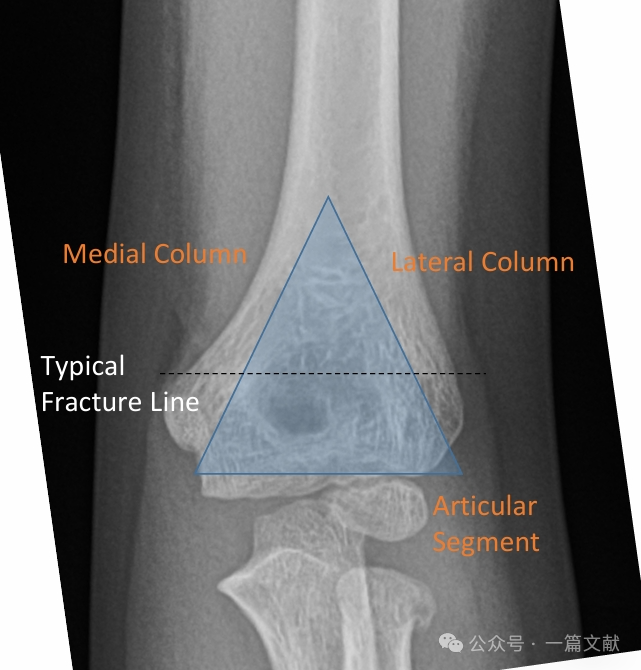
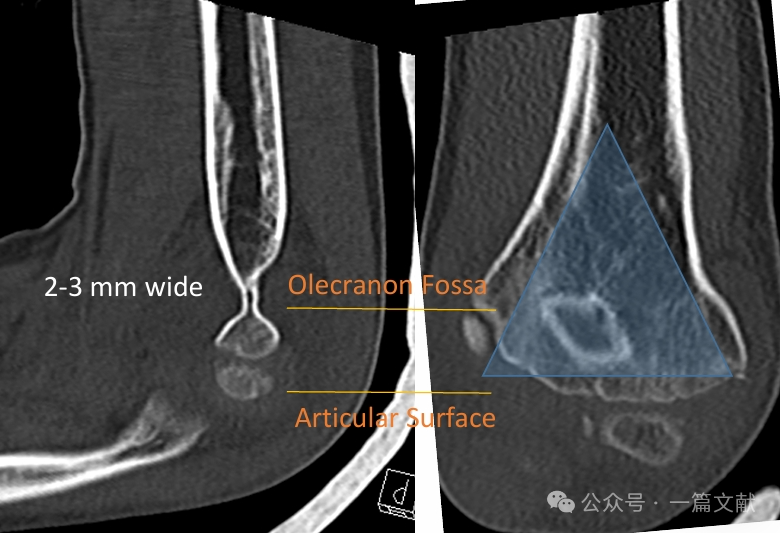
Le colonne mediale e laterale sono connesse da un sottile frammento osseo nella fossa olecranica.
* Questa zona rappresenta un punto strutturale debole, rendendola particolarmente suscettibile alla frattura.
* Quando il gomito viene esteso oltre la posizione neutra (spesso con iperestensione nei bambini), i muscoli perdono il loro vantaggio meccanico.
* L’olecrano funge da fulcro.
* La capsula articolare trasmette le forze estensorie al frammento distale dell’omero, appena prossimalmente alla fisis.
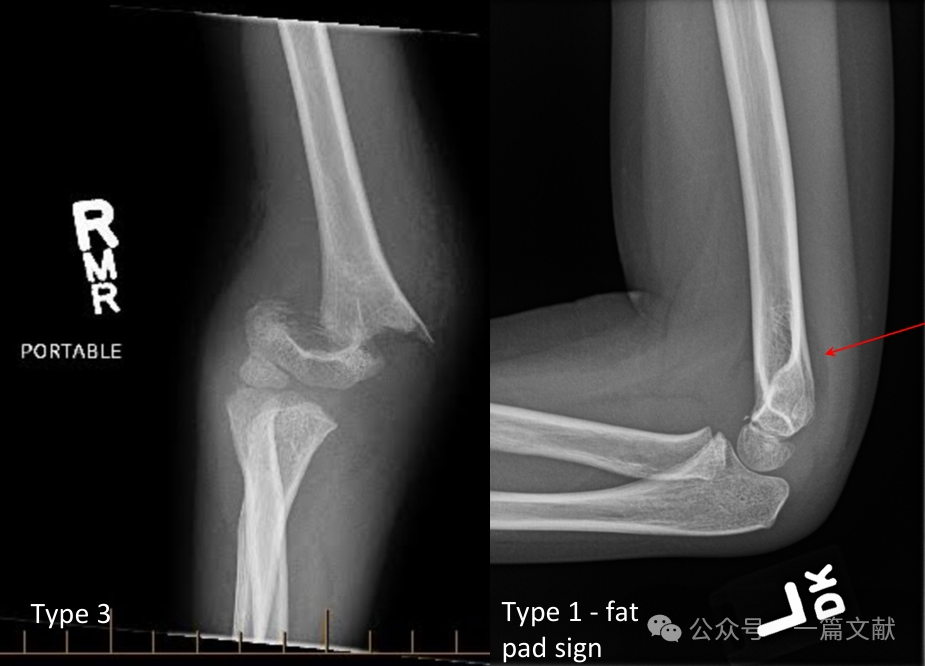
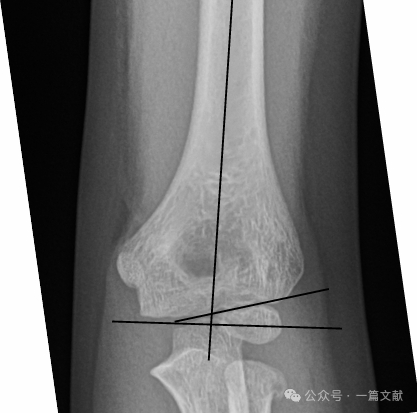
II. Esami di imaging: Le radiografie semplici sono generalmente sufficienti. Sono necessarie proiezioni anteroposteriore (AP) e laterale del gomito. È opportuno eseguire radiografie del radio-ulna e del polso controlaterali per valutare eventuali lesioni associate. Valutare la presenza del segno del grasso posteriore nelle fratture non dislocate (indicato dalla freccia).
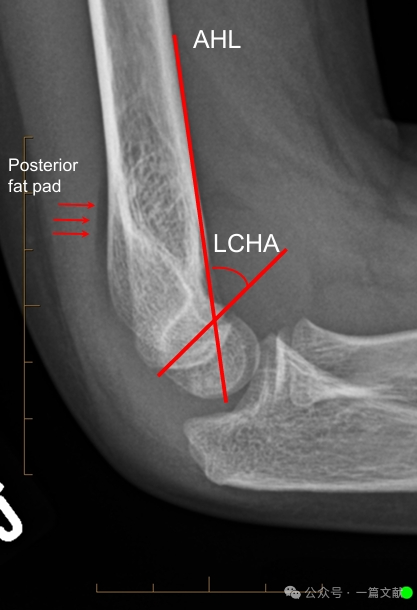
Allineamento sulla radiografia laterale:
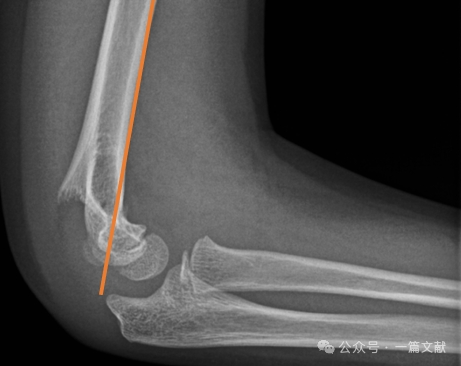
* Linea omerale anteriore (AHL): Deve passare attraverso il centro di ossificazione del capitello.
* Angolo anteriore del capitello: 30-40 gradi.
* Angolo laterale capitello-omerale (LCHA): Deve essere inferiore a 69 gradi.
* Segno del cuscinetto adiposo posteriore: Altamente suggestivo di frattura (mentre il segno del cuscinetto adiposo anteriore può essere osservato anche in assenza di frattura).
Allineamento sulla radiografia anteroposteriore (AP):
* Angolo di Baumann: Formato da una linea perpendicolare all’asse omerale e da una linea che attraversa la fisis capitellare. Questo angolo presenta un ampio intervallo normale (9-26 gradi). Il metodo migliore per determinarne la normalità consiste nell’eseguire una radiografia comparativa del lato controlaterale.
III. Tipi di frattura: Lesioni comuni di tipo estensione e di tipo flessione.
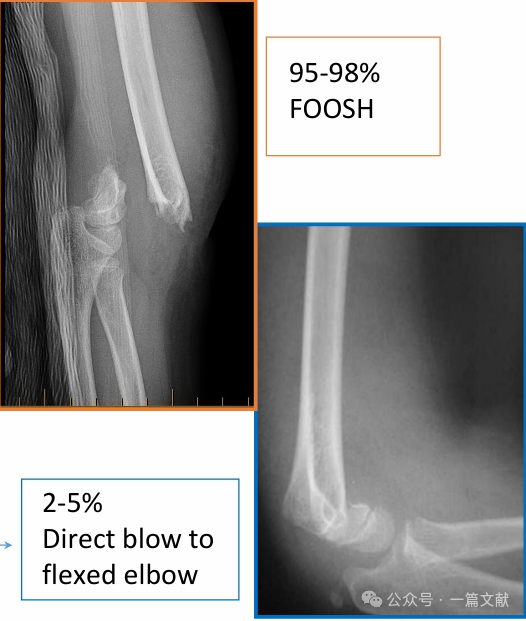
Lesioni di tipo estensione:
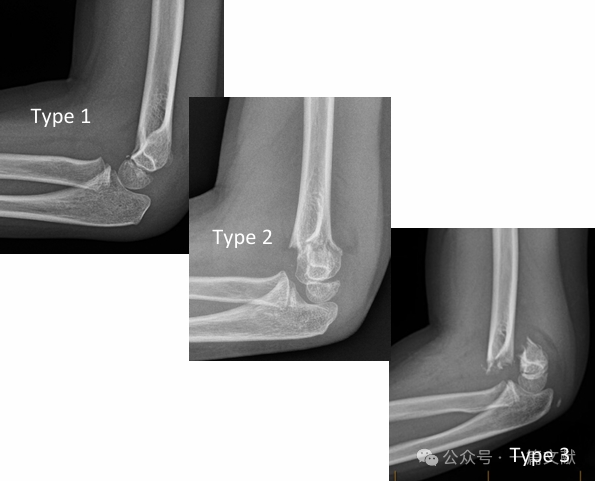
* Classificazione classica di Gartland:
* Tipo 1: Non scomposta.
* Tipo 2: Frattura scomposta, ma con cerniera posteriore integra.
* Tipo 3: Frattura scomposta con rottura della cerniera posteriore.
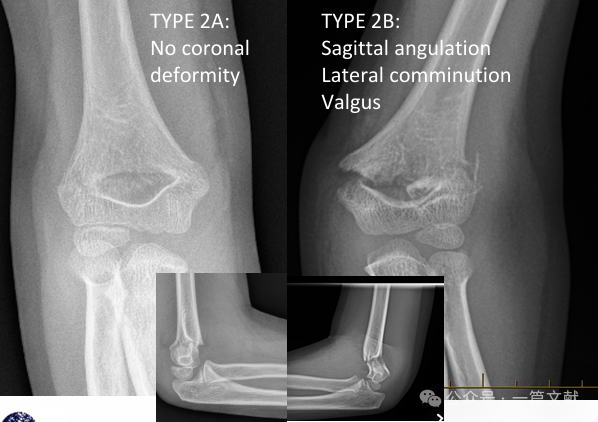
* Classificazione modificata di Gartland:
* Tipo 2A: Solo angolazione nel piano sagittale. Adatta alla riduzione chiusa e al gesso a braccio lungo, con necessità di un attento follow-up.
* Tipo 2B: Frattura con componenti rotazionali, angolazione nel piano coronale (varo, valgo) e/o traslazionali. Può essere associata a comminuzione o impaction. Elevato tasso di fallimento con riduzione chiusa da sola (senza fissazione percutanea con pin). Si raccomanda la riduzione chiusa e la fissazione percutanea con pin (CRPP).
* Tipo 3: Spostamento completo verso posteriormente con rottura del meccanismo della cerniera posteriore; la guaina periostale è integra.
* Tipo 4: Instabile sia in estensione che in flessione; la guaina periostale è rotta.
* Differenziazione tra tipo 3 e tipo 4: La differenziazione viene effettuata in sede intraoperatoria mediante fluoroscopia, con il paziente sotto anestesia: si tratta quindi di una distinzione intraoperatoria.
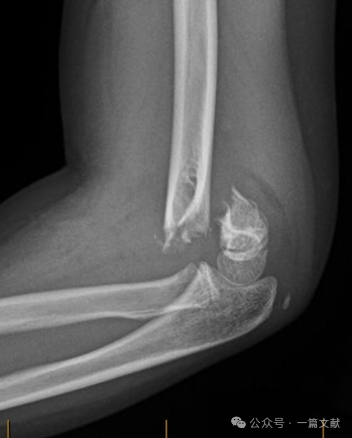
Lesioni da flessione:
* Caratterizzate da maggiore instabilità complessiva e tassi più elevati di complicanze. Possono essere associate a sintomi del nervo ulnare.
* Trattamento: Qualsiasi dislocazione richiede una riduzione chiusa e un fissaggio percutaneo con pin (CRPP). Queste fratture presentano una frequenza maggiore di riduzione aperta e fissaggio percutaneo con pin rispetto alle fratture da estensione.
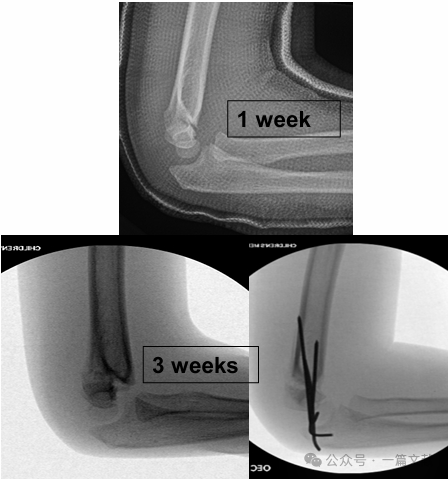
IV. Trattamento non chirurgico: Evitare l'immobilizzazione del gomito gonfio con flessione superiore a 90 gradi. Un follow-up ravvicinato è essenziale, in particolare per le fratture di Tipo 2. Se trattate esclusivamente con riduzione chiusa, il tasso di perdita della riduzione può raggiungere il 48% entro la prima settimana. I fattori di rischio per lo spostamento includono: maggiore spostamento iniziale, fratture di Tipo 2B e pazienti con circonferenza del braccio superiore più elevata. Come mostrato nella figura, un paziente trattato in modo conservativo ha presentato uno spostamento della frattura al controllo radiografico a 3 settimane e successivamente è stato sottoposto a fissazione chirurgica con fili di Kirschner.
V. Trattamento chirurgico:
Tecnica di riduzione chiusa:
* Applicare una trazione longitudinale per ripristinare la lunghezza (può essere associata a una manovra di "mungitura").
* Correggere la traslazione nel piano coronale.
* Correggere la traslazione nel piano sagittale applicando pressione sull’olecrano per traslare anteriormente il frammento distale e iperflettere il gomito.
* Posizione dell’avambraccio: pronazione o supinazione.
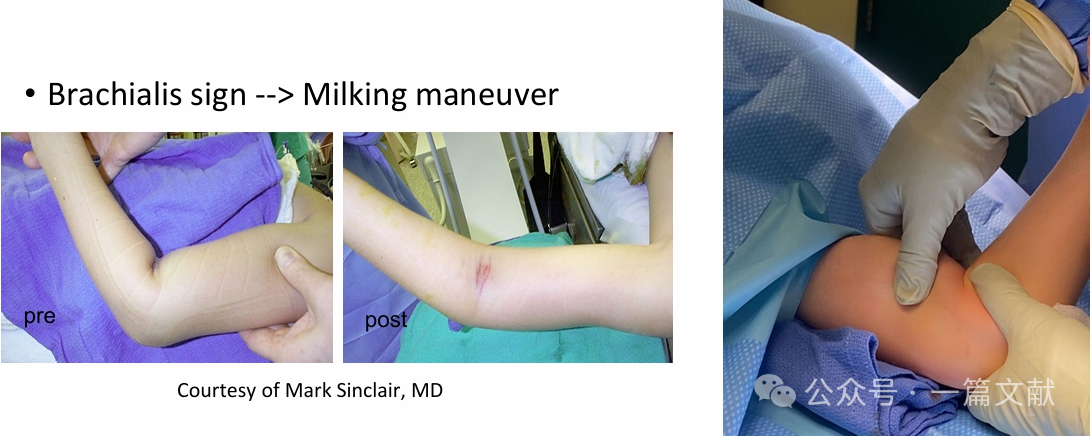
"Regola del pollice": Puntare il pollice nella direzione dello spostamento iniziale del frammento distale.
* Spostamento postero-mediale → la pronazione tende la cerniera dei tessuti molli mediale.
* Spostamento postero-laterale → la supinazione tende la cerniera dei tessuti molli laterale. (Come mostrato nella figura)
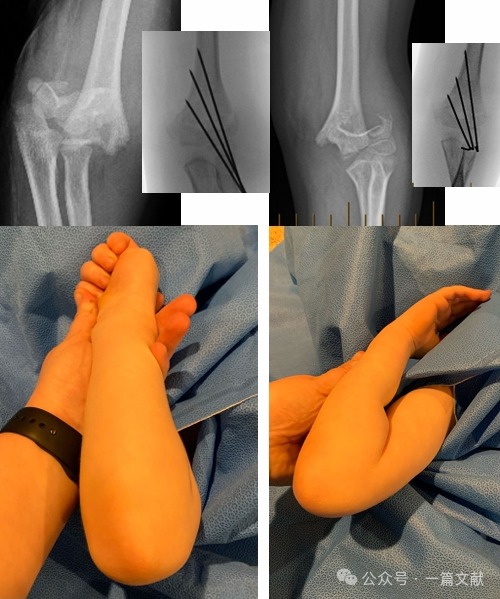
Criteri di riduzione accettabili:
* La linea omerale anteriore passa attraverso il capitello.
* Nessun divario significativo (suggerisce interposizione di tessuto molle).
* Nessun varo (l’angolo di Baumann è aumentato).
Tecnica di riduzione aperta:
* Principio di scelta dell’approccio: Seguire la cresta metafisaria.
* Approccio anteriore: Indicato in caso di dislocazione posteriore o quando siano presenti lesioni vascolari e/o del nervo mediano.
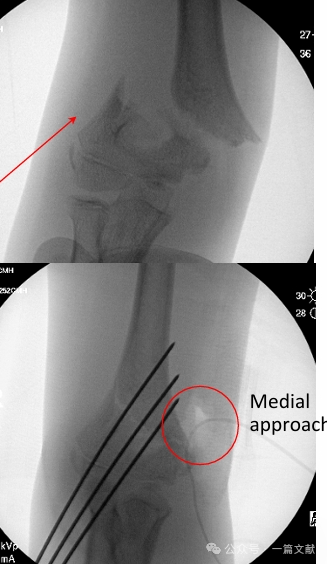
* Approccio mediale: Indicato in caso di dislocazione posterolaterale o di lesioni di tipo flessorio.
* Approccio laterale: Indicato in caso di dislocazione posteromediale.
* Approccio posteriore: Generalmente evitato; associato a esiti peggiori (rigidità, necrosi avascolare, problemi estetici).
* Evitare i piani tissutali lesi.
* Minimizzare ulteriormente il danno ai tessuti molli.
* Come illustrato nella figura: per una frattura con spostamento posterolaterale è stato utilizzato un approccio mediale per la riduzione aperta.
Tecniche di fissazione con chiodi di Kirschner:
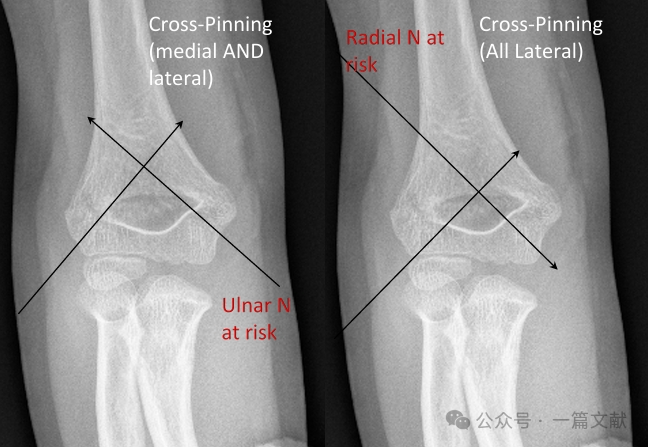
* Fissazione laterale esclusiva:
* Tecnica più comunemente utilizzata.
* Può prevedere l’impiego di 2 o 3 chiodi di Kirschner posizionati lateralmente.
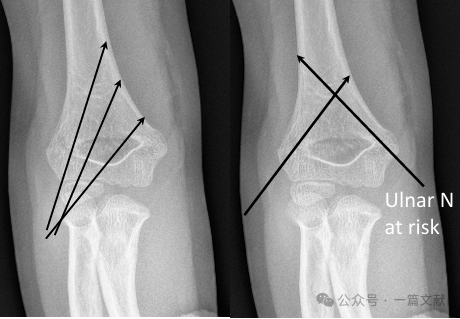
* Fissazione incrociata (mediale e laterale):
* Garantisce stabilità biomeccanica.
* Comporta un rischio di lesione iatrogena del nervo ulnare.
* Fissazione totalmente laterale (divergente):
* Comporta un rischio di lesione del nervo radiale.
* Utilizzato meno frequentemente.
* Fissazione intramidollare anterograda: Descritta anche. Adatta alle fratture supracondilari alte.
* Biomeccanica: La fissazione incrociata rappresenta il tipo di fissazione più stabile dal punto di vista biomeccanico. Tuttavia, nella maggior parte delle fratture di Tipo 3, la fissazione incrociata non ha dimostrato un chiaro vantaggio clinico rispetto alla fissazione laterale esclusiva. La fissazione incrociata comporta un rischio maggiore di lesione iatrogena del nervo ulnare (rischio aumentato di 4,3 volte).
* Indicazioni per la fissazione mediale:
* Comminuzione mediale.
* Pattern di frattura obliqua da mediale prossimale a laterale distale (frattura obliqua inversa).
* Fratture variante intra-articolare. (Come illustrato nella figura).
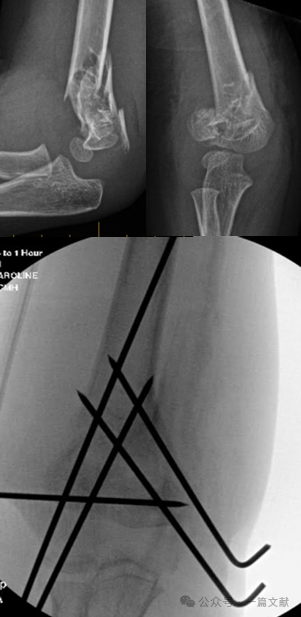
* Tecnica di fissazione con pin mediale:
* Posizionare prima due fili di Kirschner laterali.
* Estendere il gomito a 45 gradi per rilassare il nervo ulnare.
* Prestare attenzione alla sublussazione del nervo ulnare (presente in circa il 16% dei bambini, Zaltz 1996).
* Utilizzare la retrazione con il pollice o una piccola incisione per proteggere il nervo ulnare durante il posizionamento dei pin.
* Paralisi nervosa iatrogena post-operatoria: Esiste controversia riguardo alla necessità di rimuovere i pin.
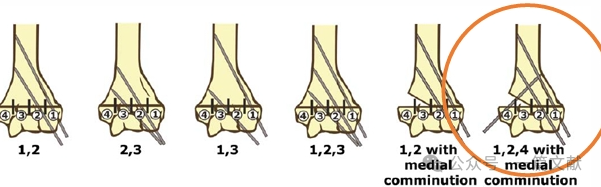
* Requisiti ideali per il posizionamento dei pin: Utilizzare fili di Kirschner da 1,5–2 mm. I pin devono impegnare le colonne mediale e laterale con un andamento divergente. Una maggiore separazione tra i pin aumenta la stabilità. Come illustrato nella figura, configurazioni dei pin per fratture di tipo 2A, 2B e 3.
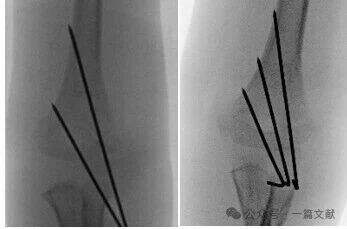
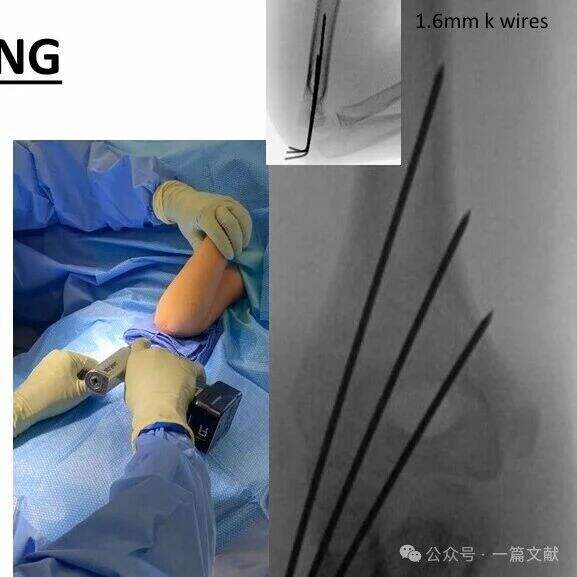
* Ottenere una separazione ampia sul sito della frattura.
* I perni devono seguire l’espansione metafisaria per fissare la colonna laterale.
* I perni posizionati lateralmente possono essere utilizzati per fissare la colonna mediale.
* Le punte dei perni devono agganciare il frammento distale appena prossimalmente alla linea di frattura.
* Un terzo perno può essere aggiunto tra i due perni principali per una maggiore stabilità.
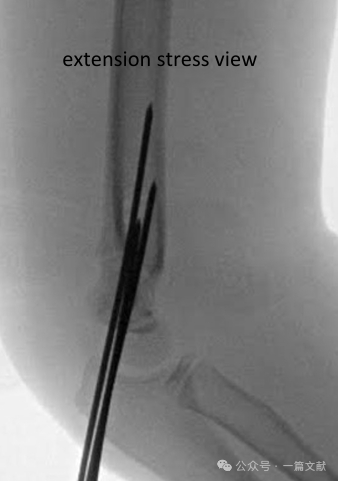
Valutazione fluoroscopica intraoperatoria della stabilità:
* Verificare l’allineamento in proiezione anteroposteriore (AP) con il gomito in estensione.
* Ottenere una vera vista laterale per valutare l’allineamento.
* Ottenere viste oblique per valutare la riduzione delle colonne mediale e laterale.
* Valutare l’eventuale impiego di viste fluoroscopiche dinamiche sotto stress per valutare la stabilità del costrutto di riduzione (in particolare se è previsto un follow-up limitato).
* Vista anteroposteriore (AP): Applicare stress rotazionale, stress varo/valgo.
* Vista laterale: Valutare l'escursione della flessione e dell'estensione.
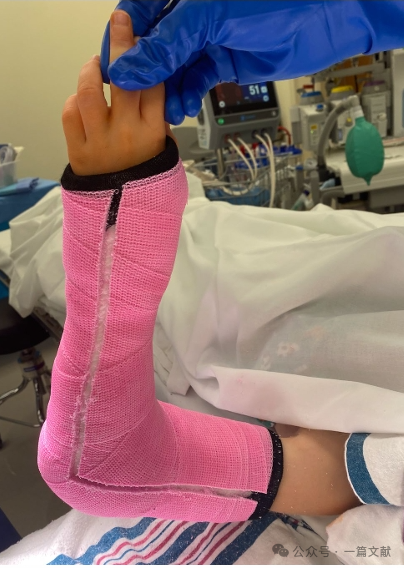
VI. Gestione postoperatoria:
Per prevenire complicanze legate al gonfiore postoperatorio, può essere utilizzato un gesso con un'apertura (come illustrato).
I fili di Kirschner vengono generalmente rimossi 3-4 settimane dopo l'intervento chirurgico.
VII. Riepilogo:
* È fondamentale eseguire un'esame neurovascolare preoperatorio accurato.
* Non trascurare le fratture associate omolaterali (lesioni da "gomito fluttuante").
* Le fratture di tipo 2A possono essere trattate con riduzione chiusa e immobilizzazione gessata.
* È necessario un follow-up ravvicinato per alcuni casi trattati in modo non operatorio.
* Il momento dell'intervento chirurgico è urgente soltanto in presenza di segni di compromissione vascolare.
* Il trattamento chirurgico prevede tipicamente una riduzione chiusa e un fissaggio percutaneo con pin (CRPP) e relative modifiche.
* Esistono variazioni nel trattamento delle fratture pediatriche del condilo omerale.











