رسم توضيحي جراحي لإصابة ليزفرونس، وفق المعيار الدولي لجمعية التثبيت العظمي (AO)!
المقدمة
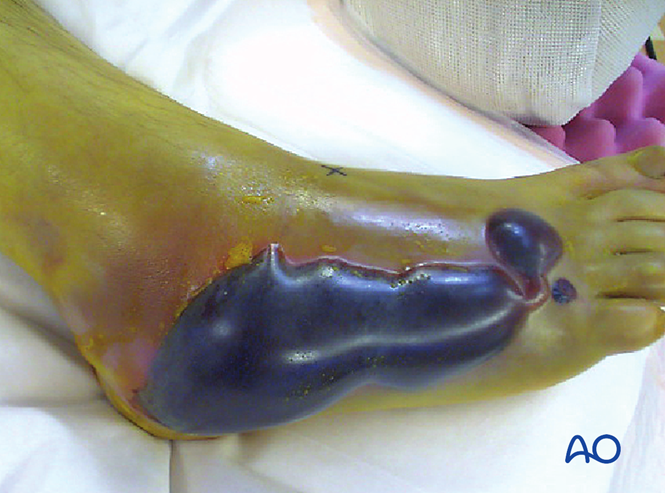
متلازمة الحيز
قد تترافق أكثر من ٢٥٪ من حالات إصابة ليزفرونس أو تؤدي إلى حدوث متلازمة الحيز. وفي حالة الاشتباه بحدوث هذه المتلازمة، يلزم إجراء شقّ غشائي (فاسيوتومي). ولن تزول الوذمة إلا بعد تحقيق إعادة التوضع (ريداكشن). ومع ذلك، يجب لا تزال تقييم تغطية الأنسجة الرخوة قبل التدخل الجراحي.
التخطيط ما قبل الجراحي
ويُوصى بشدة بإعداد خطة جراحية مفصلة مسبقة للتعامل مع هذه الإصابات المعقدة. وتشمل خطوات التخطيط ما يلي:
١. تحديد المفاصل غير المستقرة.
٢. تحديد ما إذا كانت عدم الاستقرار ناجمًا عن إصابة عظمية أم إصابة في الأربطة.
٣. وضع استراتيجية إعادة البناء المثلى لكل إصابة.
٤. تحديد النقاط المحورية اللازمة لاستعادة طول العمودين الإنسي والجانبي.
5. تقييم الحاجة إلى تثبيت الإصابات الرباطية والتخطيط وفقًا لذلك (بما في ذلك عدم الاستقرار الرباطي بين الأعمدة).
الاستراتيجية العامة لإعادة التأهيل الجراحي
التسلسل الجراحي
إصابات ليفسكرونش مُتباينةٌ للغاية وتتطلب خطط علاج فردية.
يمكن الرجوع إلى استراتيجية عامة تدريجية لإعادة التأهيل على النحو التالي:
1. استعادة العلاقة التشريحية الطبيعية بين العظمتين الهامشيتين والعظم الزورقي.
2. استعادة العلاقة التشريحية الطبيعية بين العظم المشطي الثاني والعظم الهامشي المتوسط (وهذا يشكّل الأساس للتخفيض اللاحق).
3. استعادة العلاقة التشريحية الطبيعية بين العظم المشطي الثاني والعظم الهامشي الإنسي.
4. التعامل مع إصابات المفاصل القصبية-المشطية وفق الترتيب التالي: المفصل الأول ← المفصل الثالث ← المفصل الرابع ← المفصل الخامس.
مبادئ التثبيت
- بالنسبة لإصابات العظام في المفاصل القصبية-المشطية الأولى إلى الثالثة، يُعتبر الترميم الخيار الأول؛ وإذا تعذَّر الترميم، تُجرى عملية التثبيت العظمي (الانصهار المفصلي).
- بالنسبة للمفاصل غير المستقرة دون إصابات عظمية، لا توجد إرشادات واضحة بشأن ما إذا كان ينبغي إجراء الانصهار أم التثبيت المؤقت؛ ويتحدد الاختيار وفقًا لتفضيل الجرّاح ونمط الإصابة الكلي. وبشكل عام، لا يؤثر الانصهار في المفاصل القصبية-المحشطية الأولى إلى الثالثة تأثيرًا كبيرًا على وظيفة القدم.
- يجب أن تحافظ المفاصل القصبية-المحشطية الرابعة والخامسة على حركيتها؛ ويُعد التثبيت المؤقت بواسطة دبابيس كيرشнер (K-wire) الطريقة المفضلة.
- يفضِّل بعض الجرّاحين أولاً التثبيت المؤقت لجميع الإصابات باستخدام دبابيس كيرشнер (K-wire)، ثم التحقق من استقرار القدم ووظيفتها، وبعد ذلك المضي قدمًا في التثبيت النهائي باستخدام الصفائح والبراغي.
توقيت الجراحة
يتحدد توقيت الجراحة بناءً على درجة إصابة الأنسجة الرخوة والحالة الفسيولوجية للمريض.
ثانيًا: التقييم الجراحي لعدم استقرار المفصل
يمكن أن تساعد الصور الشعاعية تحت التحميل (Stress views) أثناء استخدام جهاز التصوير بالفلوروسكوبي في التقييم ما قبل الجراحي.
وبال alternatively، يمكن الحصول على صور شعاعية قبل الجراحة مع تحمل الوزن (إذا كان المريض قادرًا على التحمل).
تساعد هذه الصور في تحديد عدم استقرار الأربطة بين العظمتين المشطية والقدمية.
التصوير بالضغط الجانبي للخارج (Valgus Stress)، الوجه الأمامي-الخلفي (AP View)
إن تطبيق الضغط الجانبي للخارج يسمح بمراقبة ما يلي:
١. الانزياح الجانبي للعظم المشطي الثاني بالنسبة للعظم القدمي المتوسط.
٢. اضطراب المفصل القصبي-المشطي الأول.
٣. توسع المسافة بين العظم القدمي الإنسي والعظم المشطي الثاني (وهو ما يشير إلى إصابة الرباط الليس فرانك).
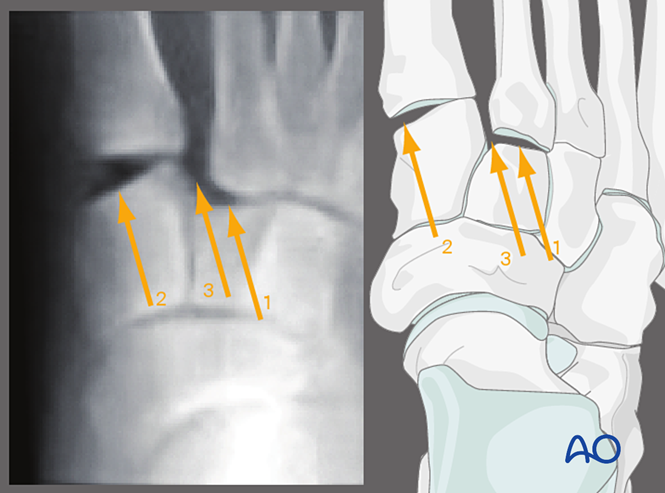
تشمل الملاحظات الأخرى ما يلي:
- الانزياح الجانبي لجميع العظام المشطية.
- الانزياح الجانبي للأعمدة الوسطى والجانبية.
- إزاحة جانبية معزولة للعمود الأوسط.
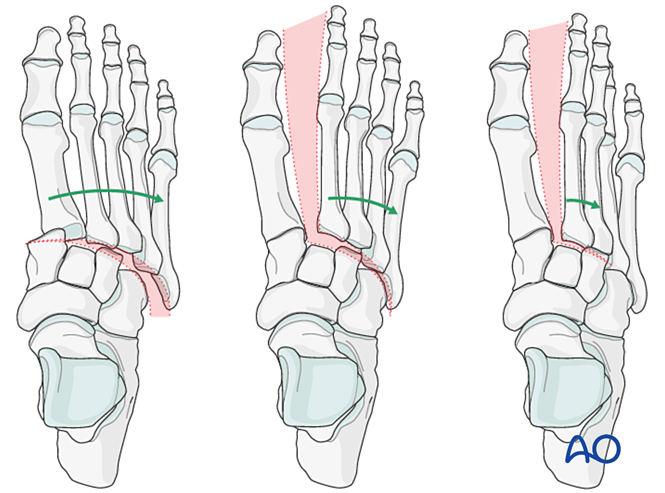
الضغط النباتي على المفصل القصبي-المشطي الأول، من الوجه الإنسي
يمكن أن يُظهر تطبيق الضغط على الوجه النباتي للمفصل القصبي-المشطي الأول عدم استقرار الغشاء المفصلي الظهري. وفي الظروف الطبيعية، يجب أن يتوافق القشرة الظهرية للعظم المشطي مع القشرة الظهرية للعظم الهلالي. وتشير الإزاحة الظهرية لقاعدة العظم المشطي خارج مستوى العظم الهلالي إلى وجود عدم استقرار في المفصل القصبي-المشطي الأول.
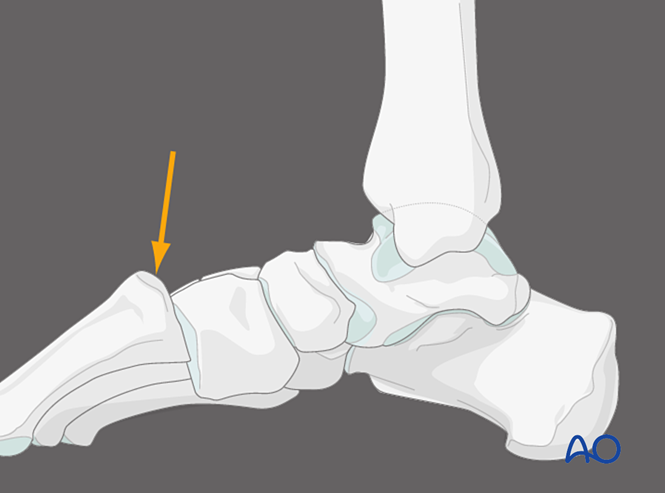
ثالثاً: التثبيت
التثبيت المغلق
تحت التخدير، طبّق الجذب المحوري وعاكس آلية الإصابة لتحقيق التثبيت.
التثبيت المفتوح
إذا فشل التثبيت المغلق في تحقيق تثبيت تشريحي للمفصل، فقد يكون ذلك ناتجاً عن عائق عظمي أو احتباس أنسجة رخوة، ما يستدعي التثبيت المفتوح المباشر.
رابعاً: الاستعداد للجراحة
يوضع المريض في الوضع المستلقي على الظهر مع ثني الركبة بزاوية ٩٠ درجة.
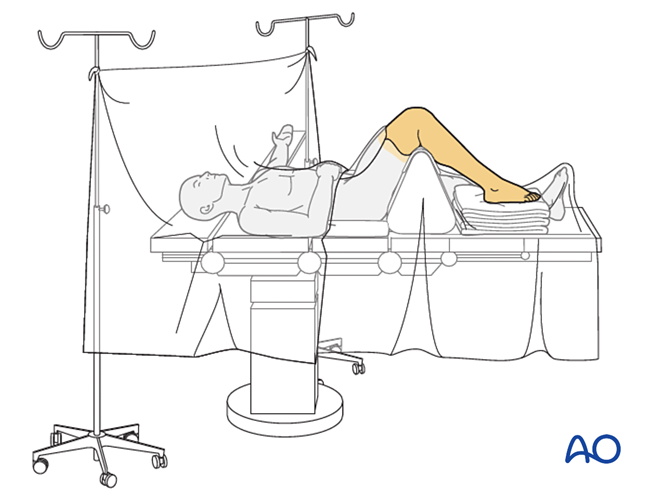
اختيار النهج الجراحي
يعتمد اختيار النهج على نمط الكسر. وتشمل الطرق الشائعة المستخدمة ما يلي:
- النهج الظهري الوحشي
- النهج الظهري الإنسي
- الشق الإنسي العام
- النهج عبر الجلد للعَظمة الهلالية
- المنطقة الآمنة لوضع دبابيس كيرشнер أو دبابيس شتاينمان
- تنطوي جميع إصابات لِسْفْرانك على المفصل القصي بين العظم الزورقي والمشطي الثاني. يمكن أن يعالج شق إنسي ممدود قليلًا المفصلين القصيين بين العظم الزورقي والمشطي الأول والثالث في آنٍ واحد.
- يمكن استخدام شقوق جراحية صغيرة إضافية لوضع براغي التثبيت أو الشريط الليفي (مثل برغي تثبيت من العظم الزورقي الإنسي إلى العظم الهلالي المتوسط).
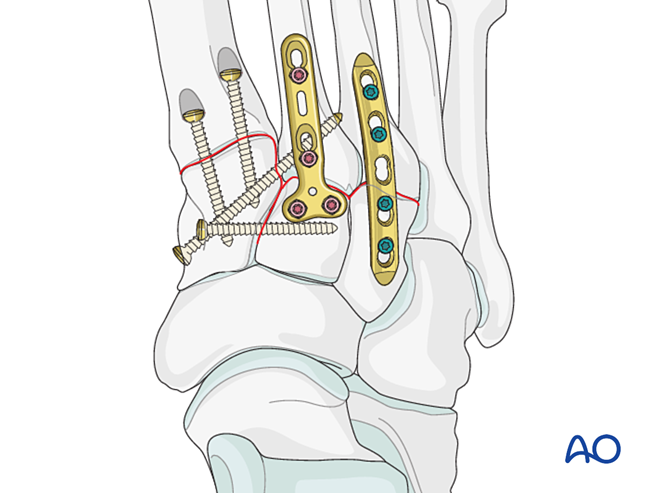
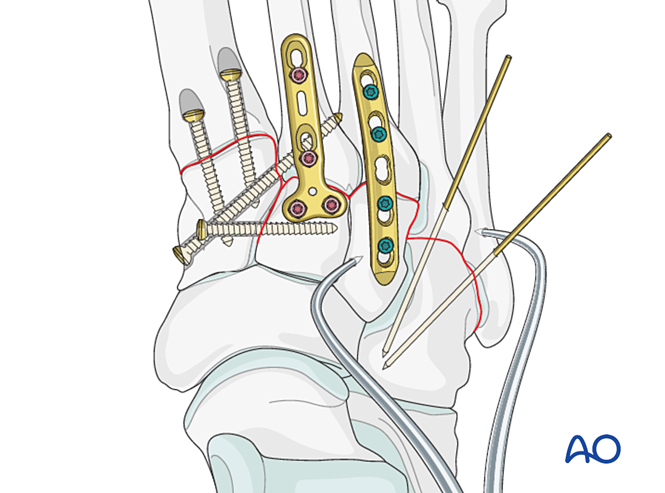
خامسًا. الخطوات الجراحية
الخطوة الأولى: عدم الاستقرار بين العظم القُصيّ الداخلي والعظم القُصيّ المتوسط
إذا تضمَّنت الإصابة عدم استقرارًا بين العظم القُصيّ الداخلي والعظم القُصيّ المتوسط، فتشمل الخيارات التثبيت المؤقت أو النهائي أو الاندماج الجراحي:
- وضع برغي توضيعي من العظم القُصيّ الداخلي إلى العظم القُصيّ المتوسط (انظر الرسم التوضيحي).
- التثبيت المرن الديناميكي.
- إجراء اندماج مفصلي بين العظام القُصيّة (ويجب ألا تخترق براغي التثبيت المُبطِّئة المفصل بين العظم القُصيّ الداخلي والعظم القُصيّ المتوسط).
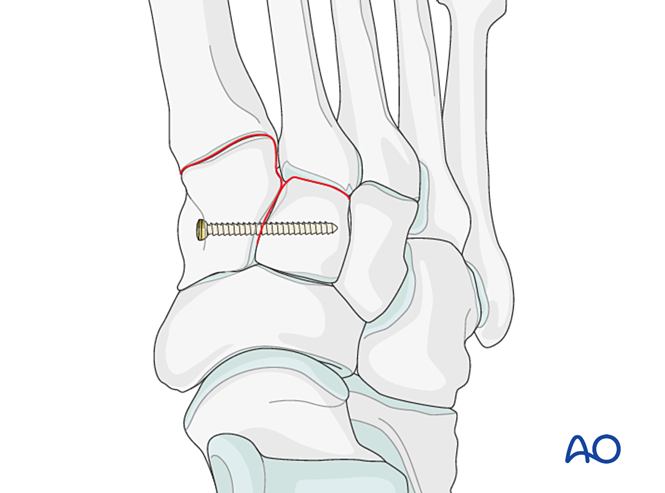
الخطوة الثانية: عدم استقرار المفصل القصيّ الظنبوبـي الثاني (إن وُجد)
إعادة إرساء العلاقة التشريحية بين العظم الظنبوبي الثاني والعظم القُصيّ المتوسط. ويُعتبر هذا الموضع مرجعًا لتصحيح باقي المفاصل القصيّة الظنبوبية؛ ولذلك فإن الدقة في المحاذاة أمرٌ بالغ الأهمية.
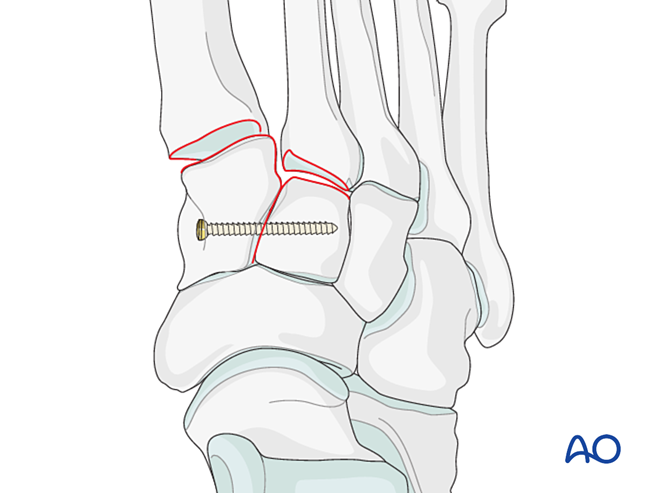
عدم الاستقرار الرباطي
التقليل
- إدخال سلك كيرشнер (K-wire) من الطرف البعيد إلى الطرف القريب داخل النخاع ليُستخدم كأداة تحكم في المحاذاة المحورية.
- تحقق من المحاذاة المحورية في المنظور الأمامي الخلفي (AP) والمحاذاة الظهري/النطقي في المنظور الجانبي تحت التصوير بالفلوروسكوبي.
- أدخل دبوس كيرشнер (K-wire) عبر المفصل إلى العظم القُصَيْبِي الوسيطي للحفاظ على المحاذاة.
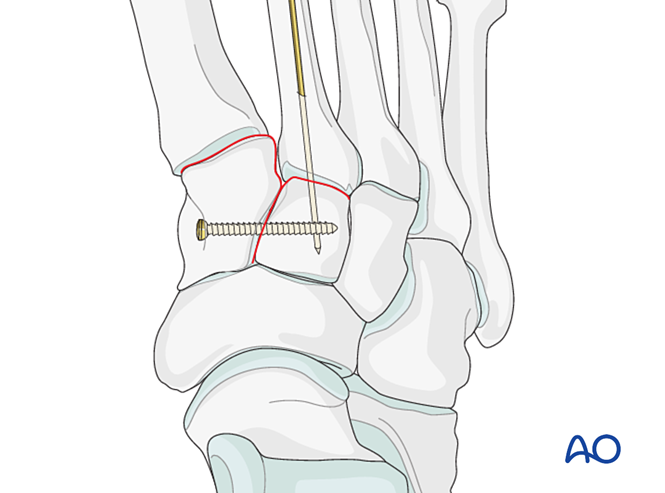
تثبيت
- ضع برغي تحديد الموضع عبر المفصل للحفاظ على التثبيت.
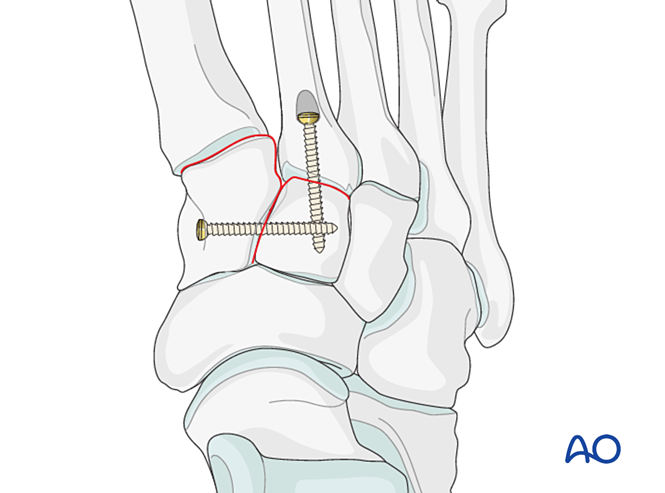
- يمكن استخدام لوحة صغيرة على شكل حرف T إذا سمح جودة العظم بذلك.
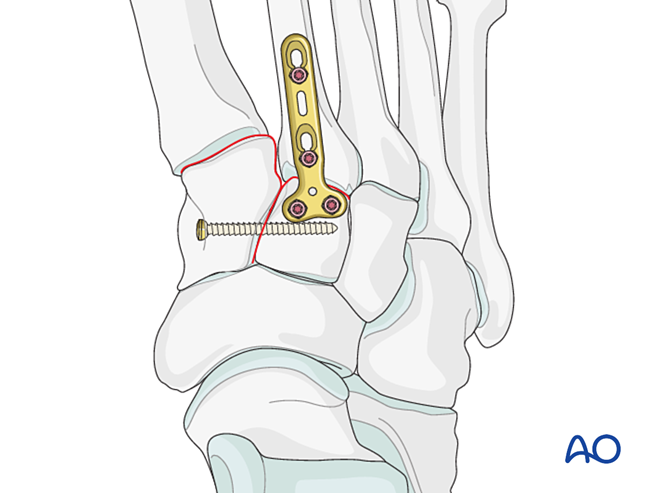
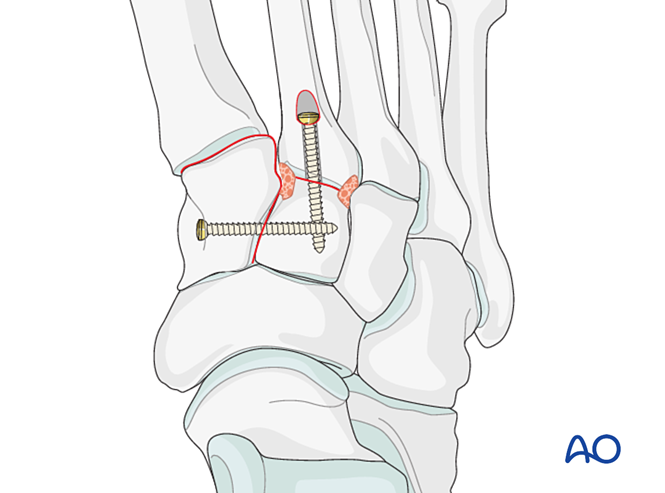
- إذا تطلّب الأمر إجراء الاندماج المفصلي (arthrodesis)، فاستعد سطح المفصل، وادخل برغي تأخير عابِر للمفصل، وطبّق غرسة عظمية.
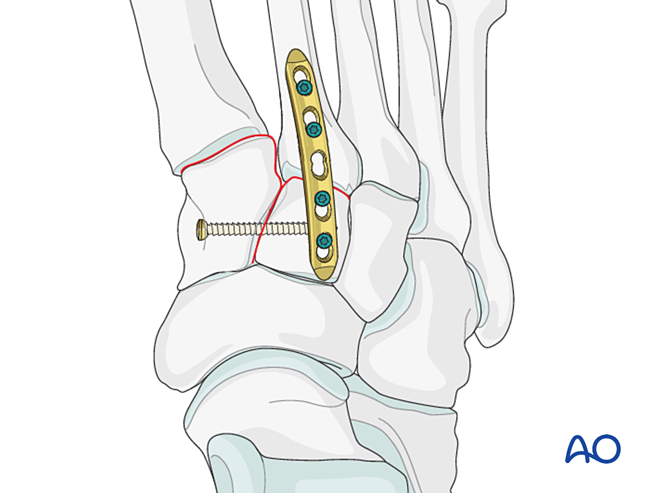
- حذر: قد يتداخل برغي التأخير مع غرسات أخرى (مثل جهاز تثبيت رباط ليفسك (Lisfranc)) أو قد يكون ممنوعًا بسبب التهشم الشديد في قاعدة العظم المشطي الثاني. وفي هذه الحالات، يمكن استخدام لوحة ليفسك (Lisfranc) (أو لوحة قفل بقطر ٢٫٧ مم ذات تصميم منحني).
عدم الاستقرار الناتج عن كسر في الجزء القريب من العظم المشطي الثاني
اختيار العلاج يعتمد على نوع الكسر:
- برغي تأخير (للكسور داخل المفصل الجزئية).
- لوحة ± برغي تأخير (للكسور داخل المفصل الكاملة التي يمكن فيها إعادة بناء السطح المفصلي).
- لوحة تثبيت ± مسمار تثبيت انضغاطي (للكسور داخل المفصل بالكامل مع هشاشة العظام أو عندما لا يكون من الممكن وضع المسمار الانضغاطي).
- الدمج الأولي للكسور المستقرة من حيث الطول أو غير المستقرة من حيث الطول (عندما لا يمكن إعادة بناء السطح المفصلي).
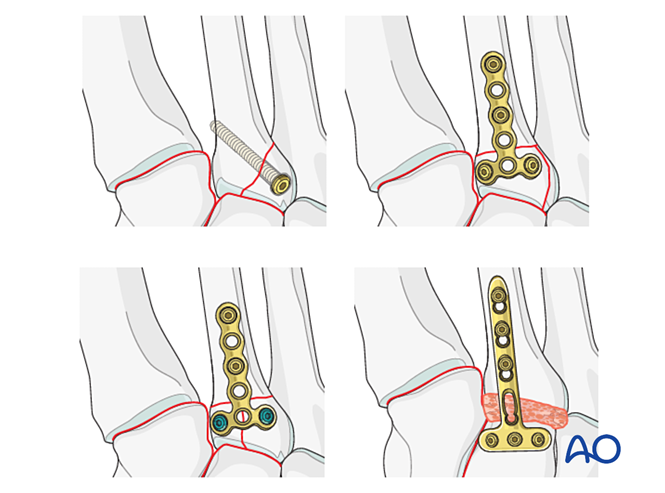
إذا بقي مفصل الرسغية-القصيبية غير مستقر بعد عملية التموضع والتثبيت، فيمكن تطبيق لوحة جسرية مؤقتة حتى يتم الالتئام العظمي. وبديلًا لذلك، يمكن إجراء دمج أولي باستخدام مسمار انضغاطي عبوري للمفصل.
الخطوة ٣: تمزُّق الرباط الليسفرونشي
الهدف: قم بتموضع قاعدة العظم المشطي الثاني وانضغاطه مقابل العظم الهامشي الإنسي لتوفير الاستقرار.
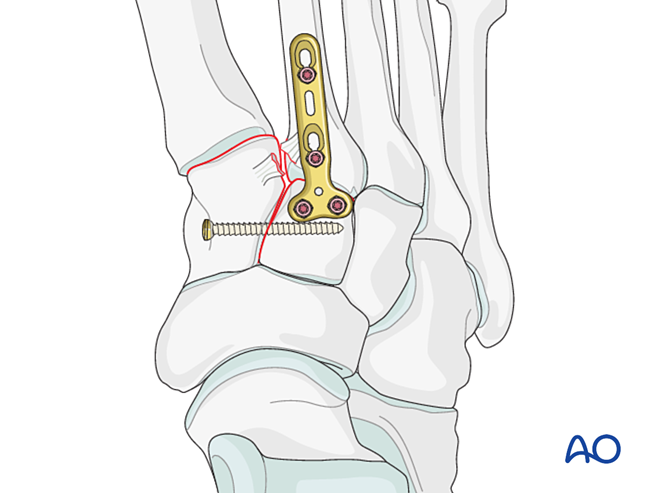
عدم استقرار ليسبورنش
التقليل
- اثقب ثقوبًا تمهيدية من الجانب الوحشي عند قاعدة العظم المشطي الثاني ومن الجانب الإنسي على العظم الهامشي الإنسي لتسهيل تركيب مشبك التموضع.
- استخدم مشبك تموضع ذي طرف مدبب لتموضع قاعدة العظم المشطي الثاني مقابل العظم الهامشي الإنسي، مع الحرص على تجنُّب مسار المسمار المخطط وضعه.
- يمكن تطبيق مشبك التثبيت التقليلي عبر الجلد على امتداد اتجاه الرباط الليس فرانك لتوفير الضغط.
- تأكد من التثبيت الصحيح كلٍّاً بالفحص البصري والتصوير بالفلوروسكوبي.
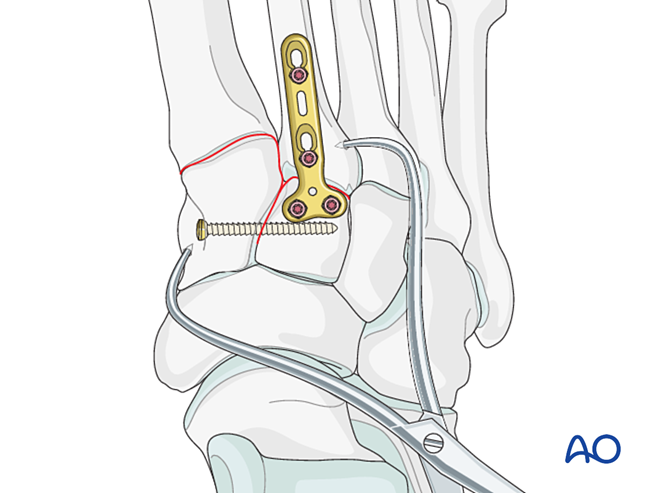
الاستقرار
تشمل خيارات التثبيت:
- مسمار تثبيتي يُوضع من قاعدة العظم المشطي الثاني إلى العظم الهامشي الإنسي (أو العكس).
- التثبيت المرن الديناميكي.
إذا كانت قاعدة العظم المشطي الثاني مُهشَّمة، فيمكن استخدام مسمار تثبيتي بين العظمين المشطيين الأول والثاني بدلًا من ذلك.
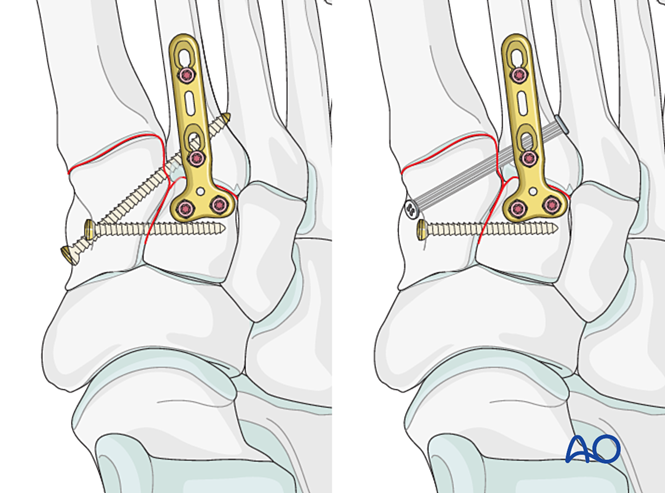
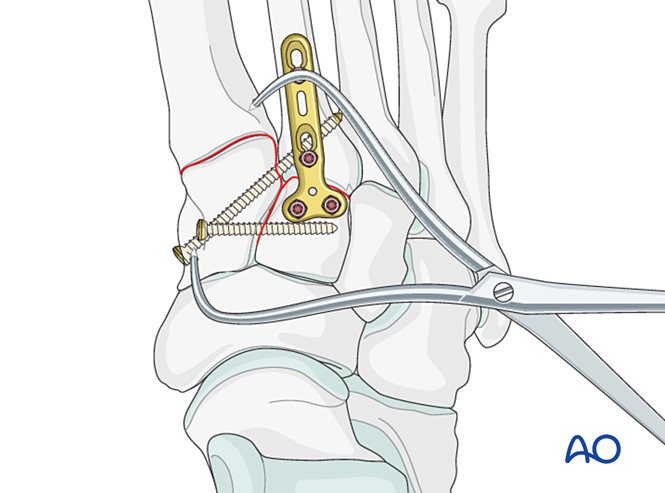
الخطوة 4: عدم استقرار المفصل القاصي بين العظام الرسغية والمشطية الأول (إن وُجد)
عدم الاستقرار الرباطي
التقليل
في حالة الإصابة الرباطية البحتة، ثبِّت المفصل باستخدام مشبك تثبيت ذي طرف حاد.
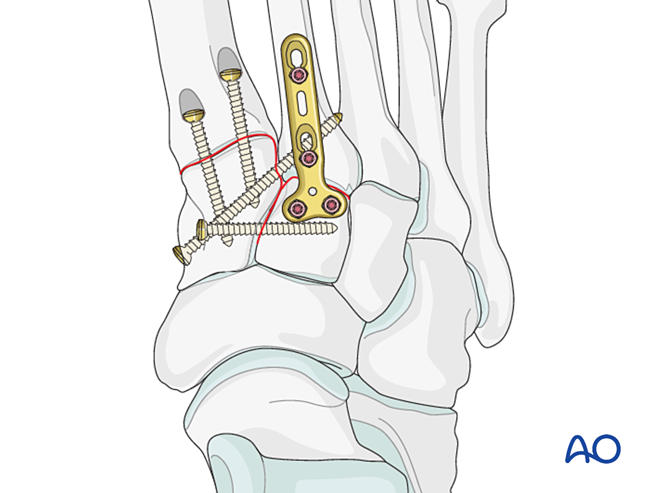
تثبيت
ضع مسمارًا تثبيتيًّا لتحقيق الاستقرار؛ ويمكن استخدام مسمارين لتعزيز الاستقرار.
اغمر ثقوب المسامير لمنع بروز رؤوسها.
عدم الاستقرار الناتج عن كسر في الجزء القريب من العظم المشطي الأول – عالج كما هو موصوف لكسر العظم المشطي الثاني القريب.
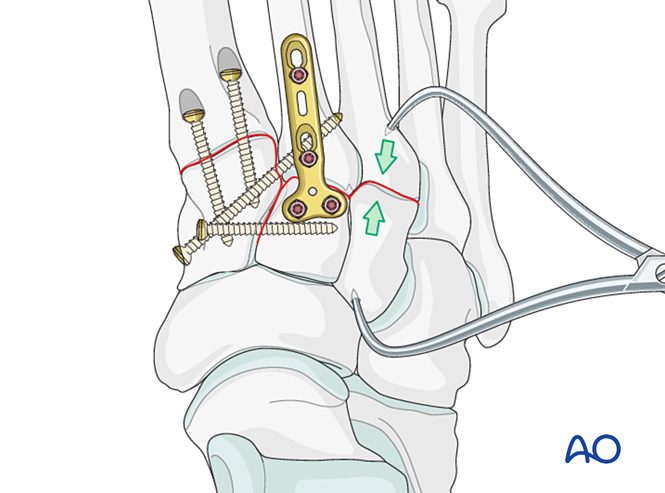
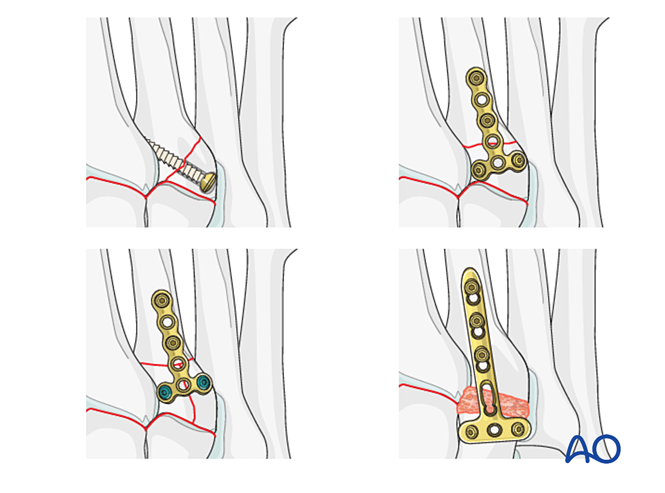
الخطوة 5: عدم استقرار المفصل الظنبوبي-المشطي الثالث (إن وُجد)
عدم الاستقرار الرباطي
التقليل
أعد تموضع المفصل باستخدام مشبك تثبيت حادّ النهاية.
التثبيت / الانصهار
ضع ما لا يقل عن برغي نخاعي واحد من الطرف البعيد إلى الطرف القريب لتحقيق التثبيت أو الانصهار الأولي.
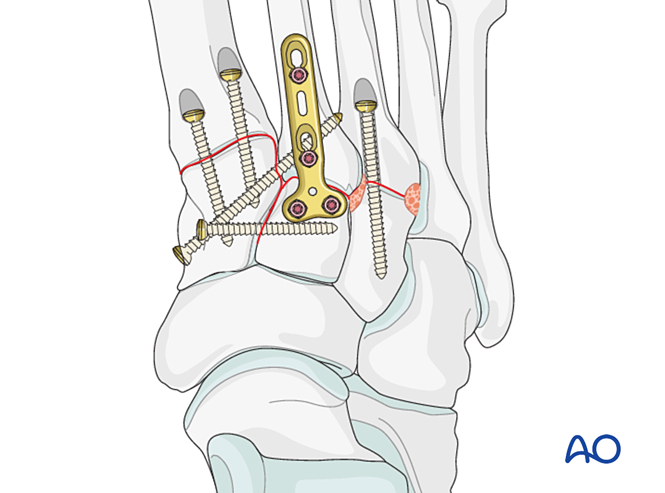
وبديلًا لذلك، يمكن استخدام لوحة جسرية مقسَّطة بقطر ٢٫٧ مم لتثبيت مؤقت حتى حدوث الشفاء. ويجب أن تكون اللوحة مقسَّطة لتناسب سطح العظم، وتُثبَّت باستخدام براغي قفل أو براغي في وضع التحييد.
يتم علاج كسور العظم المشطي الثالث القريب وفقًا لما سبق وصفه.
الخطوة 6: عدم استقرار المفصلين الظنبوبي-المشطي الرابع والخامس (إن وُجد)
- تعالج كسور العمود الجانبي أولًا وفق مبادئ علاج كسور العظام المشطية، ثم يُثبَّت العظمان المشطيان الرابع والخامس بالعظم المكعبي باستخدام أسلاك كيرشنر.
- يُعالَج عدم الاستقرار الرباطي أو عدم الاستقرار المتبقي بعد تثبيت العمود الإنسي على النحو التالي.
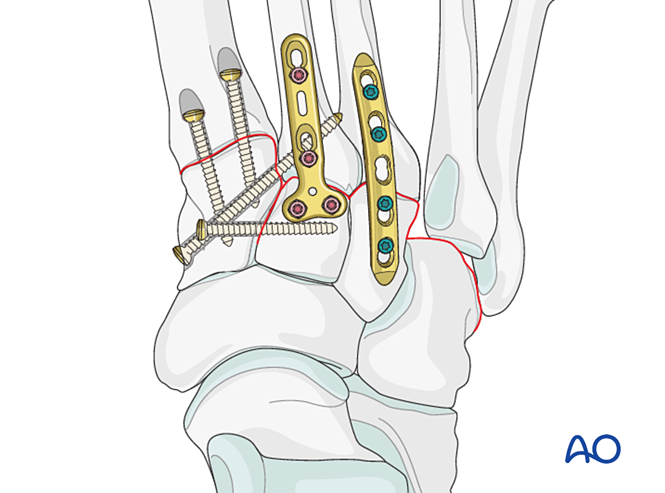
التقليل
يجب إعادة عظمي المشط الجانبيين إلى وضعهما التشريحي الصحيح بالنسبة للعظم المكعبي باستخدام مشبك إرجاع.
تحقق من صحة الإرجاع بالفحص البصري والتصوير بالفلوروسكوبي.
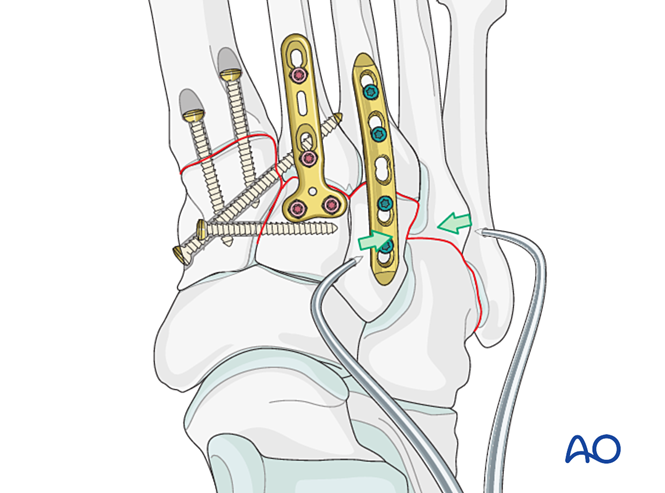
تثبيت
أدخل أسلاك كيرشнер (K-wires) من قواعد العظمين الرابع والخامس للمشط إلى العظم المكعبي لتثبيتهما. وبعد تمام الشفاء، أزل أسلاك كيرشнер.
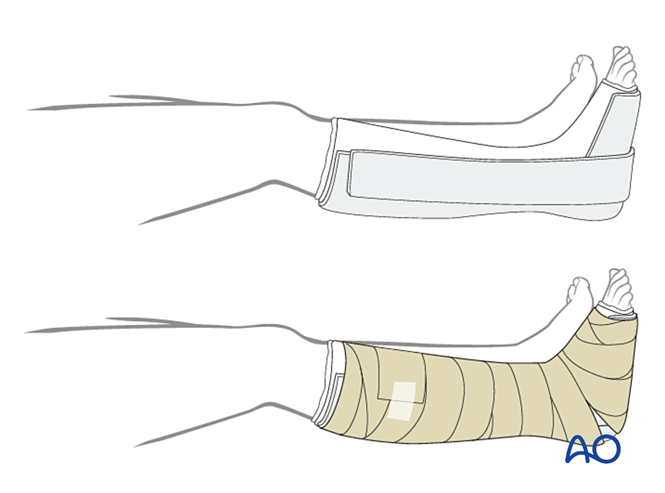
سادسًا: الرعاية بعد الجراحة
الضمادة
يجب أن تكون الطبقة الأولى ضمادة مضادة للميكروبات غير لاصقة. ثم لفّ القدم بدءًا من الأصابع حتى الركبة باستخدام وسادة معقمة، مع تعزيز الجوانب الإنسيّة والوحشيّة والخلفية.
التثبيت
- الأسبوعان الأولان: استخدم جبيرة جبسية ذات ثلاثة أضلاع، مع ترك الجانب الأمامي مفتوحًا لاستيعاب التورّم. وتأكد من أن الأجزاء الرأسية من الجبيرة الجبسية على الجانبين الإنسي والوحشي لا تتداخل، وتجنب الضغط على الحفرة الوركية الخلفية (الحفرة خلف الركبة) وعلى الساق.
- في حال الإصابات الرباطية البحتة التي تُعالَج بالتثبيت الديناميكي المرن، يجوز السماح بالتحميل المبكر للوزن، ويمكن استخدام حذاء مشي خاص.
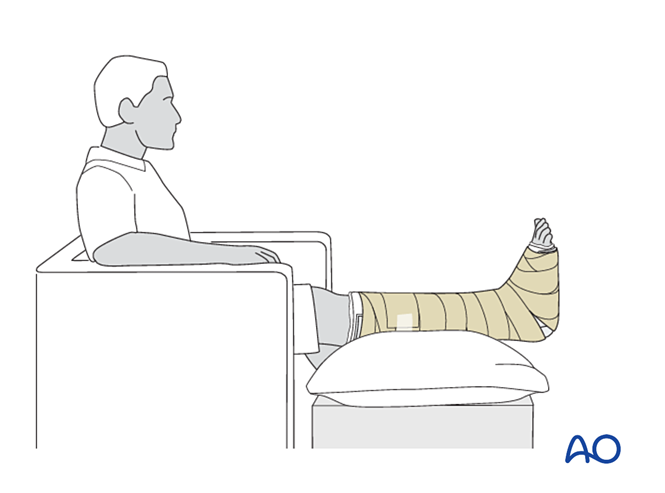
المتابعة
- أرشد المريض إلى رفع الطرف المصاب (وعند الجلوس، يجب أن تكون القدم في منتصف المسافة بين الخصر والقلب). أما في حالات التورُّم الشديد، فيجب رفع الطرف أثناء الاستلقاء على الظهر.
- تجنَّب الضغط المباشر على الكعب لمنع تقرُّحات الضغط.
- يُترك الضماد الجراحي عادةً في مكانه حتى الزيارة ما بعد الجراحة الأولى بعد أسبوعين لتغيير الضماد وإجراء التصوير الشعاعي. وإذا اشتبه في حدوث عدوى أو متلازمة الحيز (Compartment Syndrome)، فيجب إزالة الضماد مبكِّرًا للفحص.
- منع تحمل الوزن تمامًا حتى يتم التأكُّد من التئام العظم بالتصوير الشعاعي، وبعد إزالة دبابيس كيرشنر (K-wires) (بعد ٦–١٢ أسبوعًا) أو الأجهزة الجسرية (بعد ١٢ أسبوعًا فأكثر).
- شجِّع المريض على تحريك أصابع القدم يوميًّا. وتجنَّب العلاج الطبيعي الرسمي في المراحل المبكرة.
- إذا نشأت حالة انقباض عضلة الساق (Gastrocnemius Contracture) (وهي أكثر شيوعًا في إصابات منتصف القدم أو الكعب)، فقد يتطلَّب الأمر إجراء عملية تحرير.











