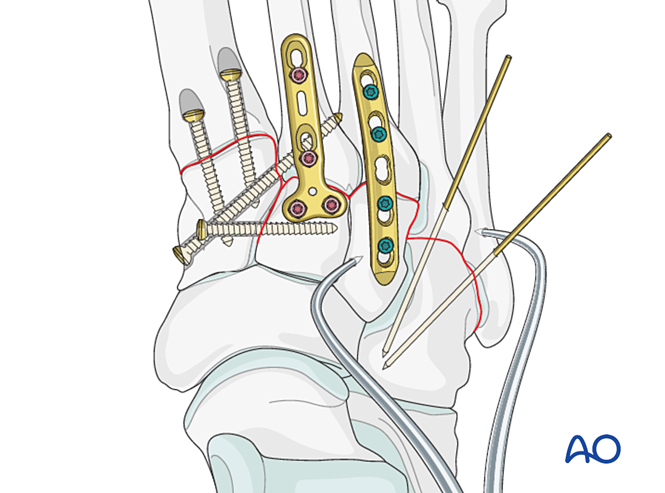
Ilustración quirúrgica de la lesión de Lisfranc, ¡estándar AO!
I. Introducción
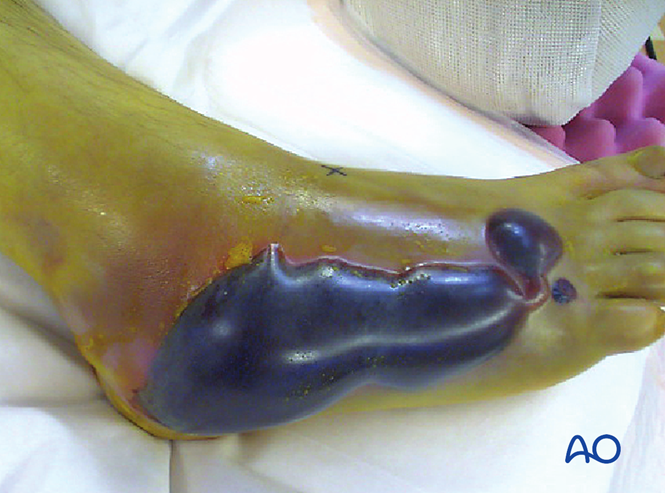
Síndrome compartimental
Más del 25 % de los casos de lesión de Lisfranc pueden complicarse con síndrome compartimental o dar lugar a él. Si se sospecha síndrome compartimental, es necesaria una fasciotomía. La hinchazón no disminuirá hasta que se logre la reducción. Sin embargo, antes de la intervención quirúrgica debe evaluarse aún la cobertura de los tejidos blandos.
Planificación preoperatoria
Se recomienda encarecidamente elaborar un plan preoperatorio detallado para estas lesiones complejas. Los pasos de planificación incluyen:
1. Determinar qué articulaciones son inestables.
2. Determinar si la inestabilidad se debe a una lesión ósea o a una lesión ligamentosa.
3. Elaborar la estrategia óptima de reconstrucción para cada lesión.
4. Identificar los puntos clave para restablecer la longitud de las columnas medial y lateral.
5. Evaluar la necesidad de estabilización de las lesiones ligamentosas y planificar en consecuencia (incluida la inestabilidad ligamentosa intercolumnar).
Estrategia General de Reconstrucción
Secuencia Quirúrgica
Las lesiones de Lisfranc son altamente heterogéneas y requieren planes de tratamiento individualizados.
Se puede consultar la siguiente estrategia general de reconstrucción escalonada:
1. Restablecer la relación anatómica normal entre los cuneiformes y el navicular.
2. Restablecer la relación anatómica normal entre el segundo metatarsiano y el cuneiforme intermedio (esto sirve como base para la reducción subsiguiente).
3. Restablecer la relación anatómica normal entre el segundo metatarsiano y el cuneiforme medial.
4. Abordar las lesiones de las articulaciones tarsometatarsianas en el orden: 1.ª → 3.ª → 4.ª → 5.ª articulaciones tarsometatarsianas.
Principios de Fijación
- Para lesiones óseas de las articulaciones tarsometatarsianas 1.ª–3.ª, la reconstrucción es la opción preferida; si no es posible la reconstrucción, se realiza artrodesis.
- En las articulaciones inestables sin lesión ósea, no existen directrices claras sobre si realizar fusión o fijación temporal; la elección depende de la preferencia del cirujano y del patrón general de la lesión. En general, la fusión de las articulaciones tarsometatarsianas 1.ª–3.ª tiene escasa repercusión sobre la función del pie.
- Las articulaciones tarsometatarsianas 4.ª–5.ª deben conservar su movilidad; la fijación temporal con clavos de Kirschner (K-wire) es el método preferido.
- Algunos cirujanos prefieren fijar inicialmente todas las lesiones de forma temporal con clavos de Kirschner (K-wire), verificar la estabilidad y la función del pie, y luego proceder a la fijación definitiva con placa y tornillos.
Momento quirúrgico
El momento de la cirugía se determina tanto por el grado de lesión de los tejidos blandos como por el estado fisiológico del paciente.
II. Evaluación intraoperatoria de la inestabilidad articular
Las radiografías bajo estrés con fluoroscopia pueden ayudar en la evaluación preoperatoria.
Alternativamente, se pueden obtener radiografías preoperatorias con carga (si el paciente las tolera).
Estas imágenes ayudan a determinar la inestabilidad ligamentosa entre los cuneiformes y los metatarsianos.
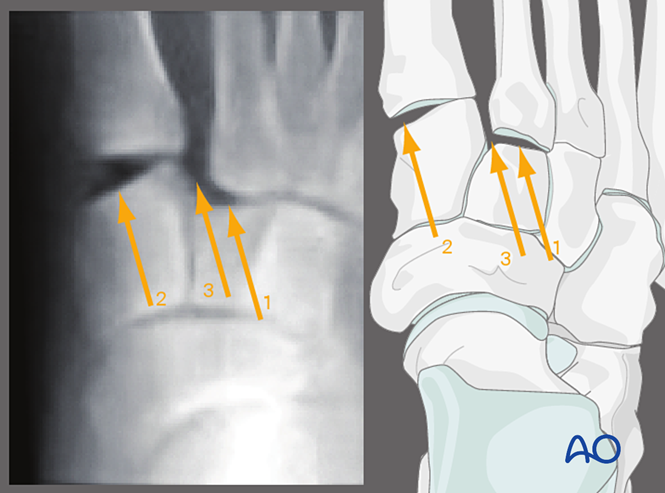
Estrés valgo, vista anteroposterior
La aplicación de estrés valgo permite observar:
1. Desplazamiento lateral del segundo metatarsiano respecto al cuneiforme intermedio.
2. Alteración de la articulación tarsometatarsiana primera.
3. Aumento del espacio entre el cuneiforme medial y el segundo metatarsiano (lo que indica una lesión del ligamento de Lisfranc).
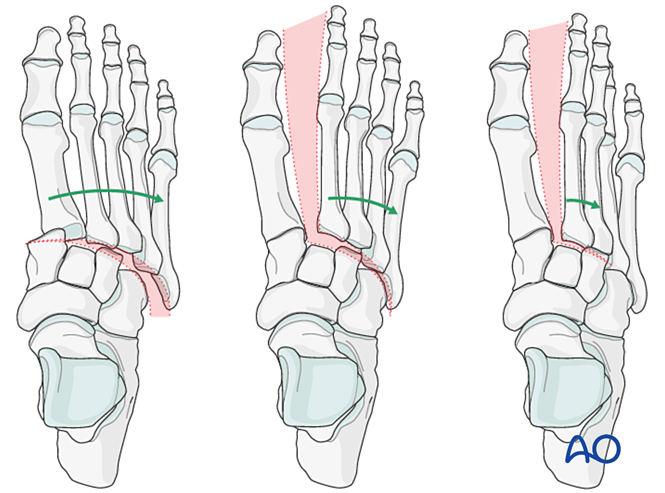
Otros hallazgos incluyen:
- Desplazamiento lateral de todos los metatarsianos.
- Desplazamiento lateral de las columnas media y lateral.
- Desplazamiento lateral aislado de la columna media.
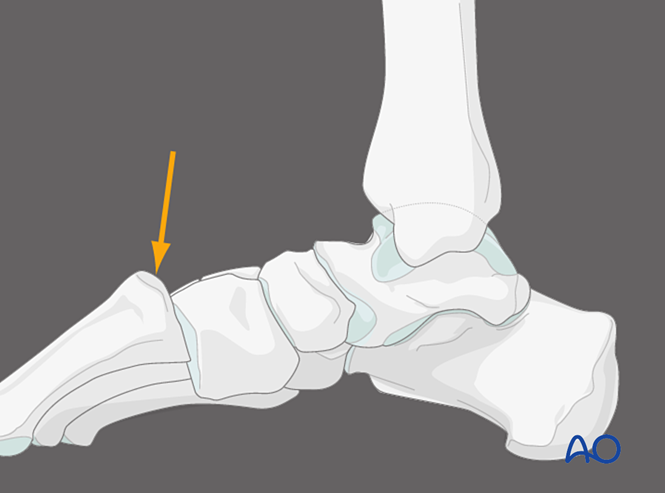
Presión plantar sobre la primera articulación tarsometatarsiana, vista medial
Aplicar presión sobre el aspecto plantar de la primera articulación tarsometatarsiana permite identificar la inestabilidad capsular dorsal. En condiciones normales, la corteza dorsal del metatarsiano debe alinearse con la corteza dorsal del cuneiforme. El desplazamiento dorsal de la base del metatarsiano más allá del plano del cuneiforme indica inestabilidad de la primera articulación tarsometatarsiana.
III. Reducción
Reducción cerrada
Bajo anestesia, aplicar tracción axial y revertir el mecanismo de lesión para lograr la reducción.
Reducción abierta
Si la reducción cerrada no logra una reducción anatómica de la articulación, puede deberse a un bloqueo óseo o a la interposición de tejidos blandos, lo que requiere una reducción abierta directa.
IV. Preparación del abordaje
El paciente se coloca en decúbito supino con la rodilla flexionada a 90°.
Selección del abordaje quirúrgico
La elección del abordaje depende del patrón de fractura. Los abordajes más utilizados incluyen:
- Abordaje dorsolateral
- Abordaje dorsomedial
- Incisión medial universal
- Abordaje percutáneo del navicular
- Zona segura para la colocación de clavos K/clavos de Steinmann
- Todas las lesiones de Lisfranc afectan la articulación tarsometatarsiana del segundo rayo. Una incisión medial ligeramente alargada puede abordar simultáneamente las articulaciones tarsometatarsianas del primer y tercer rayos.
- Pueden utilizarse incisiones estilete adicionales para la colocación de tornillos de compresión o cinta de fibra (por ejemplo, para un tornillo de compresión desde el cuneiforme medial hasta el intermedio).
V. Pasos quirúrgicos
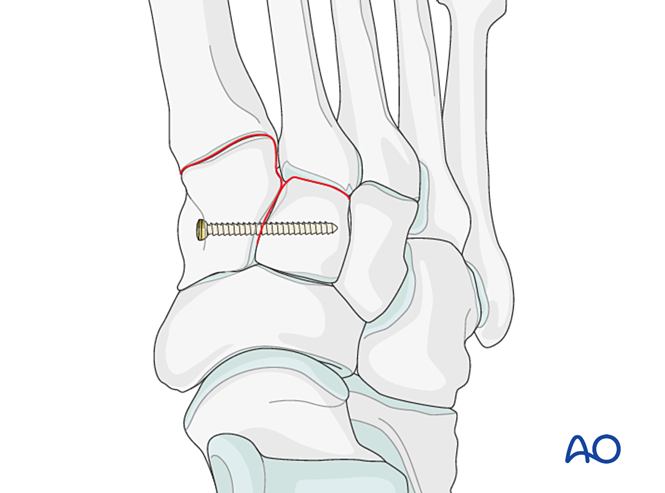
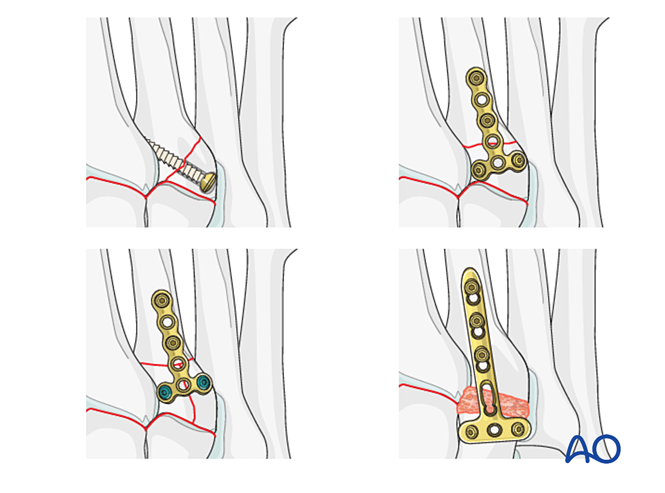
Paso 1: Inestabilidad entre el cuneiforme medial y el cuneiforme intermedio
Si la lesión implica inestabilidad entre el cuneiforme medial y el cuneiforme intermedio, las opciones incluyen fijación temporal/definitiva o artrodesis:
- Colocar un tornillo de posicionamiento desde el cuneiforme medial hasta el cuneiforme intermedio (véase la ilustración).
- Fijación dinámica elástica.
- Realizar artrodesis intercuneiforme (los tornillos de compresión no deben penetrar en la articulación entre el cuneiforme medial y el cuneiforme intermedio).
Paso 2: Inestabilidad de la segunda articulación tarsometatarsiana (si está presente)
Restablecer la relación anatómica entre el segundo metatarsiano y el cuneiforme intermedio. Esta sirve como referencia para la reducción de las demás articulaciones tarsometatarsianas; una alineación precisa es fundamental.
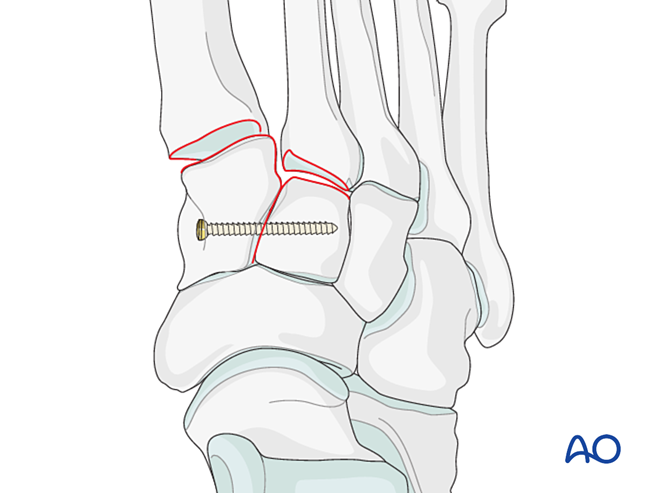
Inestabilidad ligamentosa
Reducción
- Insertar un alambre de Kirschner (K-wire) de distal a proximal, intramedularmente, para actuar como palanca de mando en la alineación axial.
- Verificar la alineación axial en la vista anteroposterior y la alineación dorsal/plantar en la vista lateral bajo fluoroscopia.
- Avanzar el alambre de Kirschner a través de la articulación hasta el cuneiforme intermedio para mantener la alineación.
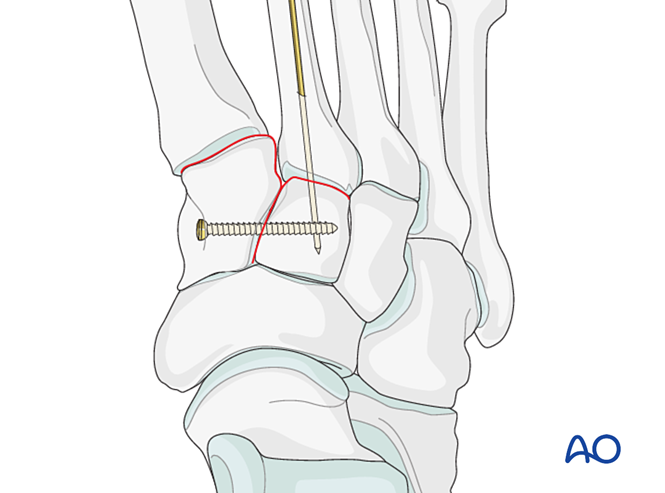
Fijación
- Colocar un tornillo de posicionamiento a través de la articulación para mantener la reducción.
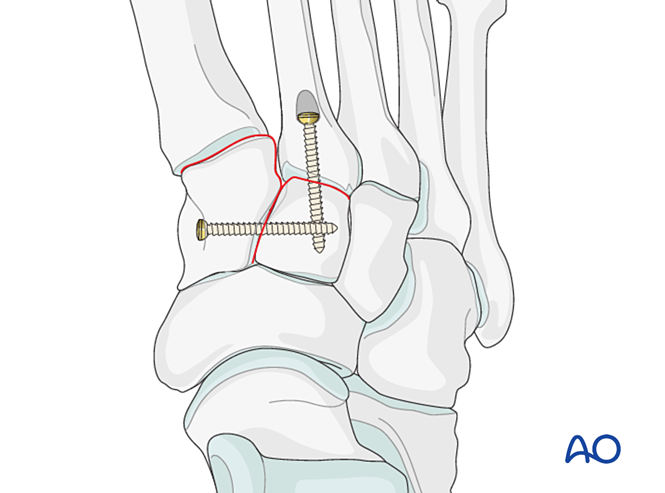
- Se puede utilizar una mini placa en forma de T si la calidad ósea lo permite.
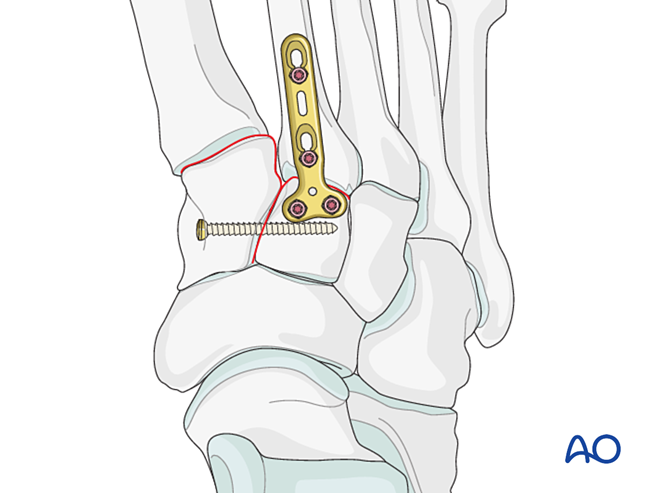
- Si se requiere artrodesis, preparar la articulación, colocar un tornillo de compresión transarticular y aplicar injerto óseo.
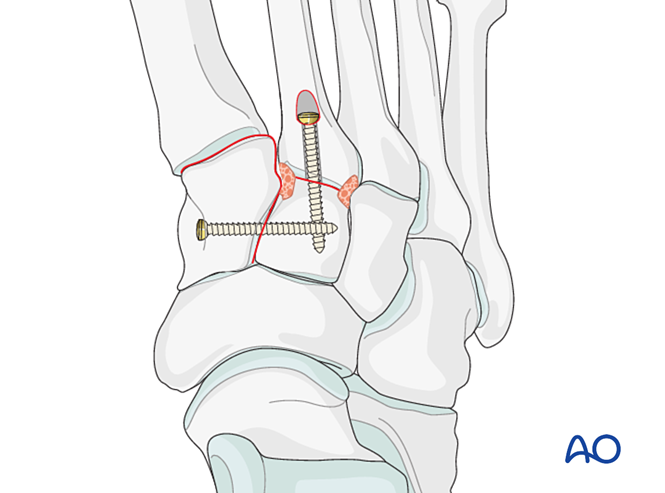
- Precaución: El tornillo de compresión puede interferir con otros implantes (por ejemplo, dispositivo de estabilización del ligamento de Lisfranc) o estar contraindicado debido a la conminución de la base del segundo metatarsiano. En tales casos, se puede utilizar una placa de Lisfranc (o una placa de bloqueo de 2,7 mm conformada).
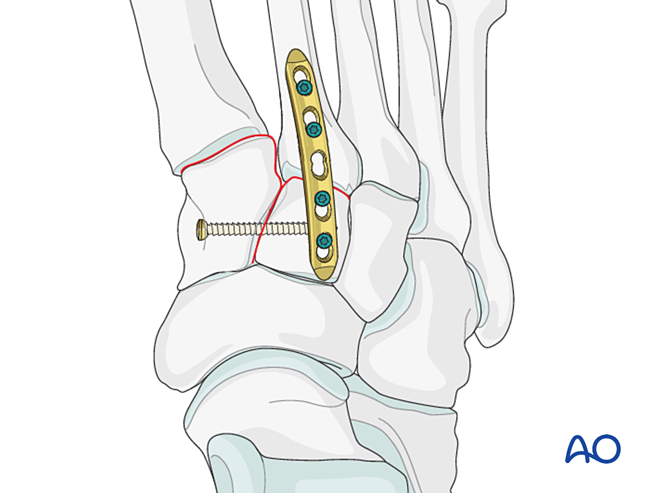
Inestabilidad debida a fractura proximal del segundo metatarsiano
Elección del tratamiento según el tipo de fractura:
- Tornillo de compresión (para fracturas intraarticulares parciales).
- Placa ± tornillo de compresión (para fracturas intraarticulares completas en las que se pueda reconstruir la superficie articular).
- Placa de bloqueo ± tornillo de compresión (para fracturas intraarticulares completas con osteoporosis o cuando no es posible colocar un tornillo de compresión).
- Fusión primaria para fracturas estables o inestables en longitud (cuando no es posible reconstruir la superficie articular).
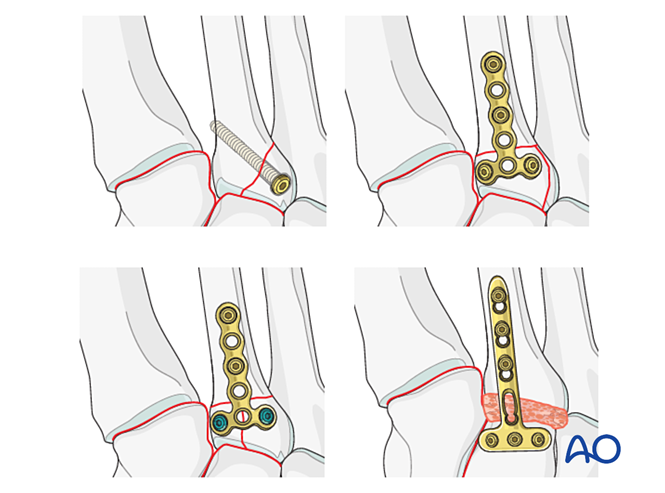
Si la articulación tarsometatarsiana permanece inestable tras la reducción y la fijación, se puede aplicar temporalmente una placa puente hasta que ocurra la consolidación ósea. Alternativamente, se puede realizar una fusión primaria mediante un tornillo de compresión transarticular.
Paso 3: Ruptura del ligamento de Lisfranc
Objetivo: Reducir y comprimir la base del segundo metatarsiano con el cuneiforme medial, aportando estabilidad.
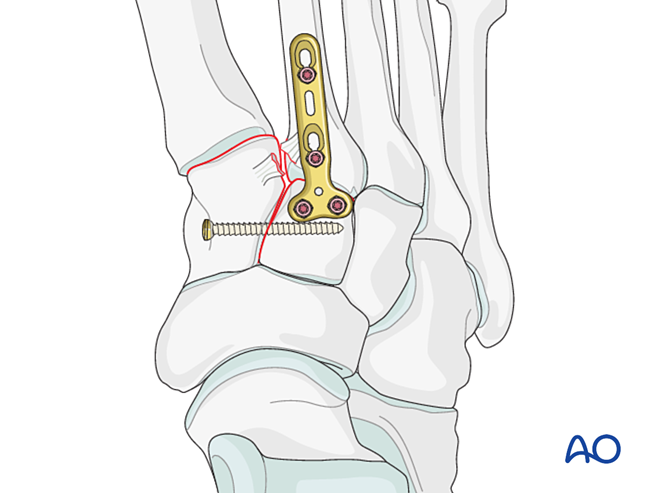
Inestabilidad de Lisfranc
Reducción
- Perforar previamente los orificios lateralmente en la base del segundo metatarsiano y medialmente en el cuneiforme medial para facilitar la colocación de una pinza de reducción.
- Utilizar una pinza de reducción de punta para reducir la base del segundo metatarsiano al cuneiforme medial, teniendo cuidado de evitar la trayectoria prevista para el tornillo.
- La pinza de reducción puede aplicarse percutáneamente en la dirección del ligamento de Lisfranc para proporcionar compresión.
- Verifique la reducción tanto visualmente como mediante fluoroscopia.
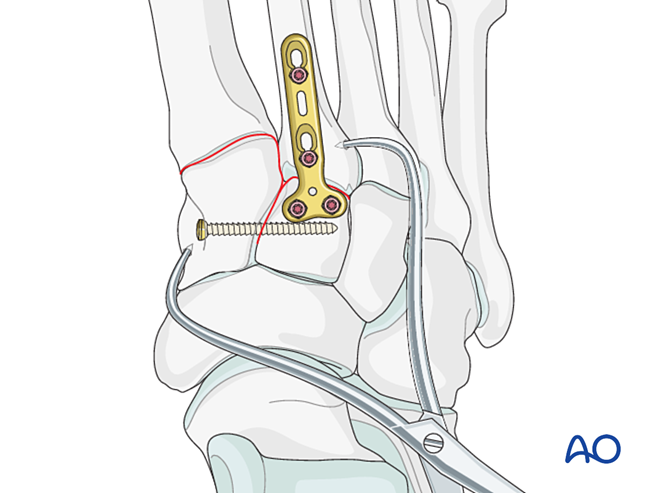
Estabilización
Las opciones de fijación incluyen:
- Tornillo de posicionamiento desde la base del segundo metatarsiano hasta el cuneiforme medial (o viceversa).
- Fijación dinámica elástica.
Si la base del segundo metatarsiano está conminuta, puede utilizarse en su lugar un tornillo de posicionamiento entre el primer y el segundo metatarsianos.
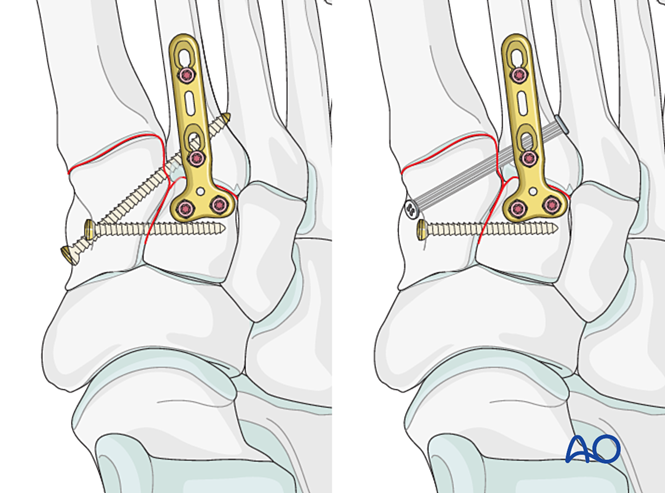
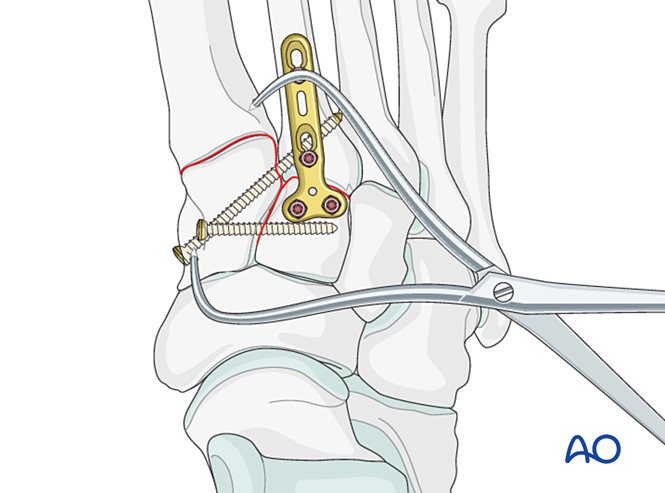
Paso 4: Inestabilidad de la primera articulación tarsometatarsiana (si está presente)
Inestabilidad ligamentosa
Reducción
En caso de lesión puramente ligamentosa, reduzca la articulación mediante una pinza de reducción de punta.
Fijación
Coloque un tornillo de posicionamiento para lograr estabilidad; pueden usarse dos tornillos para mejorarla.
Fresque los orificios de los tornillos para evitar la prominencia de las cabezas de estos.
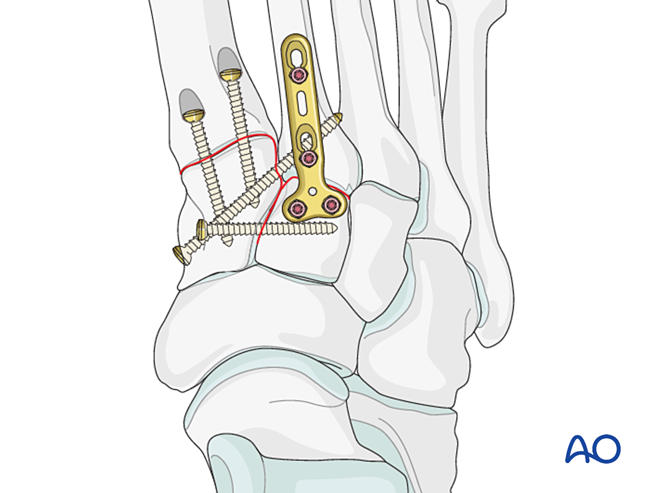
Inestabilidad debida a fractura proximal del primer metatarsiano – Tratar como se describe para las fracturas del segundo metatarsiano proximal.
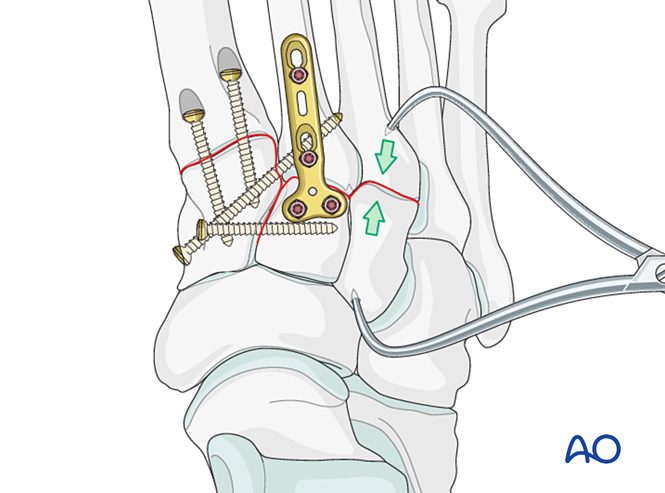
Paso 5: Inestabilidad de la articulación tarso-metatarsiana tercera (si está presente)
Inestabilidad ligamentosa
Reducción
Reducir la articulación mediante una pinza de reducción puntiaguda.
Fijación / Artrodesis
Colocar al menos un tornillo intramedular distal-a-proximal para lograr la fijación o la artrodesis primaria.
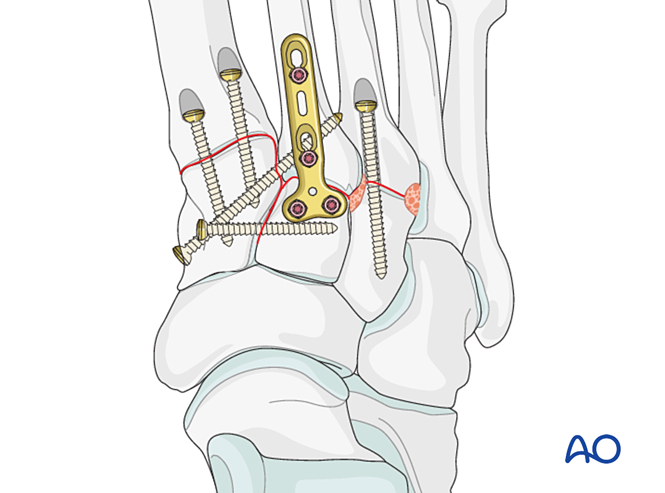
Alternativamente, puede utilizarse una placa de puente de 2,7 mm adaptada anatómicamente para la estabilización temporal hasta la consolidación. La placa debe adaptarse a la superficie ósea y fijarse con tornillos de bloqueo o tornillos en modo de neutralización.
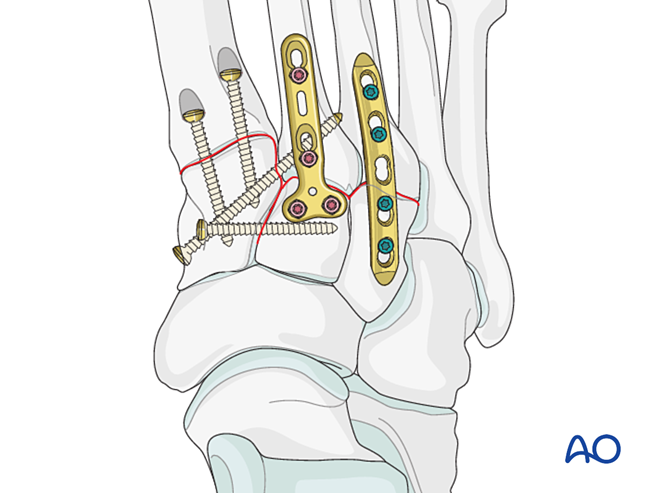
Las fracturas del tercer metatarsiano proximal se tratan según lo descrito anteriormente.
Paso 6: Inestabilidad de las articulaciones tarso-metatarsianas cuarta y quinta (si está presente)
– Las fracturas de la columna lateral se tratan primero según los principios para las fracturas metatarsianas; luego, el cuarto y el quinto metatarsianos se fijan al cuboides mediante agujas de Kirschner.
– La inestabilidad ligamentosa o la inestabilidad residual tras la fijación de la columna medial se trata de la siguiente manera.
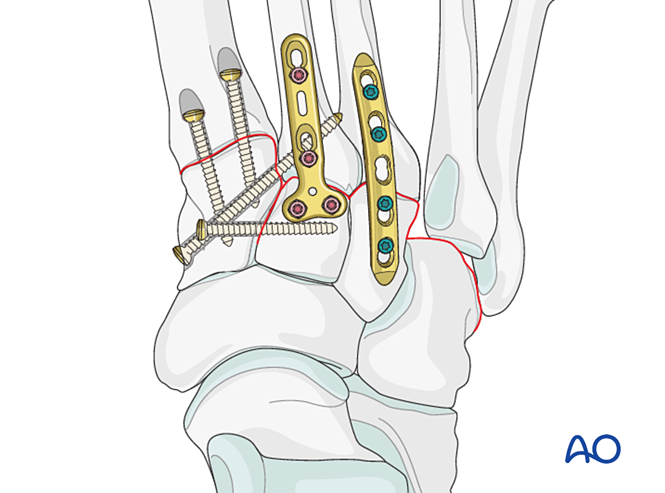
Reducción
Los metatarsianos desplazados lateralmente deben reducirse anatómicamente hasta el cuboides mediante una pinza de reducción.
Verifique la reducción visualmente y con fluoroscopia.
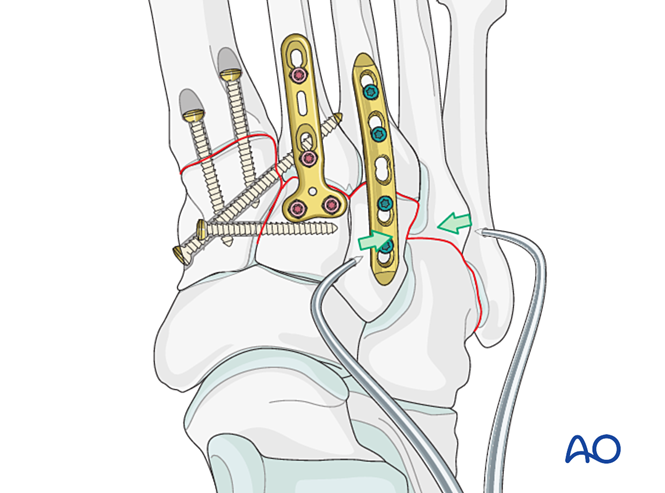
Fijación
Introduzca clavos de Kirschner desde las bases del cuarto y quinto metatarsianos hacia el cuboides para la fijación. Una vez consolidada la lesión, retire los clavos de Kirschner.
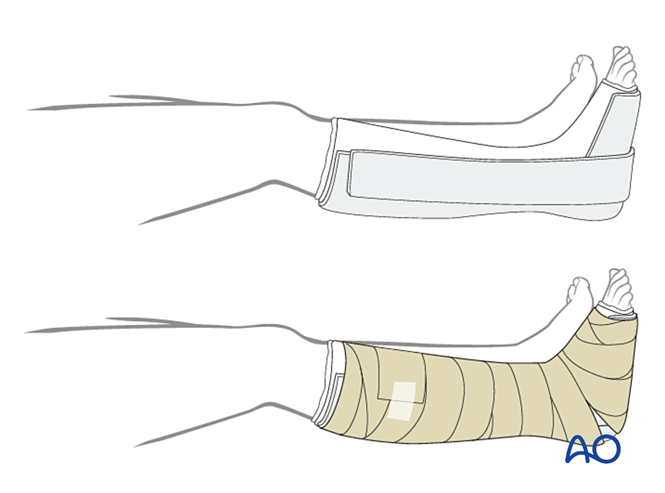
VI. Cuidados posoperatorios
Venda
La primera capa debe ser un vendaje antimicrobiano no adherente. Envuelva el pie desde los dedos hasta la rodilla con material estéril de relleno, reforzando los aspectos medial, lateral y posterior.
Inmovilización
- Primeras dos semanas: Utilice una férula de yeso de tres lados, dejando abierta la cara anterior para acomodar la hinchazón. Asegúrese de que las partes verticales del yeso en los lados medial y lateral no se superpongan y evite ejercer presión sobre la fosa poplítea y la pantorrilla.
- En las lesiones puramente ligamentosas tratadas con fijación dinámica elástica, puede permitirse la carga precoz y utilizarse una bota de marcha.
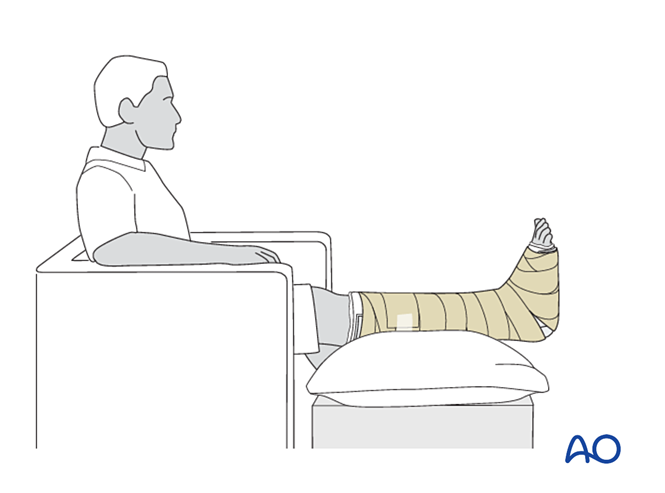
Seguimiento
- Indique al paciente que eleve la extremidad lesionada (cuando esté sentado, el pie debe colocarse a la mitad de la distancia entre la cintura y el corazón). En caso de edema grave, es necesario elevarla en decúbito supino.
- Evite la presión directa sobre el talón para prevenir úlceras por presión.
- Normalmente, el vendaje operatorio se deja en su lugar hasta la primera visita posoperatoria a las 2 semanas, momento en que se cambia el vendaje y se realizan radiografías. Si se sospecha infección o síndrome compartimental, el vendaje debe retirarse antes para su inspección.
- No cargar peso estrictamente hasta que se confirme la consolidación radiográfica y se retiren los clavos de Kirschner (6–12 semanas) o los dispositivos de puente (≥12 semanas).
- Anime al paciente a mover los dedos del pie diariamente. Evite la fisioterapia formal en las primeras etapas.
- Si aparece una contractura del músculo gastrocnemio (más frecuente en lesiones del mediopié o retropié), puede ser necesaria su liberación.











