Ilustrație chirurgicală a leziunii Lisfranc, standard AO!
I. Introducere
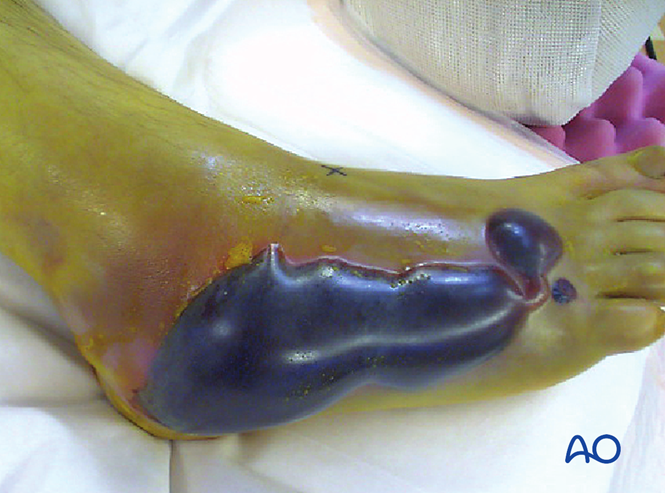
Sindrom de compartiment
Mai mult de 25% dintre cazurile de leziune Lisfranc pot fi complicate sau pot duce la sindrom de compartiment. Dacă se suspectează sindromul de compartiment, este necesară fasciotomia. Umflarea nu va dispărea până când nu se obține reducerea. Totuși, acoperirea țesuturilor moi trebuie evaluată în continuare înainte de intervenția chirurgicală.
Planificare preoperatorie
Se recomandă în mod ferm elaborarea unui plan preoperator detaliat pentru aceste leziuni complexe. Etapele planificării includ:
1. Stabilirea articulațiilor care sunt instabile.
2. Determinarea dacă instabilitatea este cauzată de o leziune osoasă sau de o leziune ligamentară.
3. Elaborarea strategiei optime de reconstrucție pentru fiecare leziune.
4. Identificarea punctelor cheie pentru restabilirea lungimii coloanelor medială și laterală.
5. Evaluați necesitatea stabilizării leziunilor ligamentare și planificați în consecință (inclusiv instabilitatea ligamentară intercolumnară).
Strategie generală de reconstrucție
Secvența chirurgicală
Leziunile Lisfranc sunt extrem de heterogene și necesită planuri individuale de tratament.
O strategie generală de reconstrucție pas cu pas poate fi consultată după cum urmează:
1. Restabiliți relația anatomică normală dintre cuneiforme și navicular.
2. Restabiliți relația anatomică normală dintre metatarsianul al doilea și cuneiformul intermediar (acest lucru servește ca bază pentru reducerea ulterioară).
3. Restabiliți relația anatomică normală dintre metatarsianul al doilea și cuneiformul medial.
4. Abordați leziunile articulației tarso-metatarsiene în ordinea: 1-a → 3-a → 4-a → 5-a articulație tarso-metatarsiană.
Principii de fixare
- Pentru leziunile osoase ale articulațiilor tarsometatarsiene 1–3, reconstrucția este opțiunea de primă alegere; dacă reconstrucția nu este posibilă, se efectuează artrodeză.
- Pentru articulațiile instabile fără leziuni osoase, nu există recomandări clare privind necesitatea efectuării unei artrodeze sau a unei fixări temporare; decizia depinde de preferința chirurgului și de tipul general al leziunii. În general, artrodeza articulațiilor tarsometatarsiene 1–3 are un impact redus asupra funcției piciorului.
- Articulațiile tarsometatarsiene 4–5 trebuie să-și păstreze mobilitatea; metoda preferată este fixarea temporară cu agrafe K.
- Unii chirurgi preferă să efectueze inițial o fixare temporară cu agrafe K pentru toate leziunile, să evalueze stabilitatea și funcția piciorului, iar apoi să treacă la fixarea definitivă cu placă și șuruburi.
Momentul intervenției chirurgicale
Momentul intervenției chirurgicale este determinat atât de gradul leziunii țesuturilor moi, cât și de starea fiziologică a pacientului.
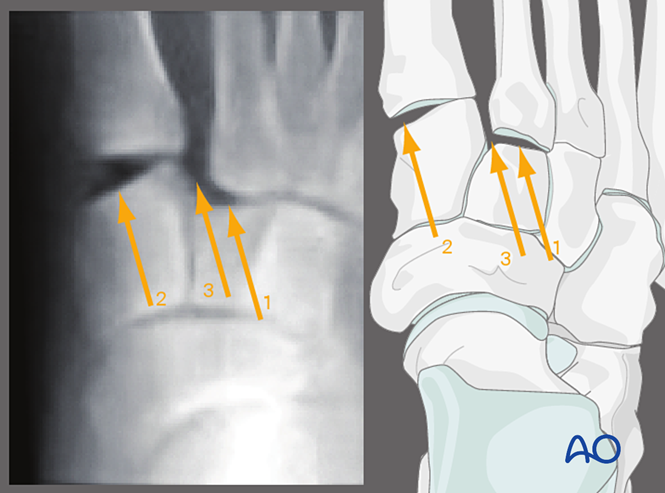
II. Evaluarea intraoperatorie a instabilității articulare
Imaginile sub fluoroscopie în condiții de stres pot ajuta la evaluarea preoperatorie.
Alternativ, pot fi obținute radiografii preoperatorii în poziție ortostatică (dacă pacientul le suportă).
Aceste imagini ajută la determinarea instabilității ligamentare dintre cuneiforme și metatarsiene.
Vedere AP cu stres valgus
Aplicarea stresului valgus permite observarea următoarelor elemente:
1. Deplasare laterală a metatarsianului al doilea relativ la cuneiformul intermediar.
2. Perturbarea articulației tarsometatarsiene primare.
3. Îlărgirea spațiului dintre cuneiformul medial și metatarsianul al doilea (indicând o leziune a ligamentului Lisfranc).
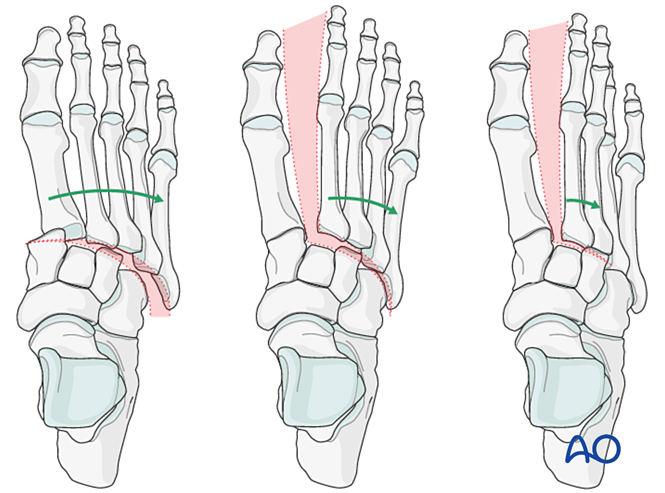
Alte constatări includ:
- Deplasare laterală a tuturor metatarsienelor.
- Deplasare laterală a coloanelor mijlocie și laterală.
- Deplasare laterală izolată a coloanei medii.
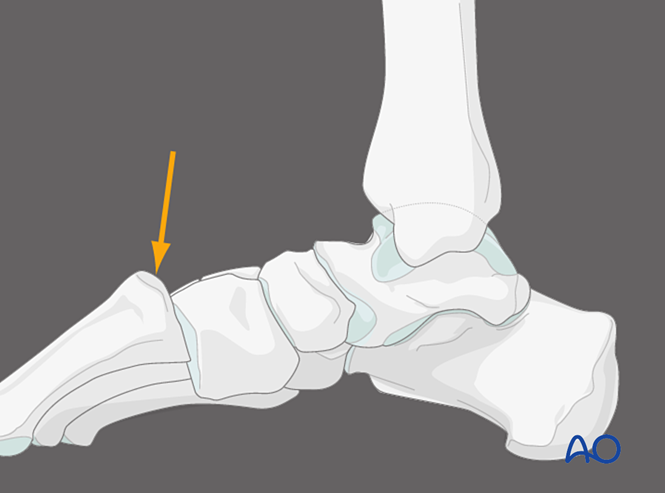
Presiune plantară pe prima articulație tarsometatarsiană, vedere medială
Aplicarea presiunii pe aspectul plantar al primei articulații tarsometatarsiene poate identifica instabilitatea capsulară dorsală. În condiții normale, cortexul dorsal al metatarsianului trebuie să se alinieze cu cortexul dorsal al cuneiformului. Deplasarea dorsală a bazei metatarsianului dincolo de planul cuneiformului indică instabilitatea primei articulații tarsometatarsiene.
III. Reducerea
Reducere închisă
Sub anestezie, se aplică tracțiune axială și se inversează mecanismul leziunii pentru a obține reducerea.
Reducere deschisă
Dacă reducerea închisă nu reușește să obțină o reducere anatomică a articulației, acest lucru se poate datora unui bloc osos sau unei interpoziții de țesut moale, necesitând o reducere deschisă directă.
IV. Pregătirea abordului
Pacientul este așezat în decubit dorsal, cu genunchiul flexat la 90°.
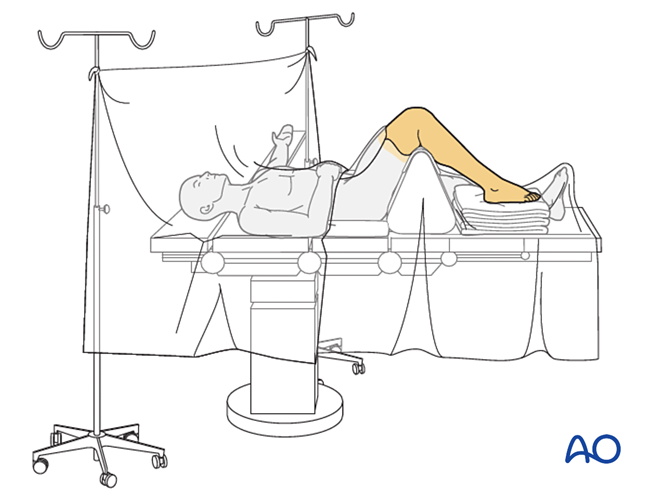
Selectarea abordării chirurgicale
Alegerea abordării depinde de tipul fracturii. Abordările frecvent utilizate includ:
- Abordare dorsolaterală
- Abordare dorsomedială
- Incizie medială universală
- Abordare percutanată a navicularului
- Zona sigură pentru plasarea șuruburilor K sau a șuruburilor Steinmann
- Toate leziunile Lisfranc implică articulația tarsometatarsiană a doua. O incizie medială ușor prelungită poate aborda simultan articulațiile tarsometatarsiene prima și a treia.
- Incizii punctiforme suplimentare pot fi utilizate pentru plasarea șuruburilor de compresie sau a benzii de fibră (de exemplu, pentru un șurub de compresie medial-intercuneiform)
V. Etape chirurgicale
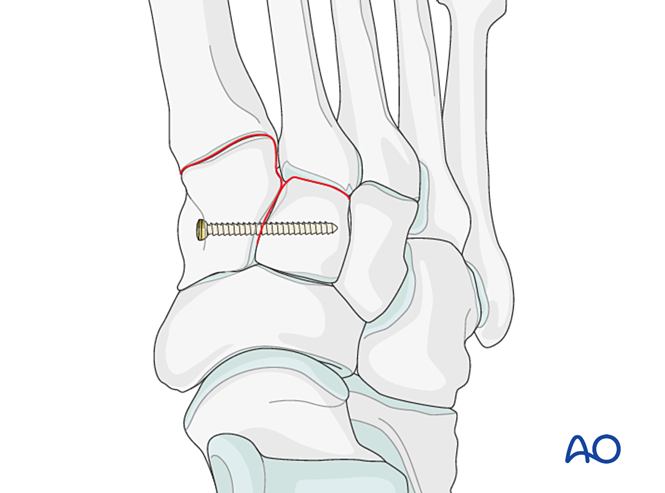
Pasul 1: Instabilitate între cuneiformul medial și cel intermediar
Dacă leziunea implică instabilitate între cuneiformul medial și cel intermediar, opțiunile includ fixare temporară/definitivă sau fuziune:
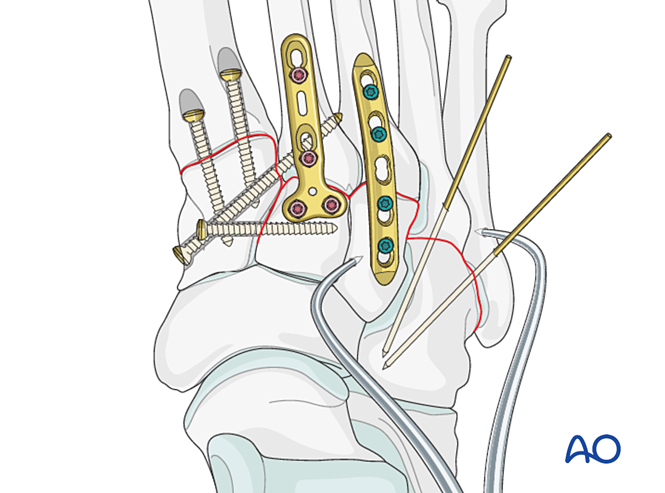
- Plasați un șurub de poziționare de la cuneiformul medial către cel intermediar (vezi ilustrația).
- Fixare elastică dinamică.
- Realizați artrodeza intercuneiformă (șuruburile de compresie nu trebuie să pătrundă în articulația dintre cuneiformul medial și cel intermediar).
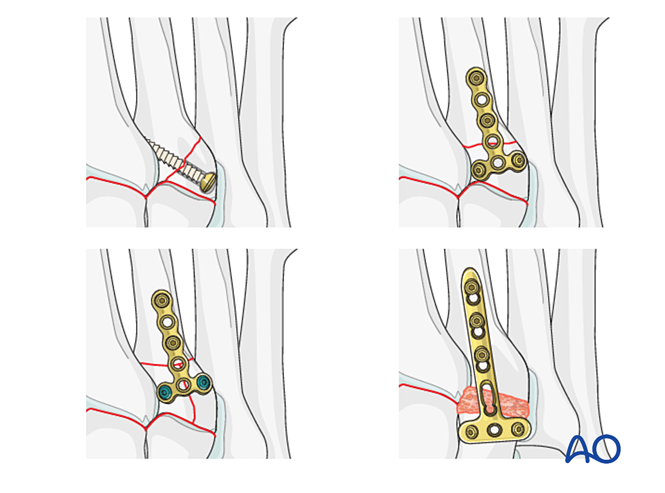
Pasul 2: Instabilitate a celei de-a doua articulații tarsometatarsiene (dacă este prezentă)
Restabiliți relația anatomică dintre metatarsianul al doilea și cuneiformul intermediar. Aceasta servește ca referință pentru reducerea celorlalte articulații tarsometatarsiene; alinierea precisă este esențială.
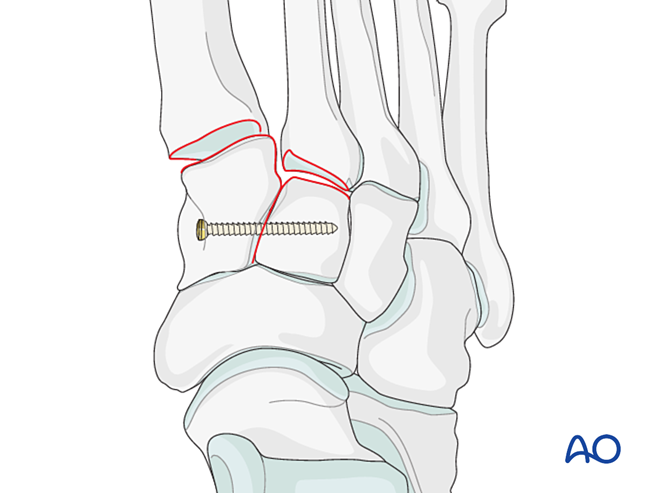
Instabilitate ligamentară
Reducere
- Introduceți un ac K de la distal spre proximal, intramedular, pentru a funcționa ca „joystick” în alinierea axială.
- Verificați alinierea axială pe imaginea AP și alinierea dorsal/plantară pe imaginea laterală sub fluoroscopie.
- Introduceți un ac K peste articulație, în cuneiformul intermediar, pentru a menține alinierea.
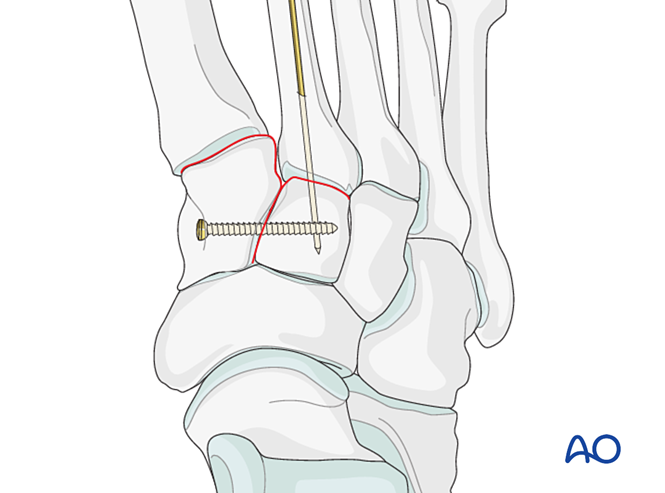
Fixare
- Plasați o șurub de poziționare peste articulație pentru a menține reducerea.
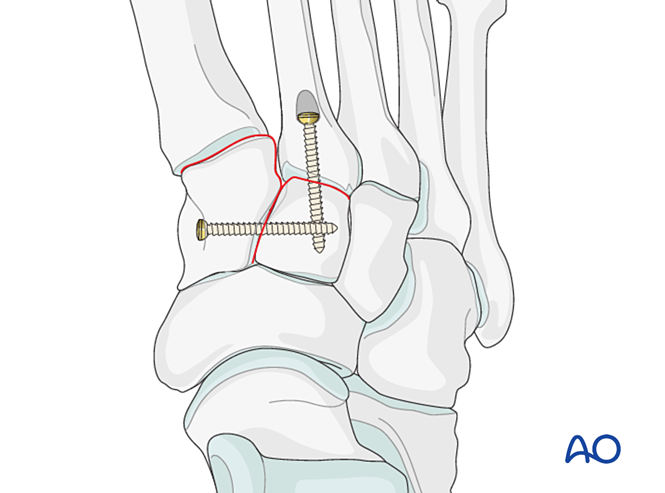
- O mini placă T poate fi utilizată dacă calitatea osului permite acest lucru.
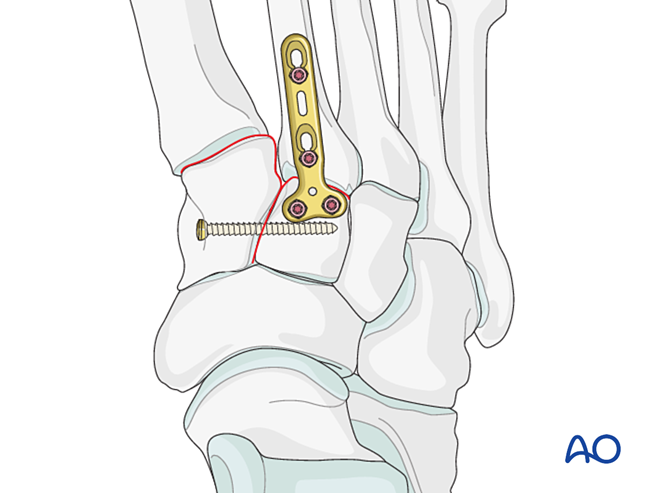
- - Dacă este necesară artrodeza, pregătiți articulația, plasați un șurub lag transarticular și aplicați grefă osoasă.
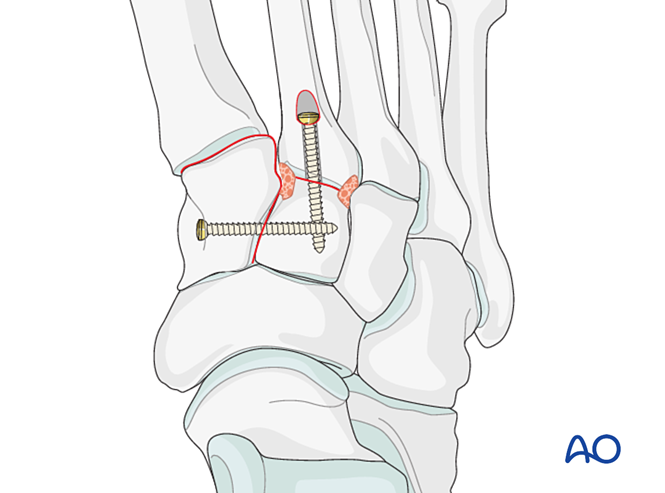
- Atenţie: - Șurubul lag poate interfera cu alte implante (de exemplu, dispozitivul de stabilizare a ligamentului Lisfranc) sau poate fi contraindicat din cauza cominuției bazei metatarsianului al doilea. În astfel de cazuri, se poate utiliza o placă Lisfranc (sau o placă conturată de blocare 2,7 mm).
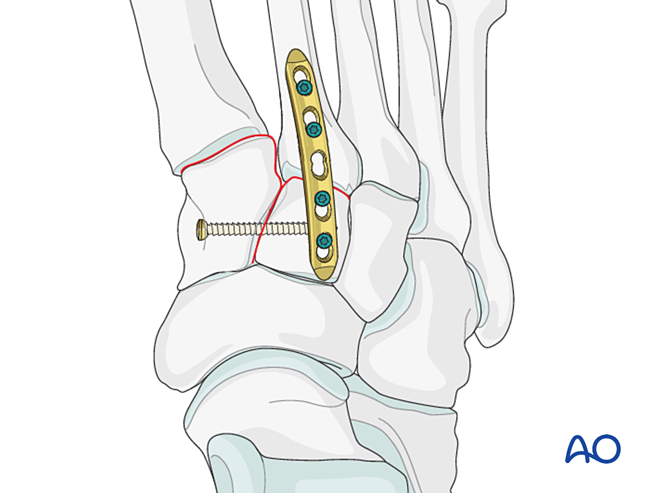
Instabilitate datorată fracturii proximale a metatarsianului al doilea
Alegerea tratamentului în funcție de tipul fracturii:
- Șurub lag (pentru fracturile parțial intraarticulare).
- Placă ± șurub lag (pentru fracturile complet intraarticulare în care suprafața articulară poate fi reconstruită).
- Placă de blocare ± șurub de compresie (pentru fracturi complet intraarticulare cu osteoporoză sau în cazurile în care plasarea șurubului de compresie nu este posibilă).
- Artrodeză primară pentru fracturi stabilizate sau instabilizate din punct de vedere al lungimii (când suprafața articulară nu poate fi reconstruită).
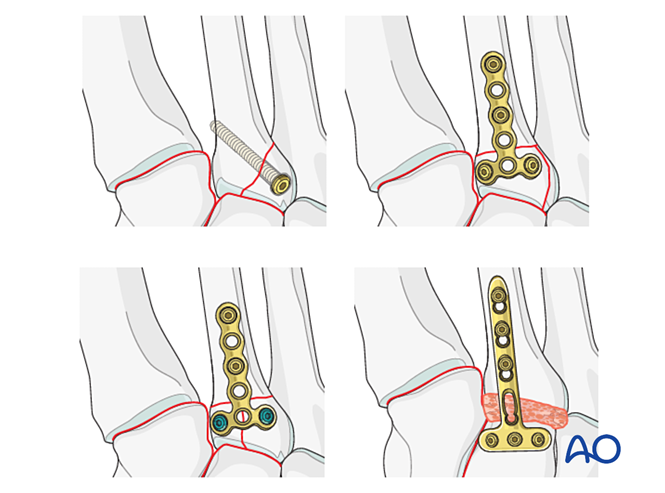
Dacă articulația tarsometatarsiană rămâne instabilă după reducere și fixare, se poate aplica temporar o placă de punte până la consolidarea osoasă. Alternativ, se poate efectua o artrodeză primară folosind un șurub de compresie transarticular.
Pasul 3: Ruptură a ligamentului Lisfranc
Obiectivul: Se realizează reducerea și compresia bazei metatarsianului al doilea pe cuneiformul medial, asigurând stabilitatea.
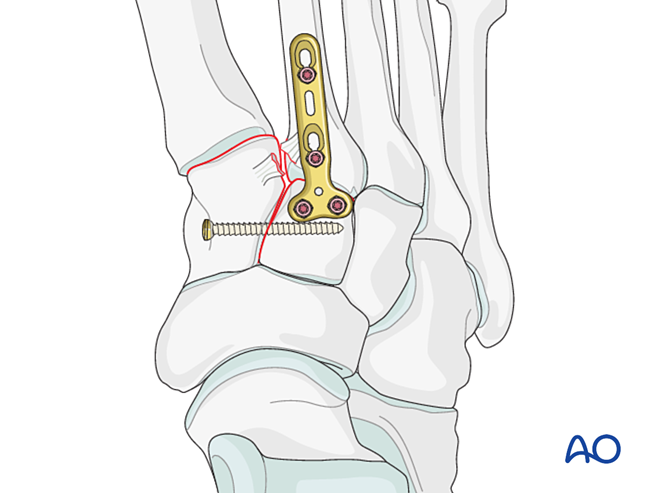
Instabilitate Lisfranc
Reducere
- Se preforțează găurile lateral, la baza metatarsianului al doilea, și medial, pe cuneiformul medial, pentru a facilita plasarea clemei de reducere.
- Se utilizează o cleamă de reducere cu vârf pentru a reduce baza metatarsianului al doilea pe cuneiformul medial, având grijă să nu interferați cu traiectoria planificată a șurubului.
- Cletele de reducere poate fi aplicat percutanat, în lungul direcției ligamentului Lisfranc, pentru a asigura compresia.
- Verificați reducerea atât vizual, cât și cu ajutorul fluoroscopiei.
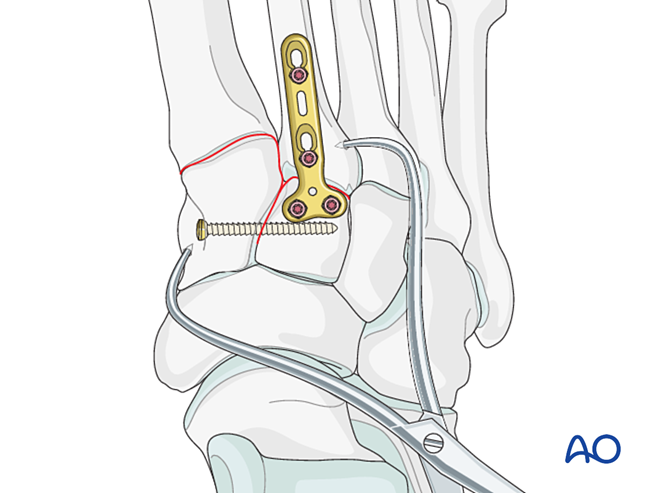
Stabilizare
Opțiunile de fixare includ:
- Șurub de poziționare din baza metatarsianului al doilea către cuneiformul medial (sau invers).
- Fixare elastică dinamică.
Dacă baza metatarsianului al doilea este cominută, se poate utiliza în schimb un șurub de poziționare între metatarsianul întâi și cel de-al doilea.
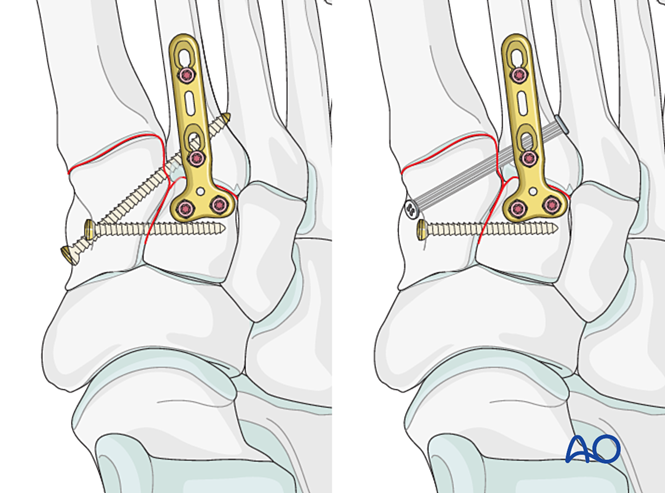
Pasul 4: Instabilitatea articulației tarsometatarsiene întâi (dacă este prezentă)
Instabilitate ligamentară
Reducere
În cazul unei leziuni pur ligamentoase, reduceți articulația folosind un clete de reducere cu vârf.
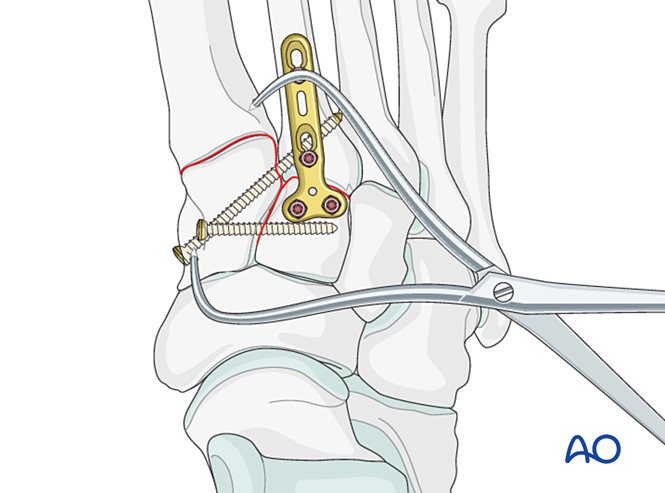
Fixare
Plasați un șurub de poziționare pentru a obține stabilitate; se pot utiliza două șuruburi pentru a îmbunătăți stabilitatea.
Adânciți găurile pentru șuruburi pentru a preveni proeminența capetelor șuruburilor.
Instabilitate datorată unei fracturi proximale a metatarsianului întâi – Tratați ca în cazul fracturilor metatarsiene proximale ale celui de-al doilea metatarsian.
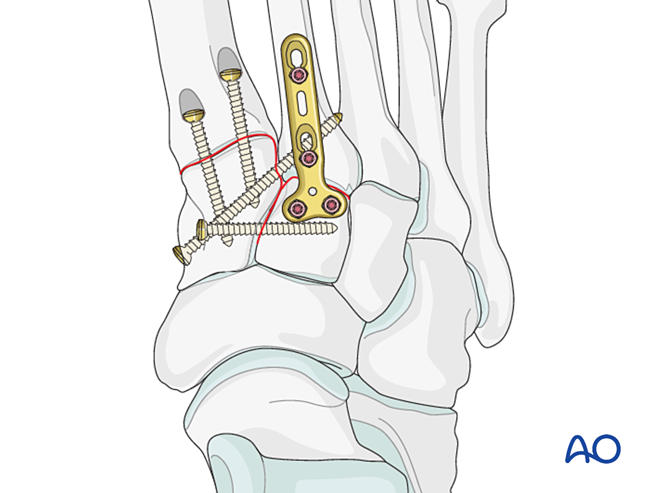
Pasul 5: Instabilitate a articulației tarsometatarsiene a treia (dacă este prezentă)
Instabilitate ligamentară
Reducere
Redați articulația folosind o pensetă de reducere cu vârf.
Fixare / Fuziune
Plasați cel puțin un șurub intramedular distal-proximal pentru a obține fixarea sau fuziunea primară.
Alternativ, poate fi utilizată o placă de punte conturată de 2,7 mm pentru stabilizare temporară până la vindecare. Placa trebuie conturată conform suprafeței osoase și fixată cu șuruburi blocante sau cu șuruburi în modul de neutralizare.
Fracturile metatarsiene proximale ale celui de-al treilea metatarsian sunt tratate conform descrierii anterioare.
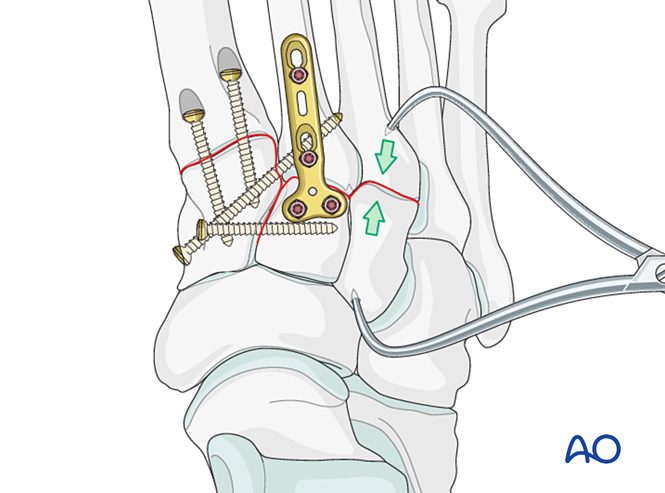
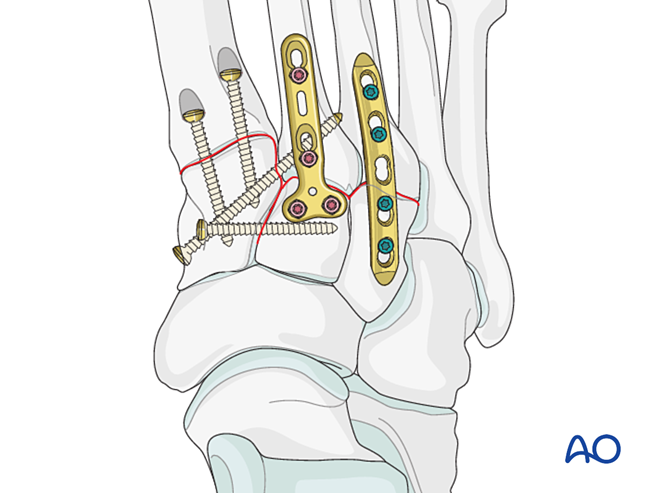
Pasul 6: Instabilitate a articulațiilor tarsometatarsiene a patra și a cincea (dacă este prezentă)
– Fracturile coloanei laterale sunt tratate mai întâi conform principiilor de tratament ale fracturilor metatarsiene, apoi al patrulea și al cincilea metatarsian sunt fixați de cuboid cu fire K.
– Instabilitatea ligamentară sau instabilitatea reziduală după fixarea coloanei mediale este tratată astfel.
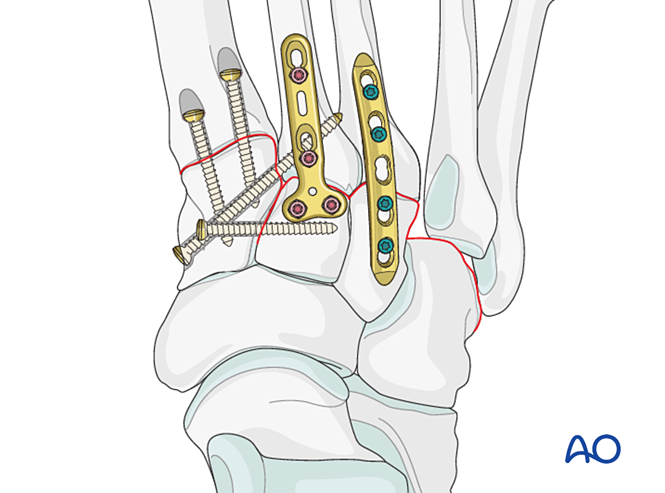
Reducere
Metatarsalele deplasate lateral trebuie reduse anatomic la cuboid folosind o pensetă de reducere.
Verificați reducerea vizual și prin fluoroscopie.
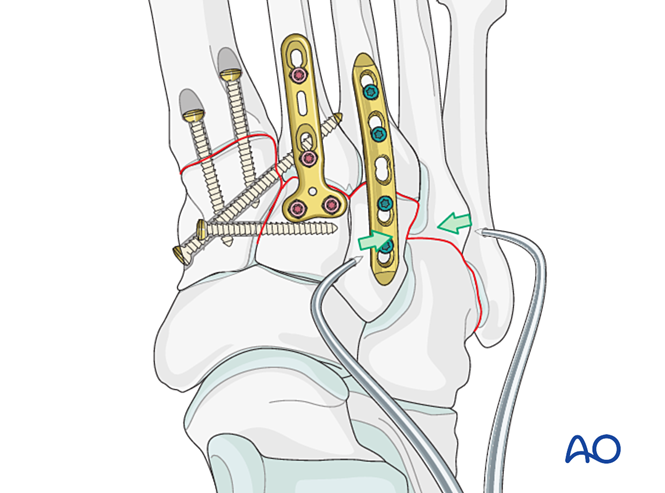
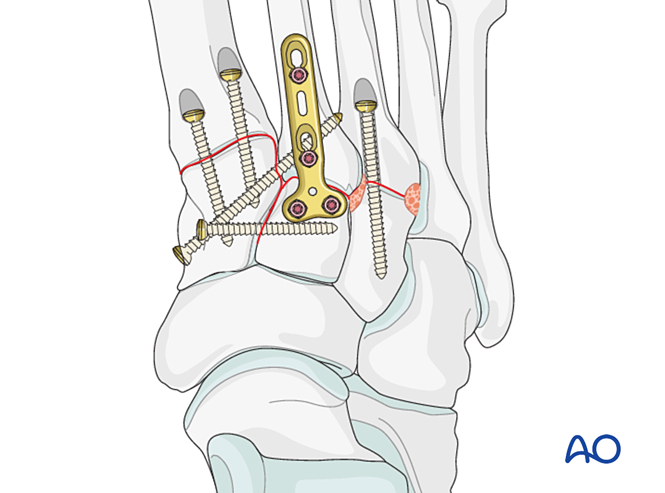
Fixare
Introduceți fire K din bazele metatarsalelor patra și a cincea în cuboid pentru fixare. După vindecare, eliminați firele K.
VI. Îngrijire postoperatorie
Placa
Primul strat trebuie să fie un pansament antimicrobian neaderent. Înfășurați piciorul de la degete până la genunchi cu materiale sterile de protecție, consolidând aspectele medial, lateral și posterior.
Imobilizare
- Primele două săptămâni: Utilizați o atelă gipsată cu trei laturi, lăsând deschisă partea anterioară pentru a permite umflarea. Asigurați-vă că părțile verticale ale gipsului de pe fețele medială și laterală nu se suprapun și evitați presiunea asupra foselor poplitee și a gambelor.
- Pentru leziunile pur ligamentare tratate cu fixare elastică dinamică, poate fi permisă încărcarea precoce în greutate, iar un pantof ortopedic de mers poate fi utilizat.
Controlul medical ulterior
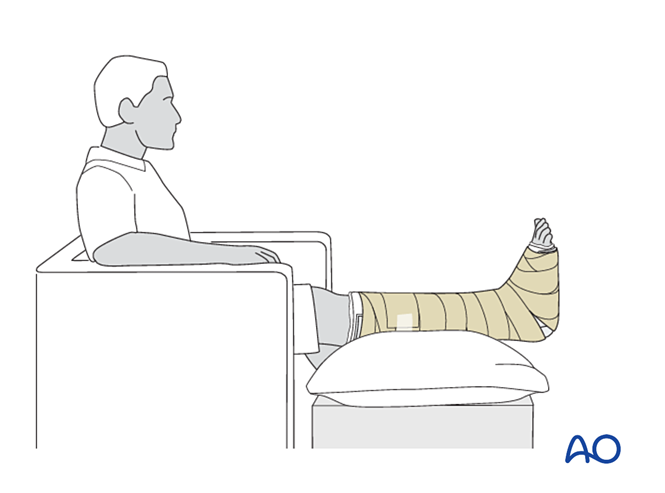
- Instruiți pacientul să-și ridice membrul afectat (când este așezat, piciorul trebuie să fie poziționat la jumătatea distanței dintre talie și inimă). În cazul edemului sever, este necesară ridicarea în decubit dorsal.
- Evitați presiunea directă asupra călcâiului pentru a preveni ulcerul de decubit.
- Pansementul operator este de obicei lăsat în loc până la prima vizită postoperatorie, la 2 săptămâni, pentru schimbarea pansamentului și efectuarea radiografiilor. Dacă se suspectează infecție sau sindrom de compartiment, pansamentul trebuie îndepărtat mai devreme pentru inspecție.
- Non-încărcare strictă până la consolidarea radiografică și îndepărtarea șuruburilor K (6–12 săptămâni) / dispozitivelor de punte (≥12 săptămâni).
- Încurajați mișcarea zilnică a degetelor de la picioare. Evitați terapia fizică formală în stadiile inițiale.
- Dacă apare contractura gastrocnemiană (mai frecventă în leziunile mijlocului piciorului/susului piciorului), poate fi necesară o intervenție chirurgicală de eliberare.











