AO Стандартна операція: Фіксація гвинтами при переломах шийки таранної кістки зі зміщенням
Анатомія
Кровопостачання таламуса значно порушується при переломах з вивихом. Задня великогомілкова артерія дає гілки медіально, передня поперечна артерія стопи — спереду, а малогомілкова артерія — з боку. Ці судини анастомозують через судинну мережу в каналі тарзальних кісток.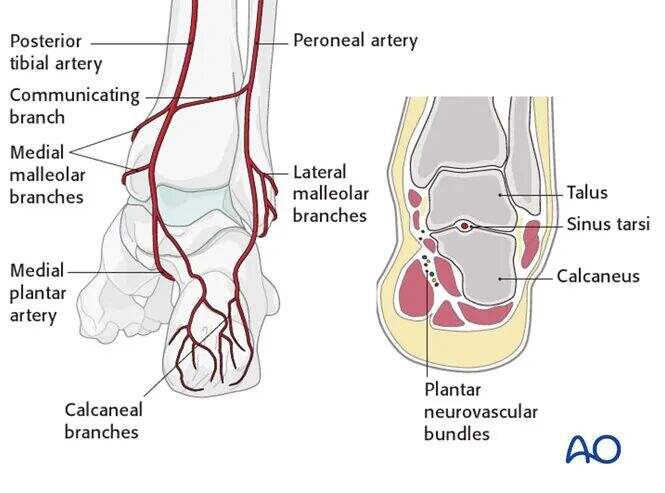
Гілку дельтоподібної зони задньої великогомілкової артерії необхідно зберегти. Це ключовий вхідний пункт кровопостачання медіальної частини таламуса, саме тому остеотомія внутрішнього міжгомілкового горбка може успішно захистити кровопостачання таламуса.
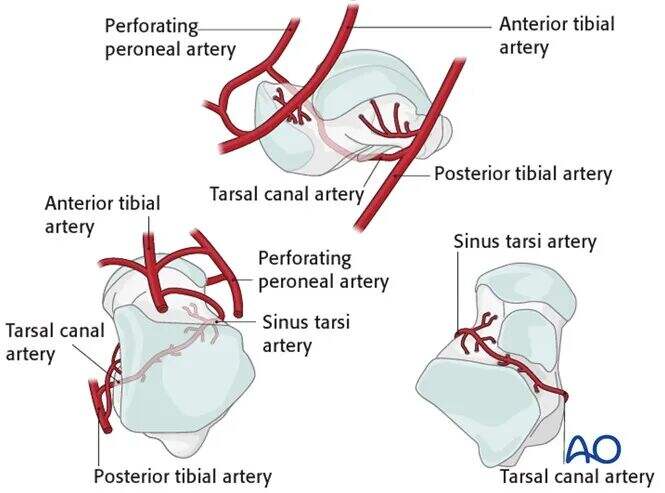
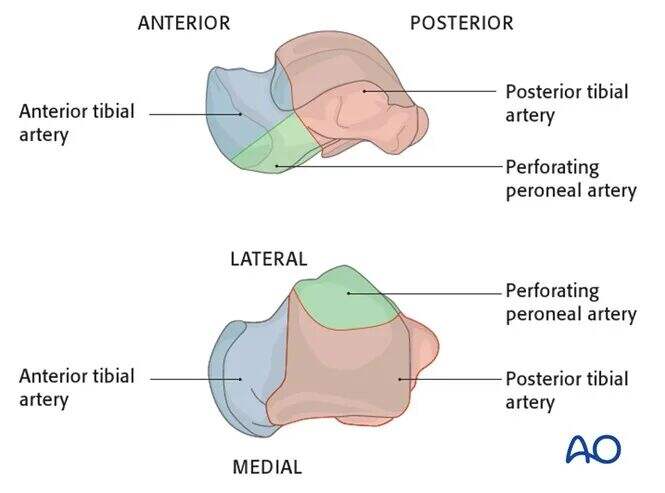
● Гілка дельтоподібної зони має вирішальне значення для кровопостачання медіальної частини шийки таламуса та тіла таламуса.
● Гілки передньої поперечної артерії стопи забезпечують живлення головки таламуса та більшої частини дорзальної ділянки шийки таламуса.
● Артерія тарзального каналу, що бере початок від гілок задньої великогомілкової артерії, забезпечує живлення більшої частини тіла таламуса.
● Внесок малогомілкової артерії з боку мінімальний.
Рішення щодо лікування
Якщо перелом шийки таранної кістки є не зміщеним і всі суглобові поверхні добре вирівняні, консервативне лікування є доцільним варіантом.
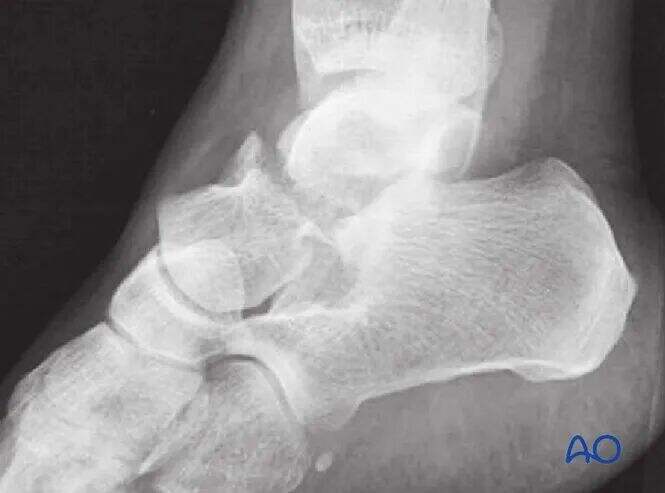
Якщо перелом зі зміщенням, він часто пов'язаний з іншими пошкодженнями заднього ступні, що вимагає додаткового обстеження та розробки інших планів лікування.
Переломи без зміщення можуть потребувати лише огляду за допомогою простих рентгенівських знімків, але така ситуація є нетиповою; більшість переломів шийки таранної кістки мають хоча б незначне зміщення.
Комп'ютерна томографія є надзвичайно цінною у разі сумніву щодо наявності зміщення перелому або коли потрібно декортрування субталараго суглоба. Із зростанням тяжкості пошкодження, більше зміщення зазвичай свідчить про важчі остеохондральні пошкодження субталараго та тибиоталарного суглобів. Такі переломи часто потребують хірургічного декортрування та фіксації.
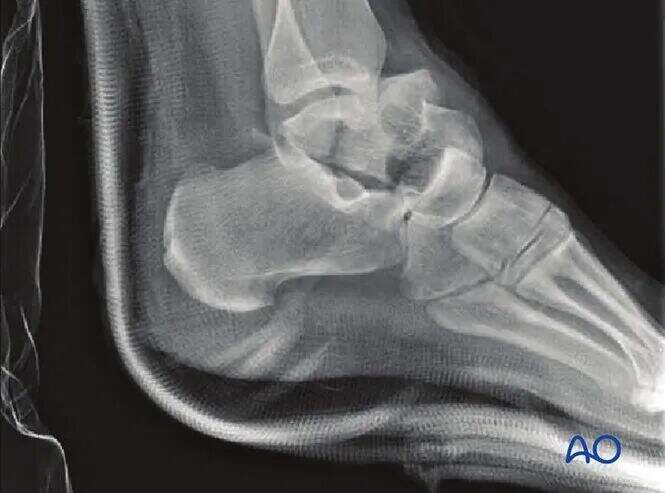
Огляд закритої репозиції
При переломах шийки талару зі зміщенням та поганим станом м'яких тканин слід завжди намагатися виконати закриту репозицію. Це пов'язано з тим, що неправильна деформація може призвести до ураження м'яких тканин і шкіри. Якщо стан м'яких тканин задовільний і суглоб не вивихнутий, хірургічне втручання можна відтермінувати.
Іншою важливою причиною ранньої закритої репозиції переломів шийки талару є критична важливість кровопостачання шийки та тіла талару. Чим довше фрагменти перелому залишаються зміщеними або вивихнутими, тим сильніше порушується і без того складний кровотік.
Проте складність закритої репозиції значно зростає зі збільшенням тяжкості перелому шийки талару. Успішність закритої репозиції при переломах типу Гокінса II становить лише 30%-60%. Крім того, закрита репозиція не повинна обов’язково забезпечувати анатомічну репозицію; її мета — захист м'яких тканин у період до остаточного лікування.
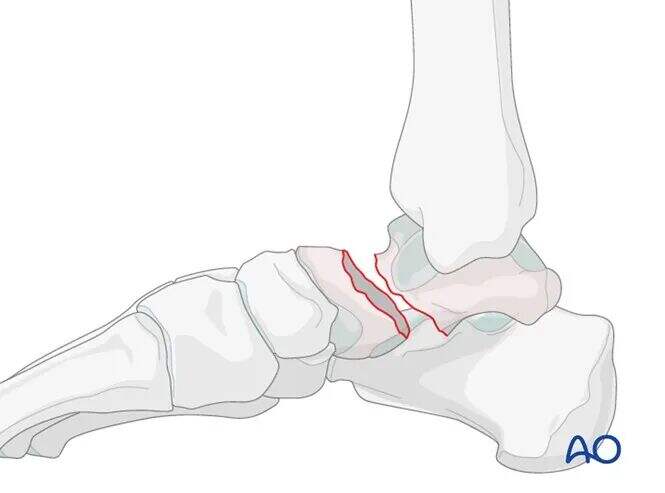
Техніка закритої репозиції
Уражений бік можна визначити шляхом спостереження набряку та деформації стопи. Порівняння зі звичайною контралатеральною стопою пацієнта допомагає зрозуміти його індивідну анатомію.
Тіло талару зазвичай залишається відносно фіксованим до великогомілкової кістки, тоді як головка талару та п'яткова кістка сублюксують медіально або латерально.
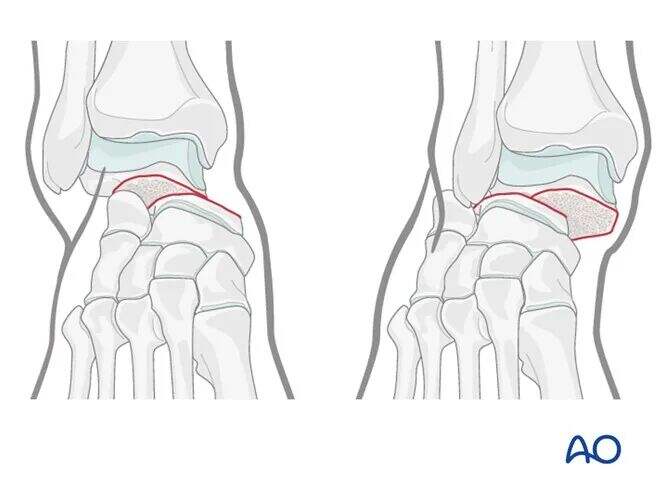
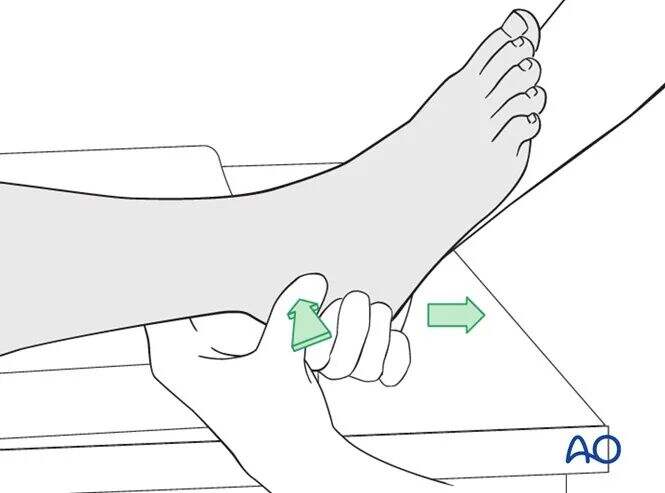
Тяга
Продольне витягання, поєднане з протидією деформуючої сили, може допомогти маневру редукції.
Якщо редукція успішна, нормальна анатомія відновлюється. Деформуюча сила може бути медіальною або латеральною, залежно від напрямку зміщення перелому.
Зазвичай, після успішної редукції перелому шийки талару за Хокінса типу II, нормальна анатомія стопи відновлюється. Подальша оцінка вимагає імобілізації гіпсом та рентгенологічної оцінки.
Кілька спроб закритої редукції не рекомендуються, щоб уникнути додаткової травми м'яких тканин.
Огляд відкритої редукції
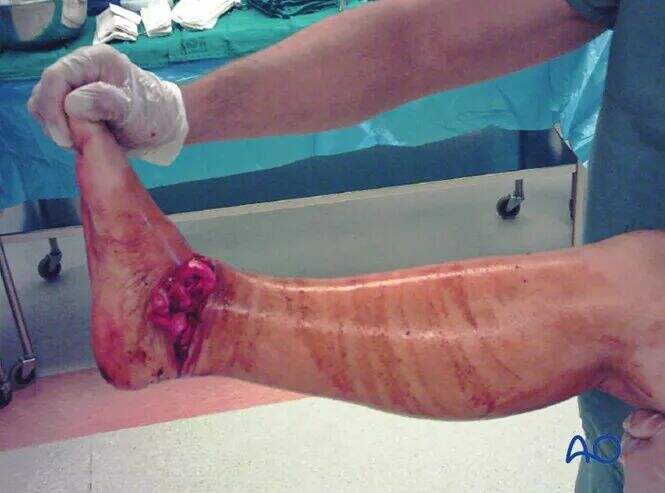
Переломи шийки таранної кістки за типом III за Гокінсом, як правило, не піддаються закритому вправленню, але спробу все ж слід зробити (рівень успішності <25%). Принципи лікування переломів за типом IV за Гокінсом подібні до типу III.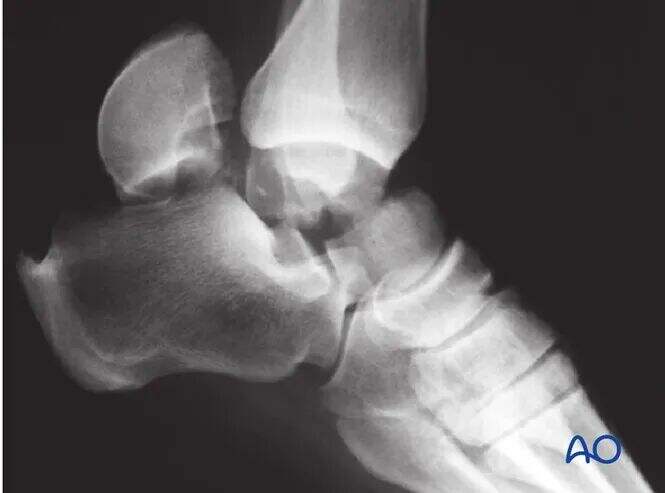
Переломи за типом II за Гокінсом рідше бувають відкритими, проте 50% переломів за типом III за Гокінсом є відкритими пошкодженнями.
Експозиція
Для всіх переломів шийки таранної кістки, що потребують хірургічного втручання, оптимальним є поєднання передньомедіального та передньолатерального доступів. Ці два розрізи забезпечують адекватну візуалізацію для вправлення та фіксації.
Допоміжні інструменти під час відкритого вправлення включають направляючі дроти, зовнішні фіксатори, малі дистрактори або ламінарні розширювачі; налобний ліхтар покращує візуалізацію, а С-подібна арка (рентгеноскоп) допомагає у вправленні цього складного перелому.
Якщо вправлення не вдається досягти стандартним поєднаним передньомедіальним та передньолатеральним доступом, найпоширенішим рішенням є остеотомія медіальної виростки. Також можливий модифікований косий латеральний розріз.
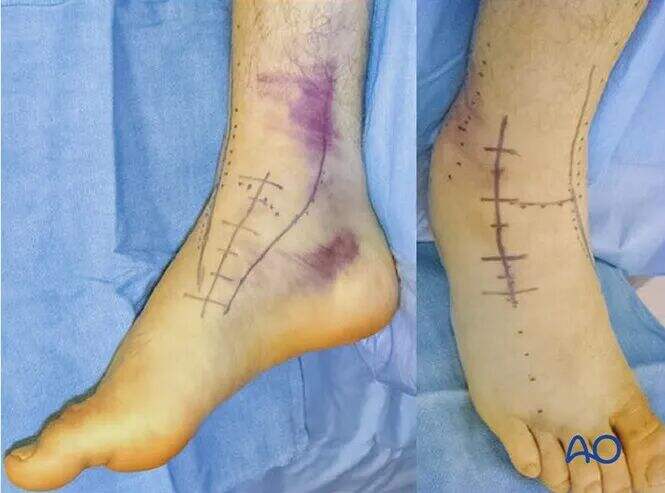
Медіальна малеолярна остеотомія вимагає подовження передньо-медіальної розрізу, щоб забезпечити доступ для остеотомії. Необхідно дбати про збереження цілісності дельтовидної зв'язки разом із фрагментом, що підлягає остеотомії, аби захистити кровопостачання тіла таранної кістки.
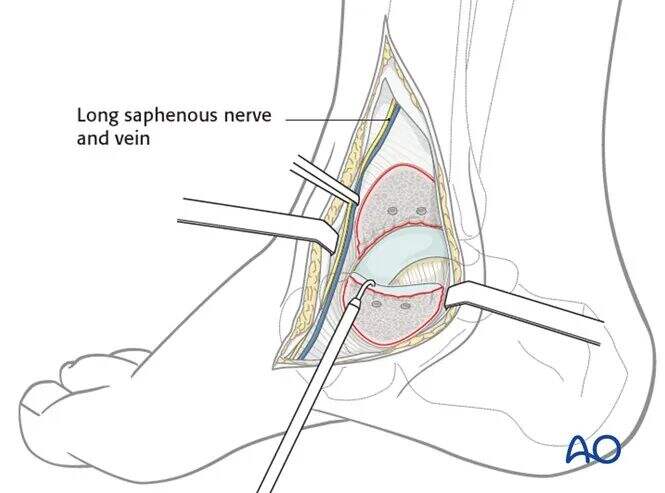
Маневри відкритої редукції
Під час операції необхідно зберегти всі м'які тканини, що прикріплюються до тіла таранної кістки (джерела кровопостачання). Зазвичай необхідний дворозрізний підхід.
Якщо комбінований підхід ще не дозволяє досягнути редукції, дійте наступним чином: спочатку використовуйте періостальні елеватори та направляючі дроти, потім застосовуйте зовнішній фіксатор і дистрактор, і нарешті виконайте медіальну малеолярну остеотомію (найбільш інвазивний, але найбільш остатній метод). Кожен крок має виконуватись під контролем С-арки.
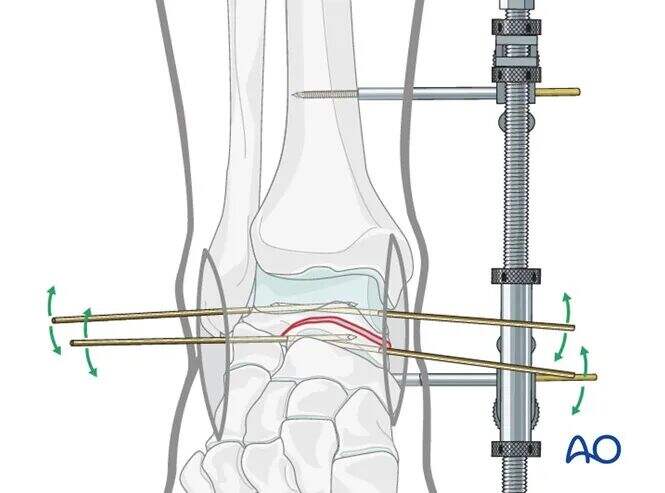
Ілюстрація показує пацієнта під загальною анестезією з повною м’язовою релаксацією. Медіальний розсувач використовується для досягнення редукції перелому шийки талару через тягу, корекцію ротаційної деформації та відновлення таларного тіла у його анатомічному положенні.
Друге зображення показує ефект редукції шийки талару при розведенні тибиоталарного суглобу.
Зафіксація
Проміжна фіксація
Латеральний бік: Дротики Кіршнера (K-дротики) допомагають досягти проміжної фіксації. Їх розміщення є ключовим для остаточної фіксації гвинтами при використанні канульованих гвинтів.
Латеральна частина шийки талару зазвичай не є комінованим; редукцію можна досягти шляхом втиснення уламків. Фіксація гвинтами у режимі компресії є більш доцільною з боку.
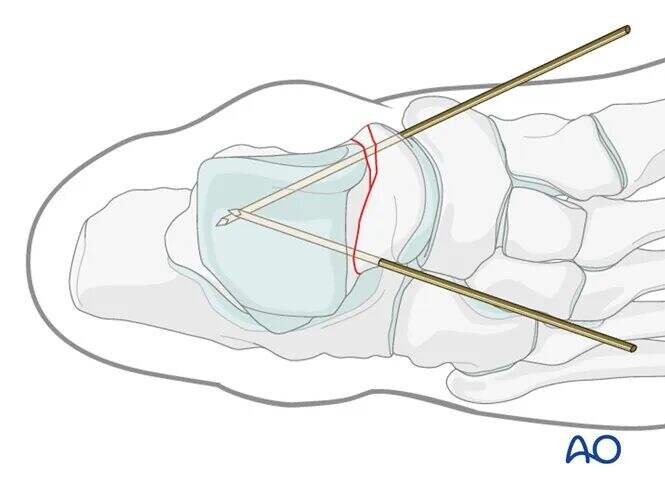
Медіальний бік:
Медіальна частина шийки таранної кістки часто має певний ступінь комінуції. Редукцію слід виконувати під контролем С-арки. Для фіксації слід використовувати повністю нарізаний кортикальний гвинт для позиційного закріплення. Якщо використовується гвинт-штифт, його затягування може призвести до медіального зміщення та укорочення шийки таранної кістки.
Медіальні спиці Кіршнера найкраще встановлювати через медіальну частину суглобового хряща головки таранної кістки, щоб забезпечити подальше заглиблення гвинта.
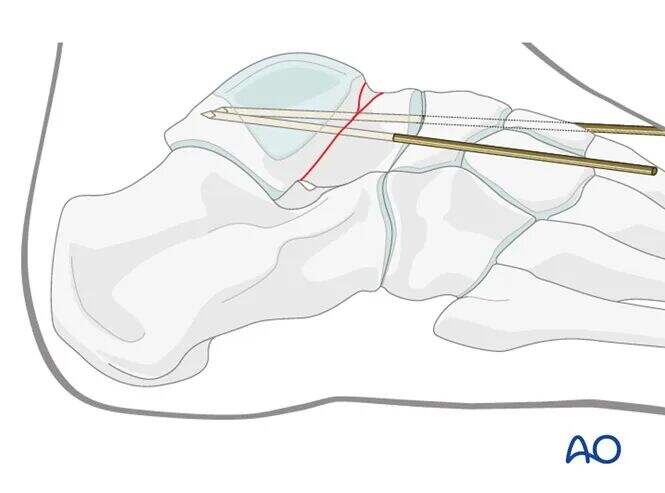
Шурупne викріплення
Як тільки розташування спиць Кіршнера вважається задовільним і точність редукції підтверджена за допомогою С-арки, канюльовані гвинти можуть бути вставлені поверх провідних дротів.
Через постійну комінуцію медіально, ефекту штифтування слід уникати. Гвинти тут потребують фіксації без стиснення (позиційні гвинти). Головку гвинта зазвичай заглиблюють на медіальному краї поверхні таранно-човноподібного суглоба.
Латерально немає втрати кісткової тканини, а перелом стабільний завдяки міжзапальному зчленуванню, що дозволяє йому витримувати стискальні навантаження. Оптимальним методом фіксації є канюльований штифт-стяжка. Штифт повинен проходити через кістку латерального відростка таранної кістки, а не через суглобовий хрящ.
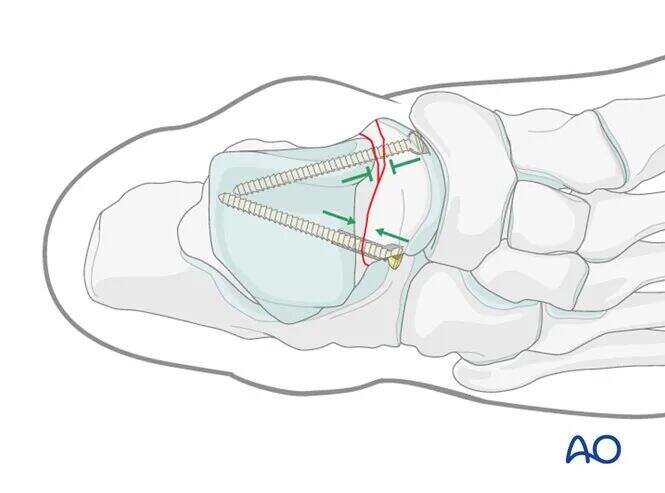
Ці штифти не обов’язково розміщувати паралельно, оскільки їх механізми різні: латеральний штифт забезпечує компресію, тоді як медіальний слугує лише для позиційної фіксації.
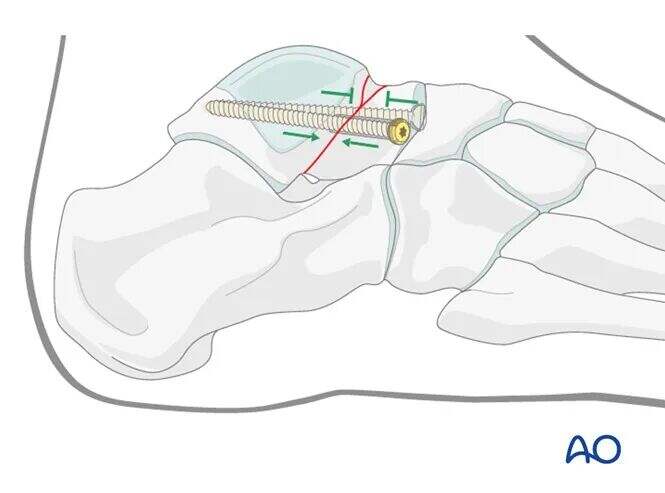
Завершення фіксації
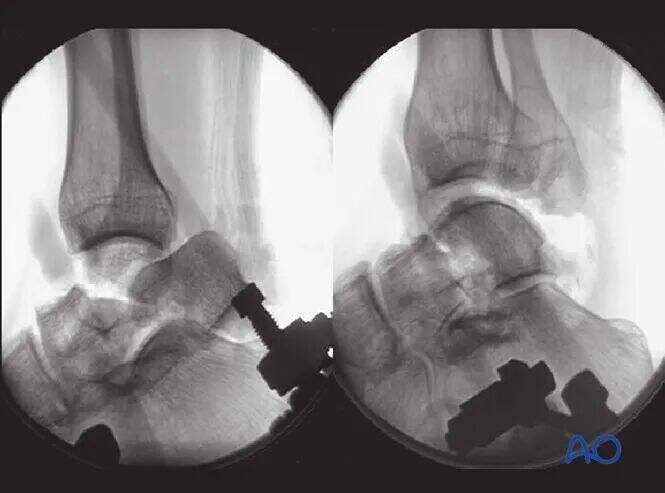
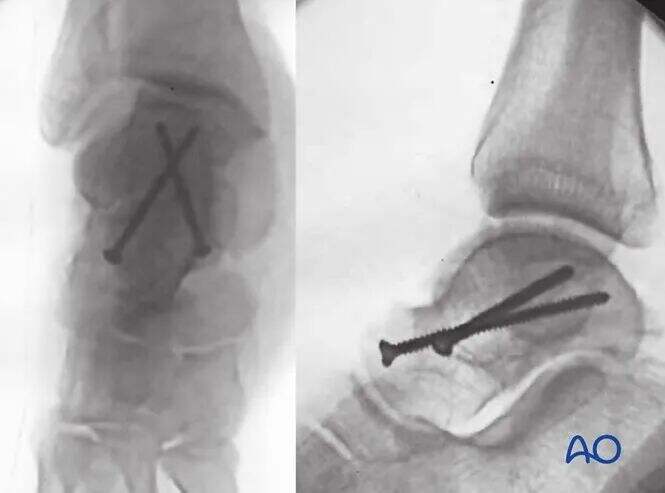
Інтраопераційна перевірка за допомогою С-дуги гарантує точне вправлення всіх поверхонь суглобів таранної кістки. Знімки Канале щиколотки та стопи підтверджують задовільне вправлення та фіксацію перелому шийки таранної кістки.
На ілюстрації показано стабільну фіксацію перелому типу Хокінса II типу. Зверніть увагу на непаралельне розташування штифтів: компресійний штифт з боку латеральної поверхні та позиційний — з медіальної.
Досвідчені хірурги іноді застосовують техніку фіксації штифтом із задньо-переднім напрямком.
Післяопераційне ведення
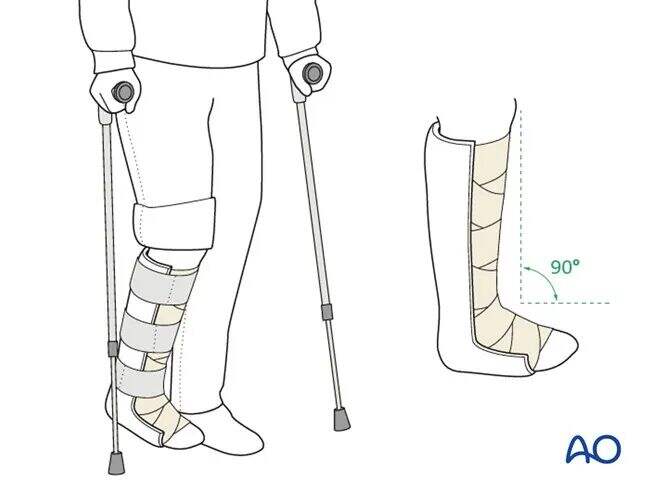
● У післяопераційний період стопу слід іммобілізувати задньою шиною в нейтральному положенні. Рекомендуються ранні вправи для мобілізації суглобів гомілковостопного і підгомілкового суглобів.
● Навантаження на ногу заборонено протягом 6 тижнів після операції. Контрольні рентгенівські знімки роблять через 2 та 6 тижнів.
● Вправи для мобілізації суглобів слід починати якомога раніше, залежно від переносимості пацієнтом, з метою відновлення доброго обсягу рухів.
● Рентгенівські знімки через 6 тижнів підтверджують загоєння перелому. Після досягнення кісткового зростання можна починати поступове навчання навантаженню.
● Пацієнти з переломами шийки таранної кістки не повинні починати навантаження, доки є біль у місці перелому.