AO Standart Teknik: Medial Malleolus Kırıklarında Destek Plakası Fiksasyonu
1. Prensip
Vidanın dişleri tibianın ana gövdesine geçtiğinde, vida başı medial kırık parçasını tibiaya doğru sıkıştırır.
Vidanın pürüzsüz gövdesi kemik içinde tutunma sağlamaz.
Vida gövdesinin uzunluğu, dişlerin kırık çizgisini tamamen geçecek şekilde seçilmelidir.
Destek plakası, dikey kayma kuvvetlerini nötralize eder.
2. Hastanın Hazırlanması ve Cerrahi Yaklaşım
Hasta aşağıdaki pozisyonlarda yerleştirilebilir:
* Sırtüstü pozisyon
* Yatar pozisyonda "Dört Rakamı" pozisyonu
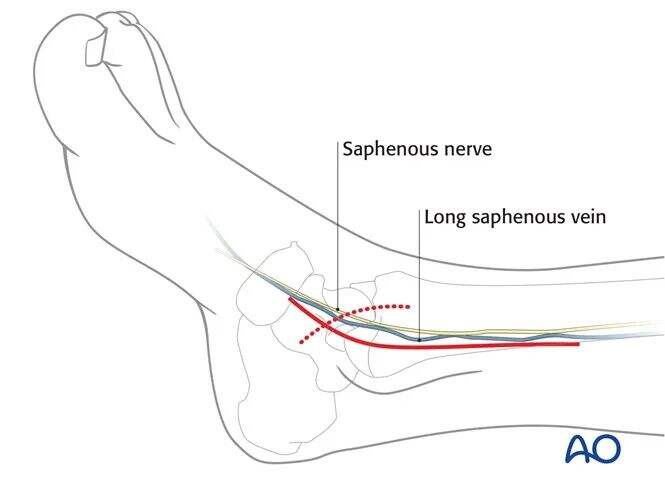
Bu işlem için rutin olarak medial yaklaşım kullanılır.
3. Redüksiyon
Kırık Alanının Debridmanı
Eklem görsellenmeli ve muayene edilmelidir. Medial maleolus veya talus kaynaklı herhangi bir kemik ya da kıkırdak parçası ile kırık kenarlarında yer alan herhangi bir impakte artiküler yüzey parçası çıkarılmalıdır.
Artiküler yüzey impaksiyonu varsa, medial maleolar fragmanın redüksiyonundan önce dikkatlice kaldırılıp redükte edilmelidir.
Anatomik Redüksiyon
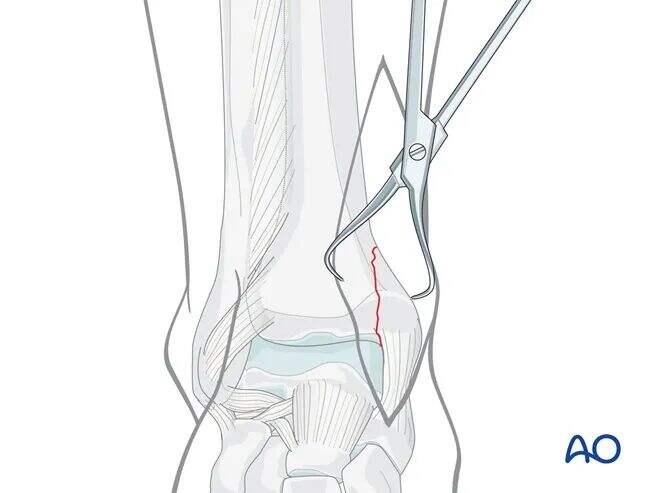
Uçlu redüksiyon pensleri kullanarak kırığın anatomik redüksiyonunu gerçekleştirin; yumuşak dokuları korumaya özen gösterin.
Kırık morfolojisine ve fragman boyutuna bağlı olarak, ayrı küçük lateral bir insizyon üzerinden uygulanan büyük bir redüksiyon pensi gerekebilir.
Aşırı periostal soyulmadan kaçınılmalıdır.
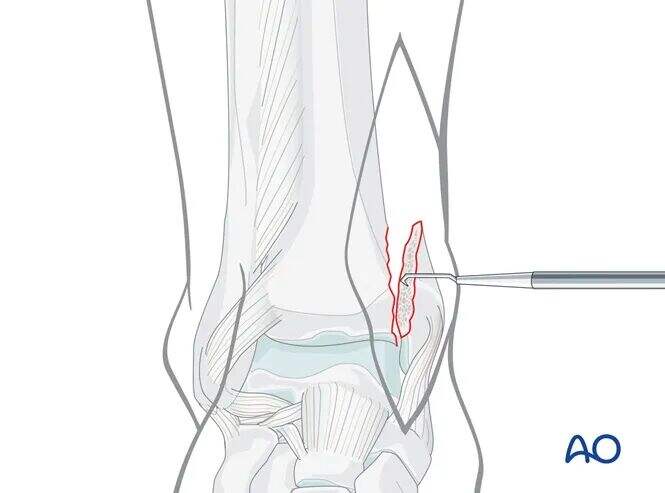
Medial malleolus üzerinde etkilenmiş, açılı bir kırık parçası varsa, medial malleolus medial yönde çekilerek ("kitabı açmak") dikey kırık çizgisi hafifçe açılabilir.
Etkilenmiş "açılı" parça, gerekirse lavaj sonrası görünür hâle gelebilen eklem kıkırdağı ile sıklıkla tanımlanabilir.
Etkilenmiş parçayı küçük bir elevator kullanarak dikkatlice anatomik konumuna geri kaldırın.
Daha sonra medial malleolus'u "kitabı kapatmak" şeklinde redükte edin.
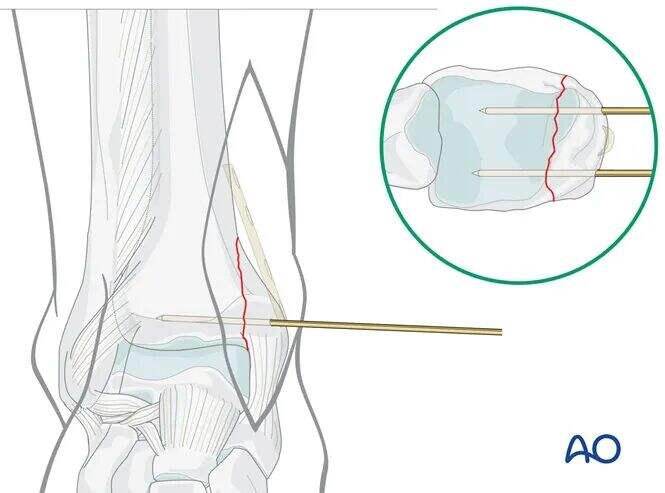
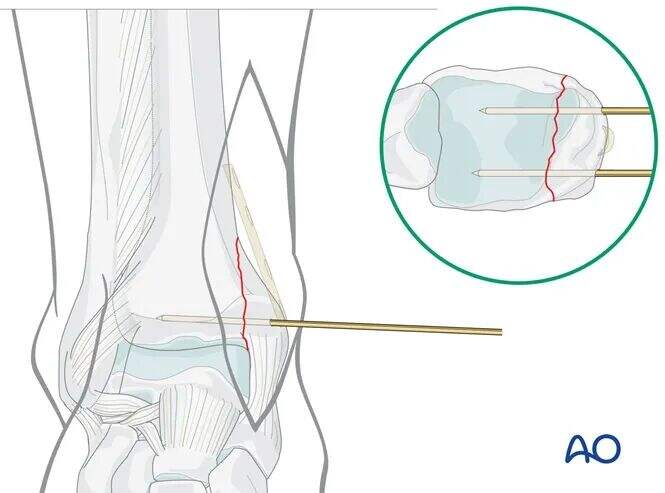
Geçici Fiksasyon
Tibiotalar ekleminin üst seviyesinden yaklaşık 1 cm proksimalde, kırık çizgisine dik olarak iki adet 1,6 mm K-teli yerleştirin.
Preoperatif planlamaya göre, K-telleri planlanan plak pozisyonunu engellememek amacıyla anterior ve posterior olarak yerleştirilmelidir.
Redüksiyonu görüntü intensifikasyonu (C-arm) ile doğrulayın.
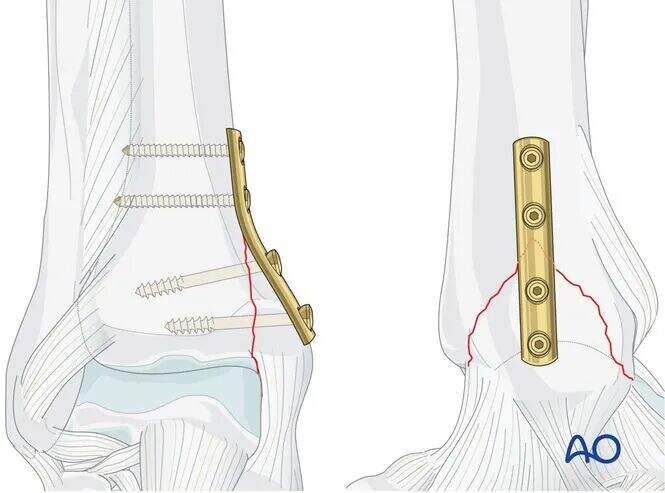
4. Fiksasyon
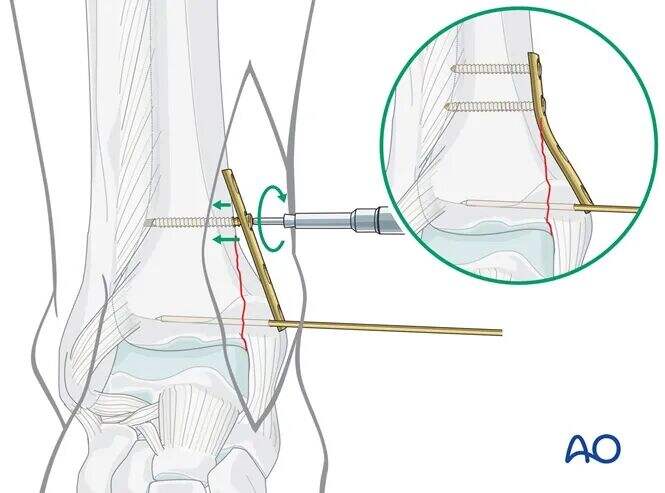
Plak Yerleştirme
Dört delikli, üçte bir tübüler plakayı konturleyin ve iki vida deliğinin kırık hattının proksimalinde, iki diğerinin ise distalinde kalacak şekilde elle yerleştirin.
İlk proksimal vidayı kırık hattına yakın yerleştirmeyi planlayın.
Bu vida, tibiyada yer almalı ve kırık tepesinden yaklaşık 3 mm proksimal konumda olmalıdır.
Proksimal Vida Yerleştirme
Korumalı kılıflı 2,5 mm matkap ucu kullanarak her iki korteksi de delin; ancak karşı tarafta fazla derinlemesine penetrasyon yapılmamasına dikkat edin.
Derinlik ölçümü sonrası, her iki korteksi 3,5 mm tap ile dişleyin.
Konturlenmemiş plakayı hafifçe yerleştirin ve ilk 3,5 mm kortikal vidayı takın.
Bu vida sıkılırken plaka, distal fragmanı destekleyen bir dayanak görevi görecek.
İkinci 3,5 mm proksimal kortikal vidayı aynı teknikle takın.
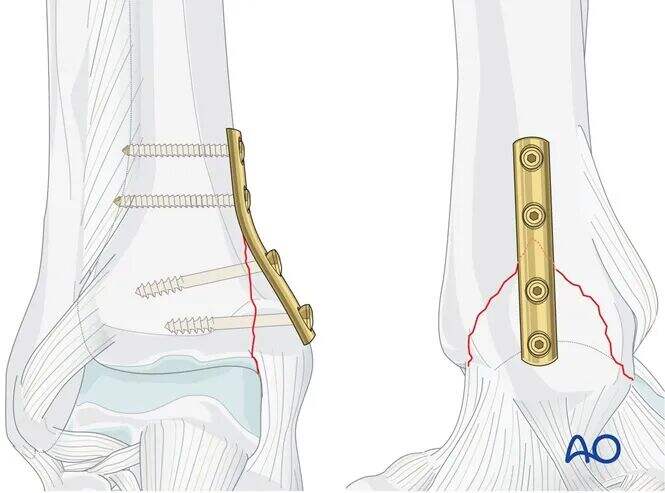
Distal Lag Vida Yerleştirme
Bir matkap kılıfı kullanarak, kırık hattına mümkün olduğunca dik olacak şekilde, uzak (lateral) korteksi delmeden 2,5 mm'lik bir delik açın.
Ayak bileği eklemine kesinlikle girilmediğinden emin olun.
Derinlik ölçümü sonrası, yalnızca medial korteksi 4,0 mm’lik süngerimsi kemik tapı ile işleyin.
4,0 mm’lik süngerimsi kemik vida takın. Bu vidanın dişlerinin kırık hattını tamamen geçmesi hayati derecede önemlidir.
İkinci distal lag vidayı aynı teknikle takın.
5. İntra- ve Trans-sindesmotik Ayak Bileği Kırıkları için Postoperatif Yönetim
Şişmeyi ve ağrıyı en aza indirmek amacıyla, iyi yastıklanmış bir kompresyon sargısı ile posterior splint ya da plak uygulayın ve ekstremitenin yüksekliğini yaklaşık 24 saat boyunca sağlayın.
Anatomik olarak redükte edilmiş ve stabil sabitlenmiş ayak bileği kırıklarında, erken aktif mobilizasyon ve hafif kısmi ağırlık taşıma ilk postoperatif günde başlayabilir.
Osteoporotik hastalarda ağırlık taşıma geciktirilmelidir.
Tam bir birleşme doğrulanana kadar radyografik takip görüntüleri 1 hafta sonra ve ardından aylık aralıklarla alınmalıdır.
Ağrınızın tolere edilebilir düzeyde olduğu ölçüde ağırlık taşıma miktarını kademeli olarak artırın.











