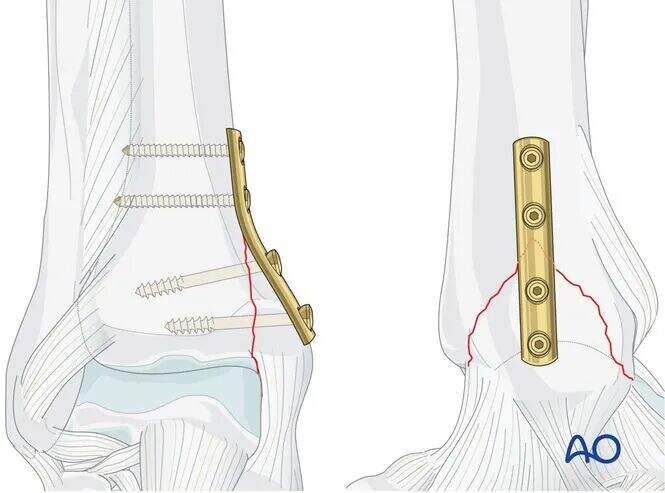
AO ստանդարտ մեթոդ՝ մեդիալ մալեոլի վնասվածքների համար բազուկային պլաստինի ֆիքսացիա
1. Սկզբունքը
Քանի որ վինտի մետաղային մասը մտնում է ստորին ուղիղ ոսկորի հիմնական մարմինը, վինտի գլուխը սեղմում է մեդիալ վնասված հատվածը դեպի ստորին ուղիղ ոսկոր։
Վինտի հարթ մարմինը չի ամրանում ոսկրի մեջ։
Վինտի մարմնի երկարությունը պետք է ընտրվի այնպես, որ մետաղային մասը ամբողջովին անցնի վնասվածքի գծով։
Բազուկային պլաստինը գործում է որպես ուղղահայաց շերտավորման ուժերի չեզոքացման միջոց։
2. Հիվանդի պատրաստում և վիրահատական մոտեցում
Հիվանդը կարող է դիրքավորվել հետևյալ կերպ.
* Ուղղաձիգ դիրք
* Պառկած դիրք «Չորս» ձևով
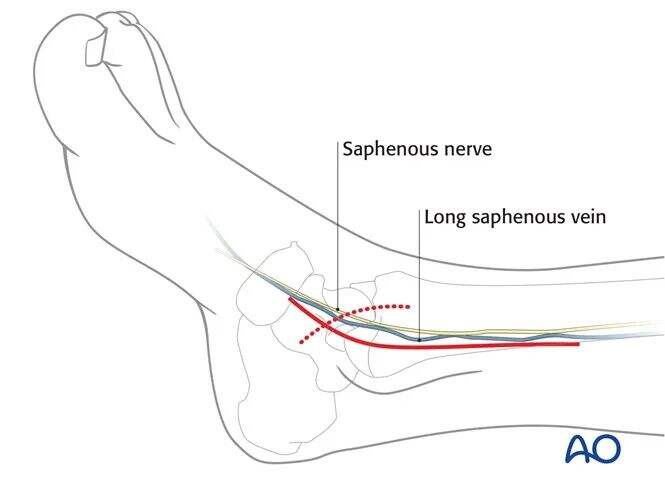
Այս միջամտության համար սովորաբար օգտագործվում է մեդիալ մոտեցում:
3. Ռեդուկցիա
Կոտրվածքի վայրի դեբրիդմենտ
Հոդը պետք է տեսանելի լինի և զննվի: Հեռացնել մեդիալ մալեոլից կամ տալուսից ստացված որևէ ոսկորի կամ մածուցիկ աղեղնային մասեր, ինչպես նաև կոտրվածքի եզրերում հատված հոդային մակերեսի մասեր:
Եթե հոդային մակերեսը ճեղքված է, այն պետք է խիստ զգույշ բարձրացվի և ռեդուկցվի՝ մեդիալ մալեոլի մասերի ռեդուկցիայից առաջ:
Անատոմիական ռեդուկցիա
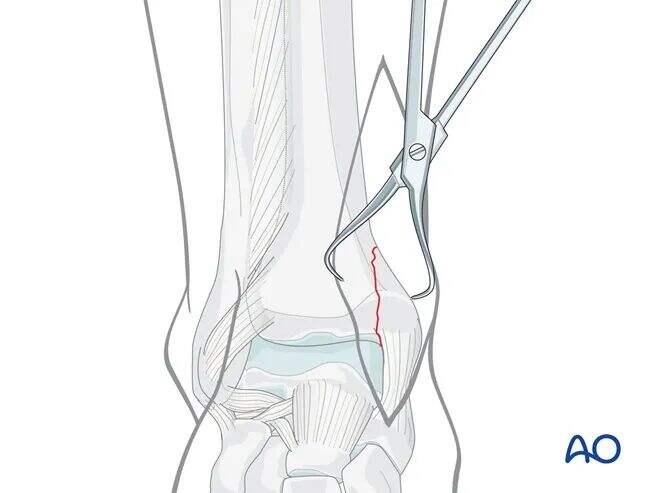
Կատարել կոտրվածքի անատոմիական ռեդուկցիա սրածայր ռեդուկցիոն ֆորսեպսներով՝ հաշվի առնելով մեղմ հյուսվածքների պաշտպանությունը:
Կոտրվածքի մորֆոլոգիայի և մասերի չափսի կախվածությամբ կարող է անհրաժեշտ լինել մեծ ռեդուկցիոն ֆորսեպսի կիրառումը՝ առանձին փոքր լատերալ կտրվածքի միջոցով:
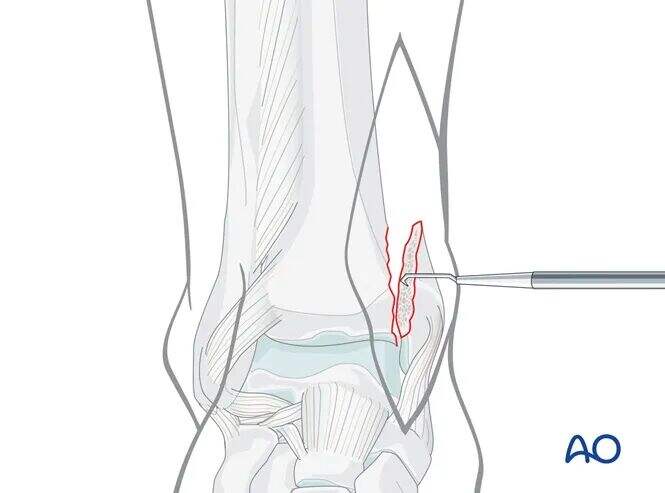
Խուսափել պերիոստի չափից շատ շերտազատումից:
Եթե մեդիալ մալեոլուսի վրա կա ազդված, անկյունագիծ բեկված հատված, ապա մեդիալ մալեոլուսը կարելի է մեդիալ ձգել («բացել գիրքը»), որպեսզի հավասարաչափ բացվի ուղղահայաց բեկվածքի գիծը:
Ազդված «անկյունագիծ» հատվածը հաճախ կարելի է ճանաչել դրա հոդային մածուցիկ մասով, որը անհրաժեշտության դեպքում մաքրման հետևանքով կարող է դառնալ տեսանելի:
Խնամակալորեն բարձրացրեք ազդված հատվածը նրա անատոմիական դիրքը վերականգնելու համար՝ օգտագործելով փոքր բարձրացնող գործիք:
Դրանից հետո վերականգնեք մեդիալ մալեոլուսի դիրքը՝ «փակելով գիրքը»:
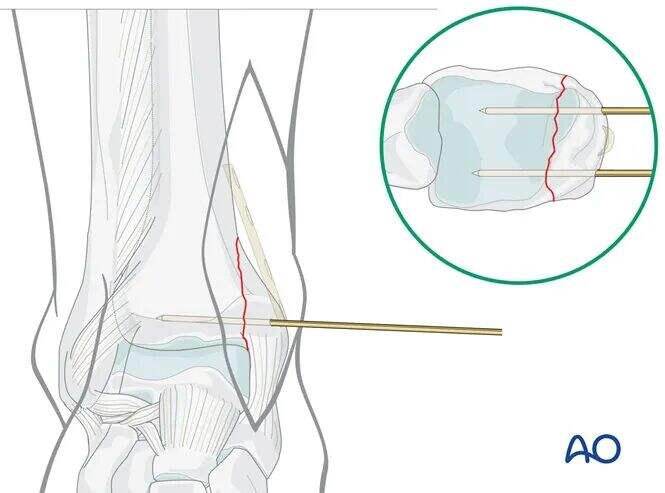
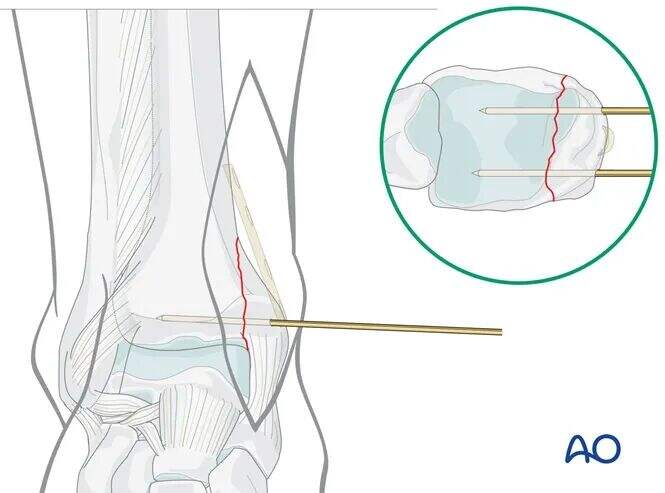
Ժամանակավոր ֆիքսացիա
Տեղադրեք երկու 1.6 մմ K-մատակարարներ բեկվածքի գծին ուղղահայաց, տիբիոտալար հոդի մակարդակից մոտավորապես 1 սմ պրոքսիմալ:
Նախաօպերացիոն պլանավորման համաձայն՝ K-մատակարարները պետք է տեղադրվեն առաջային և հետին կողմերում՝ խուսափելու համար պլանավորված պլաստինի տեղադրման վայրը փակելուց:
Հաստատեք վերականգնումը պատկերավորման ուժեղացման (C-թեք) միջոցով:
4. Ֆիքսացիա
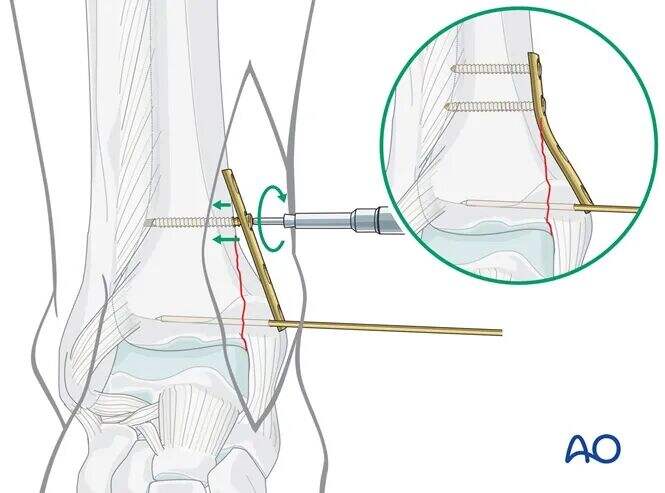
Պլաստինի տեղադրում
Կատարեք չորս անցք ունեցող մեկ երրորդ խողովակաձև պլաստինի կոնտուրավորում և ձեռքով տեղադրեք այն այնպես, որ երկու վրանահատված անցքերը գտնվեն վնասվածքի գծից վերև, իսկ երկուսը՝ վնասվածքի գծից ներքև:
Նախատեսեք առաջին վերևի վրանահատված վրանի տեղադրումը վնասվածքին հնարավորին չափ մոտ:
Այս վրանը պետք է տեղադրվի թաթի ներսում՝ մոտավորապես 3 մմ-ով վնասվածքի գագաթից վերև:
Վերևի վրանի տեղադրում
Օգտագործելով 2,5 մմ սվին և պաշտպանիչ թաղանթ, անցկացրեք սվինը երկու կորտիկալ շերտերով՝ ուշադրություն դարձնելով, որպեսզի հեռավոր կողմում չլինի չափից շատ ներթափանցում:
Խորության չափումից հետո օգտագործեք 3,5 մմ մետաղական սվինահատող գործիք՝ երկու կորտիկալ շերտերը մշակելու համար:
Դանդաղ տեղադրեք (չկոնտուրավորված) պլաստինը և մտցրեք առաջին 3,5 մմ կորտիկալ վրանը:
Այս վրանը սեղմելիս պլաստինը կազդի որպես բուտրես վնասվածքի ներքևի հատվածի դեմ:
Նույն մեթոդով մտցրեք երկրորդ 3,5 մմ վերևի կորտիկալ վրանը:
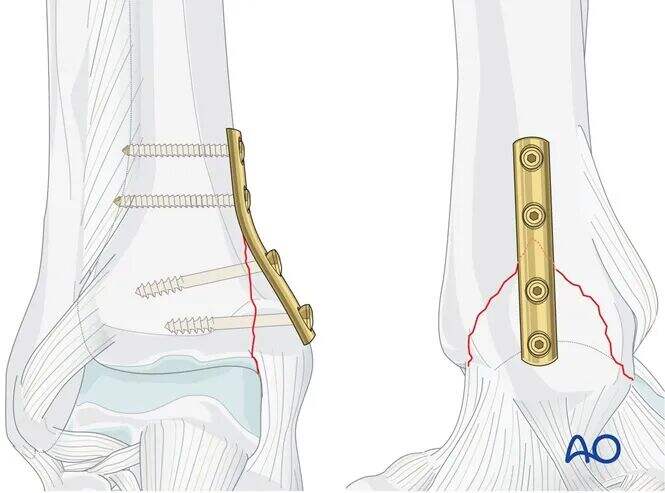
Ներքևի լագ վրանի տեղադրում
Օգտագործելով մատիտային սահմանափակիչ, անցկացրեք 2.5 մմ անցք որքան հնարավոր է ուղղահայաց կոտրվածության գծին՝ առանց հատելու հեռավոր (կողային) կորտեքսը:
Համոզվեք, որ ոտնաթաթի հոդը բացարձակապես չի հատվում:
Խորությունը չափելուց հետո միայն միջին (մեդիալ) կորտեքսը մշակեք 4.0 մմ տրախեային ոսկորի մատիտային սահմանափակիչով:
Տեղադրեք 4.0 մմ տրախեային վրան:
Երկրորդ հեռավոր լագ-վրանը տեղադրեք նույն մեթոդով:
5. Սինդեսմոտից ստորև և այն վերև գտնվող ոտնաթաթի կոտրվածությունների հետօպերացիոն վերահսկում
Կիրառեք լավ բամբակե սեղմող վերակապում հետին սպլինտով կամ սլեբով և բարձրացրեք վերջույթը մոտավորապես 24 ժամ որպեսզի նվազեցվի ո swelling-ը և ցավը:
Անատոմիականորեն վերականգնված և կայուն ֆիքսացված ոտնաթաթի կոտրվածությունների դեպքում վաղ ակտիվ շարժունակությունը և թեթև մասնակի քաշի վրա կանգնելը կարող են սկսվել վերահաստատման առաջին օրը:
Ոսկրային մետաղականություն ունեցող հիվանդների դեպքում քաշի վրա կանգնելը պետք է հետաձգվի:
Վերահսկողական ռենտգենային հետազոտություններ կատարեք 1 շաբաթ անց, այնուհետև՝ ամենամսյա, մինչև լրիվ միաձուլումը հաստատվի:
Աստիճանաբար մեծացրեք քաշի վրա հենման ծանրաբեռնվածությունը՝ ըստ համապատասխան հանգամանքների:











