AO標準手技:内果骨折に対するバトラスプレート固定法
1. 原理
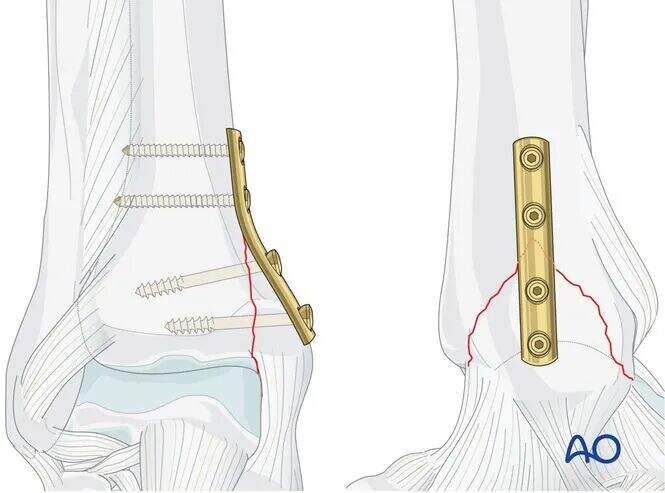
スクリューのねじ山が脛骨本体に噛み込むと、スクリュー頭部が内側骨折片を脛骨に対して圧迫します。
スクリューの滑らかなシャンク部は骨内に把持力を得ません。
スクリューのシャンク長は、ねじ山が骨折線を完全に横断するように選択しなければなりません。
バッテルプレートは、垂直方向のせん断力を中和する機能を果たします。
2. 患者の準備および手術アプローチ
患者の体位は以下の通りです:
* 仰臥位
* 仰臥位「フィギュアフォア」体位
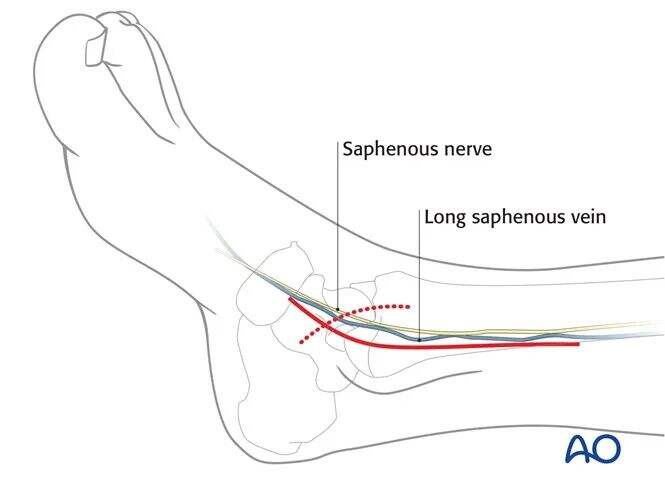
本手技では、通常、内側アプローチが用いられます。
3. 減数固定
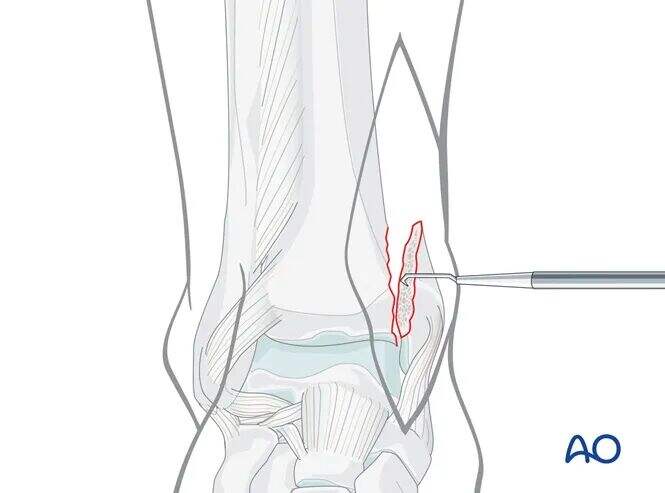
骨折部位の清創
関節を視認・検査する必要がある。内果または距骨由来の骨片および軟骨片、ならびに骨折端における関節面の陥没片をすべて除去する。
関節面が陥没している場合は、内果骨片の減数固定を行う前に、慎重に陥没部を挙上・復位しなければならない。
解剖学的復位
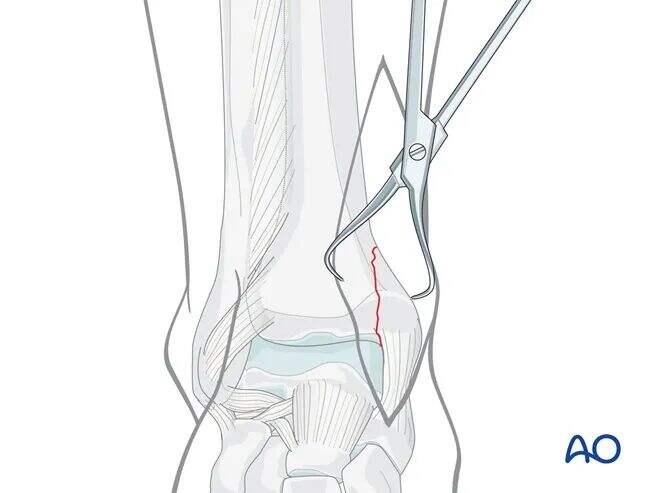
尖頭復位鉗子を用いて骨折の解剖学的復位を行い、軟部組織を保護することに注意する。
骨折形態および骨片の大きさに応じて、別個の小さな外側切開から大型の復位鉗子を用いる必要がある場合がある。
過度な骨膜剥離を避ける。
内果に陥没・角状骨折片がある場合、内果を内側へ牽引(「本を開く」)することで、垂直骨折線を穏やかに開くことができる。
影響を受けた「角状」骨片は、関節軟骨によって特定できることが多く、必要に応じて灌流後に可視化される場合があります。
小型のエレベーターを用いて、影響を受けた骨片を慎重に解剖学的位置へ再置換します。
その後、内果を整復し、「本を閉じる」ようにします。
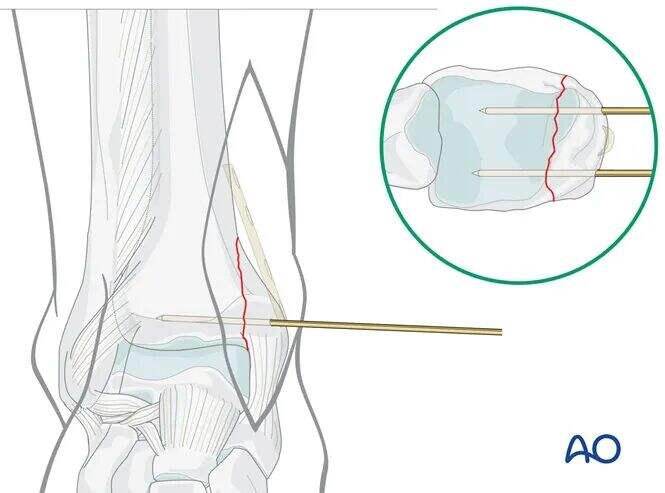
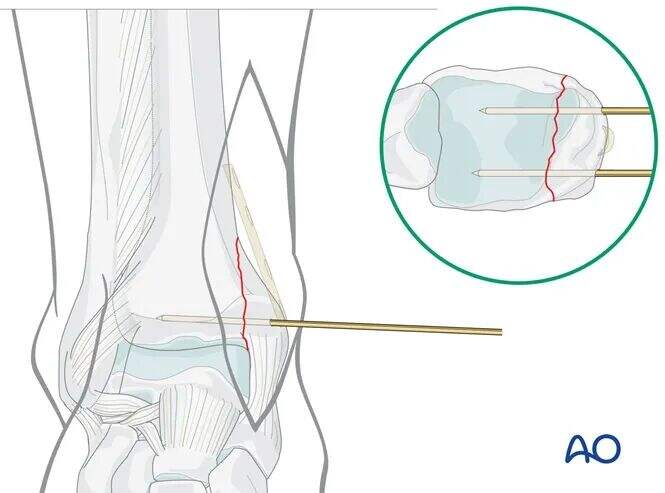
仮固定
骨折線に垂直に、脛距関節線のレベルから約1 cm近位の位置に、1.6 mmのKワイヤーを2本挿入します。
術前計画に従い、予定されているプレートの位置を妨げないよう、Kワイヤーは前方および後方に配置します。
画像増強装置(Cアーム)を用いて整復状態を確認します。
4. 固定
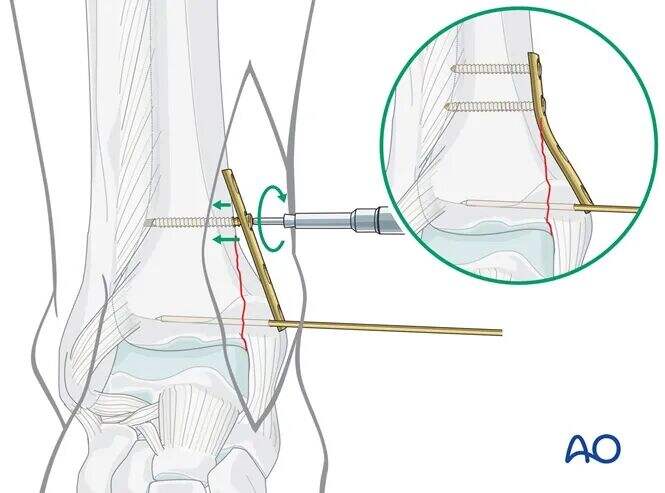
プレートの配置
4孔の3分の1チューブラー・プレートを骨折部に合わせて成形し、手動で配置して、2つのスクリューホールが骨折線の近位に、残り2つが遠位になるようにします。
最初の近位ねじを骨折部に近い位置に挿入する計画を立てます。
このねじは脛骨内に配置し、骨折頂点から約3 mm近位側に位置させる必要があります。
近位ねじの挿入
保護スリーブ付き2.5 mmドリルビットを用いて、両側皮質を貫通するようにドリルします。遠位側(対側)で過度に穿孔しないよう注意してください。
深さを測定した後、3.5 mmタップを用いて両側皮質をタッピングします。
(非成形の)プレートをそっと装着し、最初の3.5 mm皮質骨ねじを挿入します。
このねじを締め付けると、プレートが遠位骨片に対してバトラー(支え)として機能します。
同じ手技を用いて、2本目の3.5 mm近位皮質骨ねじを挿入します。
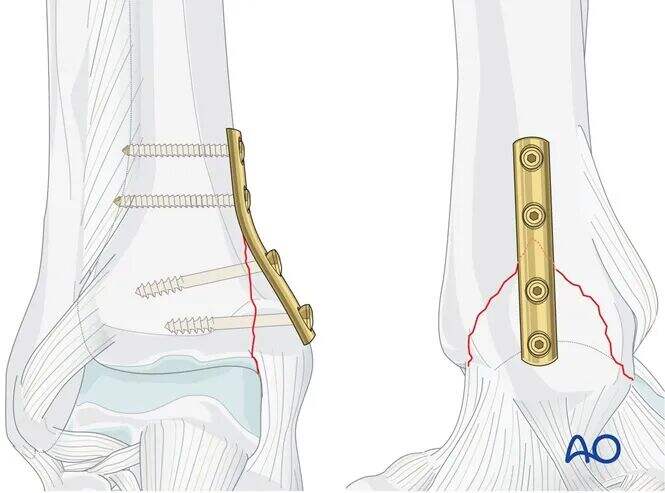
遠位ラグねじの挿入
ドリルスリーブを用いて、骨折線に対してできる限り垂直になるよう2.5 mmの穴をあけます。ただし、遠位側(外側)皮質を貫通してはいけません。
足関節が貫通しないことを絶対に確保してください。
深さの測定後、4.0 mmの海綿骨タップを用いて内側皮質のみをタッピングしてください。
4.0 mmの海綿骨スクリューを挿入します。このスクリューの螺紋が骨折線を完全に横断することが極めて重要です。
同じ手技を用いて、第2の遠位ラグスクリューを挿入します。
5. 下部および横靱帯下(シンデスモーシス下)足関節骨折に対する術後管理
十分にパッドを当てた圧迫包帯と後方装具(またはスラブ)を適用し、腫脹および疼痛を最小限に抑えるため、約24時間は患肢を挙上してください。
解剖学的に整復され、安定固定された足関節骨折では、術後初日から早期の能動的可動域訓練および軽度の部分荷重歩行を開始できます。
骨粗鬆症患者では、荷重開始を遅らせる必要があります。
術後1週間およびその後は月1回のフォローアップX線検査を行い、完全な骨癒合が確認されるまで継続してください。
耐容範囲内で徐々に荷重を増加させてください。











