ข้อบ่งชี้และเทคนิคการผ่าตัดสำหรับการใส่หมุดยึดในโพรงกระดูกเพื่อรักษาภาวะกระดูกหักของแขนขา
ลักษณะของหมุดยึดภายในไขกระดูก
รุกรานน้อย: หมุดยึดภายในไขกระดูกถูกสอดเข้าไปผ่านแผลผ่าตัดขนาดเล็ก ซึ่งช่วยลดความเสียหายต่อเนื้อเยื่ออ่อนรอบข้าง และส่งเสริมการฟื้นตัวหลังการผ่าตัด
ความมั่นคง: โดยทำหน้าที่โดยตรงภายในช่องไขกระดูก หมุดจึงให้ความมั่นคงตามแกนยาวของส่วนกระดูกส่วนกลาง (diaphysis) ซึ่งช่วยในการจัดแนวกระดูกหักและส่งเสริมการสมานของกระดูก
การแบ่งปันภาระ: เมื่อหมุดถูกจัดวางอยู่ภายในช่องไขกระดูก หมุดสามารถรับน้ำหนักบางส่วนหรือทั้งหมดของร่างกายระหว่างกระบวนการสมานของกระดูก จึงลดแรงกดต่อโครงสร้างอื่นๆ
การปรับระดับ: ระบบหมุดยึดภายในไขกระดูกสมัยใหม่หลายระบบมาพร้อมสกรูล็อกที่ปรับได้ ซึ่งช่วยให้ศัลยแพทย์สามารถปรับการจัดแนวกระดูกหักได้ทั้งระหว่างและหลังการผ่าตัด
ความสามารถในการปรับตัว: หมุดยึดภายในไขกระดูกมีจำหน่ายในหลากหลายขนาดและแบบการออกแบบ เพื่อรองรับประเภทของกระดูกหักและตำแหน่งทางกายวิภาคที่แตกต่างกัน
ข้อได้เปรียบเชิงชีวกลศาสตร์: การออกแบบตะปูยึดกระดูกแบบฝังในกระดูก (intramedullary nails) พิจารณาจากชีวกลศาสตร์ของกระดูก เช่น การกระจายแรงเครียดและการถ่ายโอนแรง เพื่อเพิ่มประสิทธิภาพในการรักษา
การถอดออกได้: แม้ว่าตะปูยึดกระดูกแบบฝังในกระดูกหลายชนิดจะสามารถคงอยู่ภายในร่างกายได้ตลอดชีวิต แต่ก็สามารถถอดออกได้หลังการสมานของกระดูกหากจำเป็น
ประเภทของตะปูยึดกระดูกแบบฝังในกระดูก
1. ตามความแข็งแรง: ตะปูยึดกระดูกแบบฝังในกระดูกที่มีความแข็งแรงสูง ตะปูยึดกระดูกแบบฝังในกระดูกที่มีความยืดหยุ่น (เช่น ตะปูเอนเดอร์ (Ender nails), ตะปู TEN)
2. ตามเทคนิคการขัดขยายโพรงกระดูก: การยึดกระดูกด้วยตะปูแบบฝังในกระดูกโดยใช้เทคนิคขัดขยายโพรงกระดูก (Reamed intramedullary nailing), การยึดกระดูกด้วยตะปูแบบฝังในกระดูกโดยไม่ใช้เทคนิคขัดขยายโพรงกระดูก (Unreamed intramedullary nailing)
3. ตามทิศทางการสอดใส่: การยึดกระดูกด้วยตะปูแบบฝังในกระดูกจากด้านหน้า (Antegrade intramedullary nailing), การยึดกระดูกด้วยตะปูแบบฝังในกระดูกจากด้านหลัง (Retrograde intramedullary nailing)
4. ตามวิธีการยึดตรึง: ตะปูยึดกระดูกแบบล็อก, ตะปูยึดกระดูกแบบไม่ล็อก
5. ตามวัสดุ: ตะปูยึดกระดูกแบบสแตนเลสสตีล, ตะปูยึดกระดูกแบบไทเทเนียม, ตะปูยึดกระดูกแบบดูดซับได้ทางชีวภาพ
6. ตามรูปร่างหน้าตัด: ตะปูยึดกระดูกแบบกลวง (มีรู), ตะปูยึดกระดูกแบบทึบ
การประยุกต์ใช้การยึดกระดูกด้วยตะปูในโพรงกระดูก
① การยึดกระดูกด้วยตะปูในโพรงกระดูกแบบมีระบบล็อกสำหรับกระดูกต้นแขนหัก
ข้อบ่งชี้: กระดูกหักที่อยู่ระหว่างระยะ 2 ซม. ด้านปลายจากคอกระดูกบริเวณผ่าตัด ถึงระยะ 5 ซม. ด้านต้นจากแอ่งข้อศอก
เทคนิคการผ่าตัด:
การวางตำแหน่งผู้ป่วย: ท่าตำแหน่งเก้าอี้ชายหาด (ใช้บ่อยที่สุด) หรือท่านอนหงาย
แผลผ่าตัดและจุดเริ่มต้นของการเจาะเข้า: ทำการผ่าตัดด้วยแผลแนวยาวหรือแผลขวางที่อยู่ห่างจากกระดูกแอคโรมิออนไปทางด้านข้าง 3–5 เซนติเมตร กล้ามเนื้อเดลทอยด์จะถูกแยกออกอย่างไม่รุนแรงตามแนวเส้นใยของมัน เพื่อเปิดเผยถุงเยื่อหุ้มข้อใต้แอคโรมิออน (subacromial bursa) ซึ่งอาจต้องตัดออกหากจำเป็น ควรระมัดระวังเพื่อปกป้องกลุ่มกล้ามเนื้อหมุนไหล่ (rotator cuff) ขณะเปิดเผยตัวนูนใหญ่ของกระดูกหัวไหล่ (greater tuberosity) จุดเริ่มต้นของการเจาะเข้าสู่กระดูกควรอยู่ทางด้านในของยอดของ greater tuberosity และอยู่ห่างไปทางด้านหลังของร่องไบซิปิตัล (bicipital groove) ประมาณ 5–10 มิลลิเมตร หากกระดูกหักมีความไม่เสถียร อาจพิจารณาใช้สกรูสองตัวสำหรับการล็อกบริเวณปลายกระดูกส่วนไกล (distal locking) ระหว่างการล็อกบริเวณปลายกระดูกส่วนไกล ควรระมัดระวังให้แน่ใจว่าตำแหน่งของ greater tuberosity จัดเรียงตัวแบบด้านข้างให้สอดคล้องกับ epicondyle ด้านข้างของกระดูกต้นแขน (lateral epicondyle of the humerus) เพื่อลดความผิดปกติของการหมุนของแกนกระดูกต้นแขน (rotational malalignment of the humeral shaft)
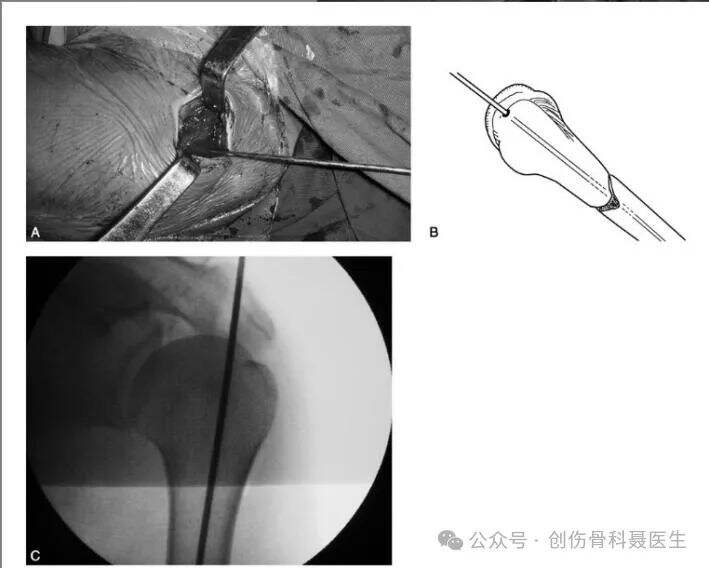
② การใส่ตะปูไขกระดูกแบบล็อกภายในช่องไขกระดูก (Interlocking Intramedullary Nailing) สำหรับกระดูกหน้าแข้งหักบริเวณลำต้นกระดูก (Tibial Shaft Fractures)
ข้อบ่งชี้: กระดูกหน้าแข้งหักแบบมั่นคงบริเวณหนึ่งในสามส่วนกลาง (กระดูกหักแบบขวาง หรือแบบเฉียงสั้น) และกระดูกหน้าแข้งหักแบบไม่มั่นคงภายในบริเวณกลาง 60% ของความยาวกระดูกหน้าแข้ง (กระดูกหักที่รอยต่อระหว่างส่วนปลายกระดูกกับส่วนลำตัวกระดูก กระดูกหักแบบเกลียวยาว กระดูกหักแบบเป็นชิ้นส่วน กระดูกหักแบบแหลกย่อย หรือกระดูกหักที่มีการสูญเสียเนื้อกระดูก) ใช้บ่งชี้หลักสำหรับกระดูกหน้าแข้งหักบริเวณส่วนกลาง แม้จะสามารถใช้ได้กับกระดูกหน้าแข้งหักบริเวณส่วนบนและส่วนล่างก็ตาม แต่อัตราการเกิดภาวะแทรกซ้อนสูงกว่า และมีความเสี่ยงเพิ่มขึ้นต่อการหายของกระดูกผิดรูป
เทคนิคการผ่าตัด:
การวางตำแหน่งผู้ป่วย: ท่านอนหงาย
แผลผ่าตัดและจุดเริ่มต้นของการเจาะเข้า:
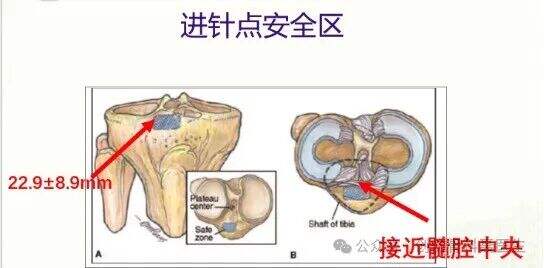
มุมมองหน้า-หลัง (AP): จุดเริ่มต้นของการเจาะอยู่ที่จุดตัดกันระหว่างแกนกลไกของกระดูกหน้าแข้งกับแผ่นข้อเข่า (tibial plateau) ซึ่งสอดคล้องกับตำแหน่งที่อยู่ทางด้านในเล็กน้อยของส่วนนูนระหว่างข้อเข่าด้านข้าง (lateral intercondylar eminence) ให้วาดเส้นขนานกับแกนกลไกบนภาพถ่ายรังสีเอ็กซ์แนวหน้า-หลัง (AP radiograph) โดยให้เส้นนั้นอยู่บริเวณด้านข้างของแผ่นข้อเข่า (tibial plateau) ซึ่งเส้นดังกล่าวควรผ่านจุดกึ่งกลางของหัวกระดูกฟิบูลา (fibular head)
มุมมองด้านข้าง: บนภาพรังสีด้านข้างแบบมาตรฐาน (ซึ่งข้อต่อข้อกระดูกต้นขาและผิวข้อของกระดูกหน้าแข้งทับซ้อนกัน) จุดเข้าถึงจะอยู่ที่ "เส้นแบ่งเขต" — บริเวณรอยต่อ (โซนการเปลี่ยนผ่าน) ระหว่างขอบด้านหน้าของผิวข้อกระดูกหน้าแข้งกับส่วนเริ่มต้นของแกนกระดูกหน้าแข้ง
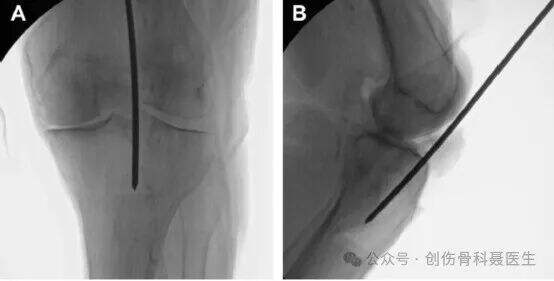
ภาพรังสีแนวหน้า-หลังแบบมาตรฐาน:
บนภาพรังสีแนวหน้า-หลังที่ถูกต้อง จะลากเส้นตามแกนกลไกของกระดูกหน้าแข้ง เส้นที่สองจะลากขนานกับแกนกลไกนี้ โดยเริ่มจากขอบด้านข้างของผิวข้อกระดูกหน้าแข้ง เส้นขนานนี้ควรแบ่งศีรษะกระดูกฟิบูลาออกเป็นสองส่วนเท่ากันพอดี
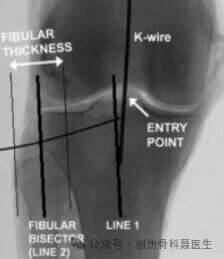
ภาพรังสีด้านข้างแบบมาตรฐาน:
บนภาพรังสีด้านข้างที่ถูกต้อง ข้อต่อข้อกระดูกต้นขาด้านในและด้านนอกควรทับซ้อนกันเกือบทั้งหมด และผิวข้อกระดูกหน้าแข้งด้านในกับด้านนอกก็ควรทับซ้อนกันเช่นกัน ในการฉายภาพด้านข้างที่แท้จริงนี้ จุดเข้าถึงจะยืนยันได้ว่าอยู่ที่เส้นแบ่งเขต (รอยต่อระหว่างผิวข้อกับแกนกระดูก)
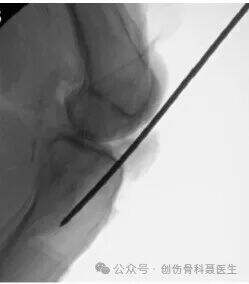
③ การใส่หมุดไขกระดูกแบบแอนเทอร์เกรดพร้อมระบบล็อกสำหรับกระดูกต้นขาหัก
ข้อบ่งชี้: ชนิดของกระดูกหักที่หลากหลาย ซึ่งอยู่บริเวณตั้งแต่ 2 ซม. ใต้เลสเซอร์โทรแคนเทอร์ ไปจนถึงประมาณ 9 ซม. ด้านโพรกซิมัลของข้อเข่า (ด้านดิสทัลของเฟโมรัลอิสท์มัส)
การวางตำแหน่งผู้ป่วย: ท่านอนหงายหรือท่านอนตะแคงบนโต๊ะผ่าตัดกระดูกหัก
แผลผ่าตัดและจุดเริ่มต้นของการเจาะเข้า:
จุดเริ่มต้นที่เกรเทอร์โทรแคนเทอร์: จุดเริ่มต้นอยู่ที่ปลายส่วนของเกรเทอร์โทรแคนเทอร์ ในการถ่ายภาพแนวหน้า-หลัง (AP view) จะมุ่งไปยังส่วน medial ของช่องไขกระดูก ส่วนในการถ่ายภาพแนวข้าง (lateral view) จะจัดแนวให้สอดคล้องกับศูนย์กลางของโทรแคนเทอร์และช่องไขกระดูกของกระดูกต้นขา จุดเริ่มต้นที่เกรเทอร์โทรแคนเทอร์มักใช้ในผู้ป่วยที่มีภาวะอ้วน มีความยากทางเทคนิคต่ำกว่า และอาจสัมพันธ์กับระยะเวลาการผ่าตัดที่สั้นลงและอัตราการเกิดภาวะแทรกซ้อนที่ต่ำกว่า เมื่อเปรียบเทียบกับจุดเริ่มต้นที่พิริฟอร์มิสโฟซา
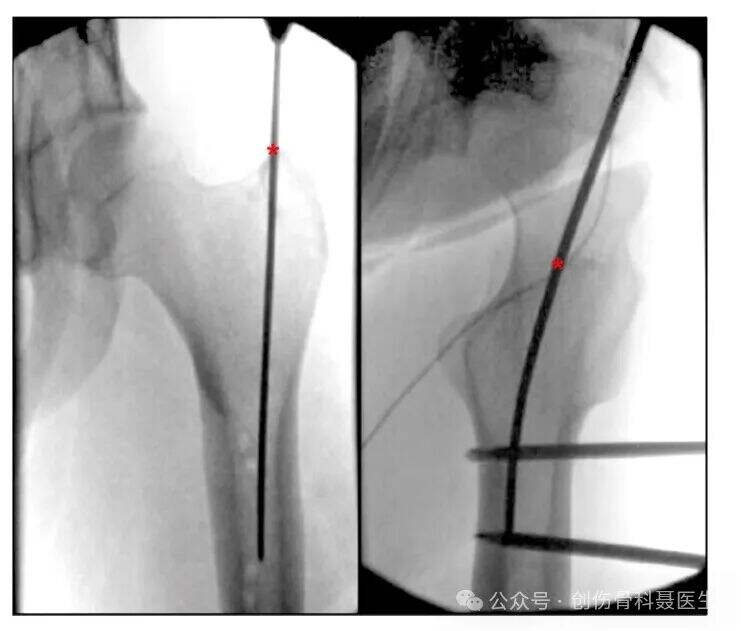
จุดเริ่มต้นที่พิริฟอร์มิสโฟซา: จุดเริ่มต้นตั้งอยู่ที่พิริฟอร์มิสโฟซา (บริเวณแอ่งด้าน medial ของเกรเทอร์โทรแคนเทอร์ ซึ่งอยู่ที่ฐานของคอกระดูกต้นขา) ซึ่งเป็นตำแหน่งที่กล้ามเนื้อออกซ์เทอร์นัสของออปตูเรเตอร์ยึดติด นี่คือจุดเริ่มต้นเชิงกายวิภาคที่แท้จริง ซึ่งจัดแนวสอดคล้องกับช่องไขกระดูกของกระดูกต้นขา
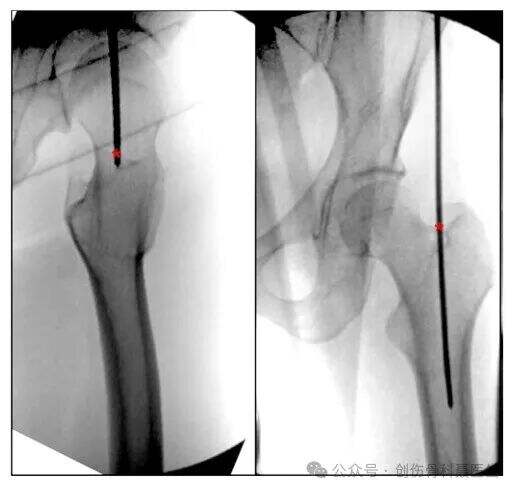
④ การใช้หมุดยึดกระดูกแบบย้อนกลับเข้าไปในช่องไขกระดูกสำหรับการรักษาภาวะกระดูกต้นขาหัก
ข้อบ่งชี้: โดยทั่วไปใช้บ่งชี้เป็นพิเศษสำหรับภาวะกระดูกต้นขาหักบริเวณเหนือข้อต่อข้อเข่า (supracondylar femoral fractures) รวมถึงภาวะกระดูกหักแบบมีหลายชิ้น (comminuted) บริเวณเหนือข้อต่อข้อเข่า และภาวะกระดูกหักแบบ "T" และ "Y" ที่มีหลายชิ้นซึ่งลุกลามเข้าสู่ผิวข้อ (articular surface) ยังสามารถใช้ได้กับภาวะกระดูกต้นขาหักบริเวณส่วนปลายของกระดูกต้นขา (distal to the isthmus) รวมถึงภาวะกระดูกหักบริเวณแกนกระดูกต้นขาส่วนปลาย บริเวณเหนือข้อต่อข้อเข่า และบริเวณระหว่างข้อต่อข้อเข่า โดยทั่วไปอยู่ภายในระยะ 20 ซม. จากข้อต่อข้อเข่า
การวางตำแหน่งผู้ป่วย: ท่านอนหงาย
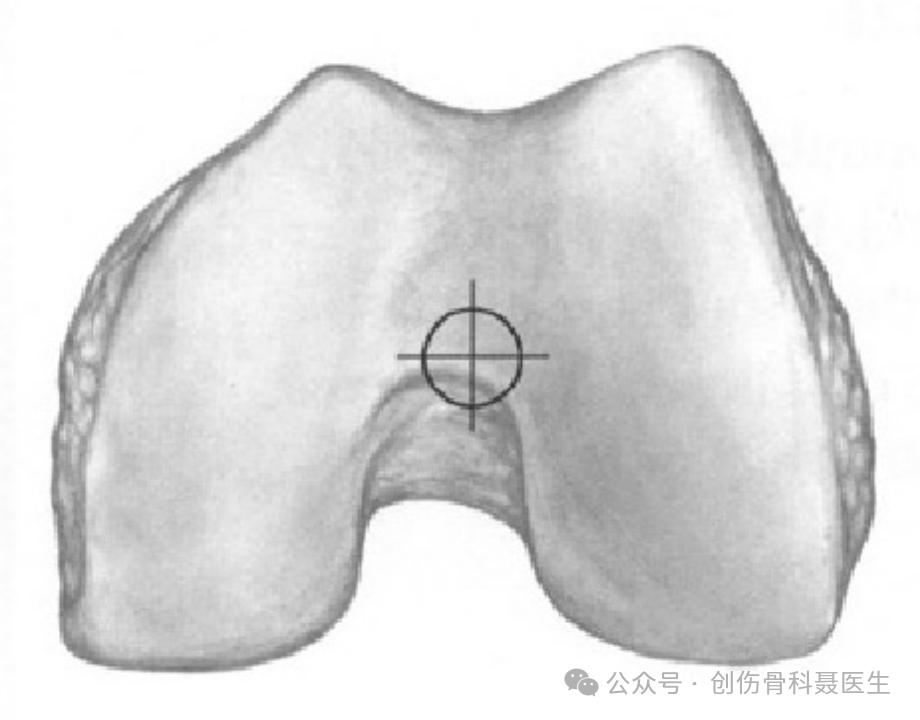
แผลผ่าตัดและจุดเริ่มต้นของการเจาะเข้า: เมื่อข้อเข่าอยู่ในท่าโค้งงอประมาณ 30° จุดเริ่มต้นที่เหมาะสมที่สุดในการเจาะหมุดจะอยู่ที่ศูนย์กลางของร่องระหว่างข้อต่อข้อเข่า (intercondylar notch) ซึ่งอยู่ห่างจากตำแหน่งที่เอ็นไขว้หลัง (posterior cruciate ligament) ยึดติดกับกระดูกต้นขาไปทางด้านหน้าประมาณ 1.2 ซม. (สอดคล้องกับแนวแกนของช่องไขกระดูก)
ข้อปฏิเสธความรับผิด: บทความนี้คัดลอกมาจาแหล่งต้นฉบับ











