【การบรรยายทางศัลยกรรม】คู่มือการปฏิบัติงานแบบมาตรฐานสำหรับการฝังหมุดเข้าในช่องไขกระดูกของกระดูกหน้าแข้ง (IMN): จากการเลือกวิธีเข้าถึงจนถึงการหลีกเลี่ยงข้อผิดพลาด
ภาวะกระดูกหน้าแข้งหักเป็นการบาดเจ็บที่พบได้บ่อยมากในผู้ป่วยที่ได้รับบาดเจ็บจากอุบัติเหตุทางระบบโครงร่าง โดยมักเกิดจากแรงกระแทกสูง (เช่น อุบัติเหตุจากรถยนต์) หรือแรงบิดที่มีพลังงานต่ำ
ปัจจุบัน การฝังหมุดเข้าในช่องไขกระดูกถือเป็น "มาตรฐานทองคำ" สำหรับการรักษาภาวะกระดูกหักเหล่านี้ อย่างไรก็ตาม การเลือกตำแหน่งจุดเริ่มต้นของการฝังหมุดอย่างแม่นยำ การหลีกเลี่ยงการบาดเจ็บต่อเส้นประสาทและหลอดเลือด รวมทั้งการป้องกันภาวะกล้ามเนื้อถูกกดทับ (compartment syndrome) ยังคงเป็นปัจจัยสำคัญต่อความสำเร็จของการผ่าตัด
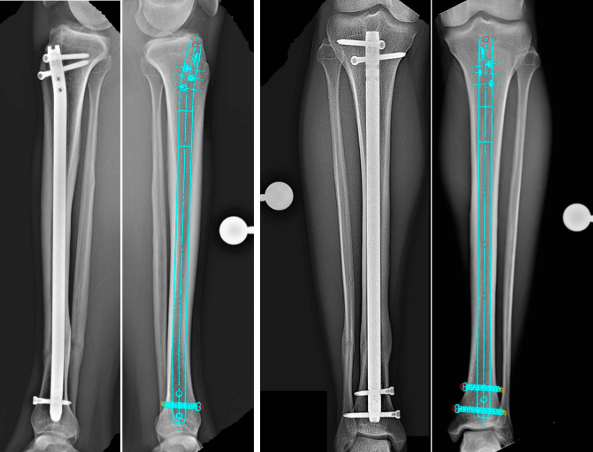
บทความนี้ให้การทบทวนอย่างละเอียดเกี่ยวกับขั้นตอนมาตรฐาน กายวิภาคศาสตร์หลัก และข้อผิดพลาดที่พบบ่อยในการผ่าตัดใส่หมุดโลหะเข้าในโพรงกระดูกหน้าแข้ง (tibial intramedullary nailing)
I. การประเมินก่อนผ่าตัดและจุดสำคัญทางกายวิภาคศาสตร์
1. กายวิภาคศาสตร์พื้นฐาน
ก่อนดำเนินการผ่าตัด ศัลยแพทย์จำเป็นต้องมีความรู้อย่างลึกซึ้งเกี่ยวกับโครงสร้างต่อไปนี้ เพื่อหลีกเลี่ยงการบาดเจ็บจากการทำหัตถการ
* กระดูกสะบ้า (Patella) และเอ็นกระดูกสะบ้า (Patellar tendon): กำหนดตำแหน่งที่จะกรีดผ่าตัด
* สันกระดูกหน้าแข้ง (Crest of tibia): เป็นจุดสังเกตบนผิวหนังที่มีความสำคัญ
* เอ็นไขว้แนวนอนของข้อเข่า (Transverse ligament of the knee): ต้องหลีกเลี่ยงในระหว่างการเตรียมจุดเข้าถึง (entry point)
* เส้นประสาทซาเฟนัสและหลอดเลือดดำซาเฟนัสใหญ่: ตั้งอยู่ในบริเวณสกรูล็อกส่วนปลายใกล้ (proximal locking screws); การใช้เทคนิคที่ไม่เหมาะสมอาจทำให้โครงสร้างเหล่านี้ได้รับความเสียหายได้ง่าย
2. การเตรียมก่อนผ่าตัดและการจัดท่าผู้ป่วย
* การให้ยาสลบ: เนื่องจากมีความเสี่ยงต่อภาวะกล้ามเนื้อหดตัวรุนแรงเฉียบพลัน (Acute Compartment Syndrome: ACS) จึงแนะนำให้ใช้ยาสลบแบบทั่วไป (general anesthesia) เพื่อให้สามารถติดตามประเมินระบบประสาทหลังผ่าตัดได้อย่างต่อเนื่อง
* การวางตำแหน่ง: ท่านอนหงาย (supine position) แขนขาที่บาดเจ็บสามารถจัดท่าได้ตามความชอบของศัลยแพทย์ เช่น วางบนสามเหลี่ยมโปร่งแสงสำหรับถ่ายภาพรังสี (radiolucent triangle) ใส่ในรองเท้าดึง (traction boot) หรือใช้เทคนิคแขวนขา (hanging leg technique)
* อ้างอิง: สำหรับกระดูกหักแบบแตกเป็นเศษย่อย (comminuted fractures) ควรพิจารณาทำความสะอาดและคลุมบริเวณแขนขาอีกข้างที่ไม่ได้รับบาดเจ็บ (contralateral, uninjured limb) ก่อนผ่าตัด เพื่อให้สามารถเปรียบเทียบการหมุนและการจัดแนวระหว่างสองข้างได้ระหว่างการผ่าตัด
* การวางแผนก่อนผ่าตัดด้วยภาพถ่ายรังสี (Preoperative Templating): วัดขนาดเส้นผ่านศูนย์กลางช่องไขกระดูก (intramedullary canal diameter) จากภาพถ่ายรังสีเพื่อให้มั่นใจว่ามีขนาดของตะปูไขกระดูก (nail) ที่เหมาะสมพร้อมใช้งาน โดยเฉพาะในผู้ป่วยที่มีร่างกายเล็กกว่าปกติ
* คําเตือน: หากสงสัยว่ามีภาวะ ACS ก่อนผ่าตัด จำเป็นต้องดำเนินการผ่าตัดปลดแรงกด (decompression) ด้วยการผ่า fasciotomy ที่ขาสองแผล ก่อนหน้านี้ การตรึงกระดูกที่หัก
II. ขั้นตอนการผ่าตัด (ทีละขั้นตอน)
1. การลดกระดูกที่หัก
* การยืนยันด้วยเครื่องถ่ายภาพรังสีแบบ C-arm: ตรวจสอบให้แน่ใจว่าสามารถถ่ายภาพแนวหน้า-หลัง (AP) และภาพด้านข้างได้อย่างเพียงพอ
* วิธีการลดกระดูก: นิยมใช้วิธีการลดกระดูกแบบปิด (closed reduction) เป็นหลัก สามารถใช้คีมลดกระดูกแบบเจาะผ่านผิวหนัง (percutaneous reduction clamps) เพื่อรักษาแนวการจัดเรียงของกระดูกไว้ หากการลดกระดูกแบบปิดไม่สำเร็จ อาจจำเป็นต้องพิจารณาใช้วิธีลดกระดูกแบบเปิดเล็ก (mini-open reduction) หรือใช้ค้อนลดกระดูกแบบเจาะผ่านผิวหนัง (percutaneous reduction hammer) หรือเทคนิคการใช้สกรูแบบ poller แทน
* การประเมิน: หลังการลดกระดูก ให้ประเมินอย่างระมัดระวังในเรื่องของการหมุน การยาวของกระดูก และการจัดเรียงแนวกระดูก
2. การผ่าตัดเปิดผิวหนังและการเปิดเผยบริเวณที่จะผ่าตัด
* ตำแหน่งของการผ่าตัด: สามารถวางลวดนำทาง (guidewire) บนผิวหนังตามแนวแกนของช่องกระดูกหน้าแข้ง (tibial canal) แล้วตรวจสอบด้วยการถ่ายภาพรังสีแบบฟลูออโรสโคปี (fluoroscopy) เพื่อกำหนดตำแหน่งที่เหมาะสมที่สุดสำหรับรอยผ่าตัดในแนว medial-lateral
* เส้นทางการผ่าตัด: คลำหาขั้วส่วนล่างของกระดูกสะบ้า (inferior pole of the patella) แล้วทำการผ่าตัดแนวยาวตามแนวแกนของเอ็นกระดูกสะบ้า (patellar tendon) โดยยืดลงมาจนถึงระดับของผิวข้อกระดูกหน้าแข้ง (tibial plateau)
* การเปิดเผยโครงสร้างลึก: ระบุขอบด้าน medial และ lateral ของเอ็นกระดูกสะบ้า จากนั้นแยกเอ็นออกตามแนวกลางอย่างเป็นแนวตรงเพื่อเปิดเผยเนื้อเยื่อไขมันฮ็อฟฟา (Hoffa's fat pad) ที่อยู่ด้านล่าง
3. การกำหนดจุดเริ่มต้นของการเจาะเข้า (ขั้นตอนสำคัญ)
* เปิดเผยกระดูก: ใช้เครื่องดึงเปิดแผลแบบคงที่ (self-retaining retractors) เพื่อเปิดเผยผิวข้อกระดูกหน้าแข้งส่วนบน (proximal tibial plateau) และคลำขอบด้าน anterior ของผิวข้อ
* การจัดการกับเนื้อเยื่อไขมันฮ็อฟฟา: สามารถตัดเนื้อเยื่อไขมันฮ็อฟฟา (Hoffa fat pad) ส่วนหนึ่งออกเพื่อปรับปรุงการมองเห็น แต่ควรหลีกเลี่ยงการตัดออกมากเกินไป เพื่อไม่ให้เข้าสู่โพรงข้อเข่า (knee joint capsule) และทำลายเอ็นขวาง (transverse ligament)
* วางลวดนำทาง:
* มุมมองด้านข้าง: ปลายลวดควรอยู่ห่างออกไปเล็กน้อยและอยู่ด้านหน้าของผิวข้อ ที่ขอบด้านหน้าของแผ่นรองข้อ (plateau)
* มุมมองหน้า-หลัง (AP): ลวดต้องอยู่กึ่งกลางช่องไขกระดูก (medullary canal) อย่างสมบูรณ์แบบ
* ทิศทาง: ดันลวดให้เคลื่อนที่ไปข้างหน้าขนานกับแกนยาวของกระดูกหน้าแข้ง (tibial shaft) เป็นระยะประมาณ 10 ซม.

(รูปภาพ: แผนผังแสดงการหักของกระดูกหน้าแข้ง)
4. การเปิดและขัดขยายช่องกระดูก
* เปิดช่องกระดูก: ใช้เครื่องเจาะแบบกลวง (cannulated awl) หรือเครื่องขัดขยายเข้าสู่ช่องกระดูก (entry reamer) เพื่อเปิดผิวกระดูกส่วนบน (proximal cortex) ลึกประมาณ 5 ซม.
* สอดลวดนำทางเข้าไป: สอดลวดนำทางปลายกลมผ่านบริเวณรอยร้าวของกระดูก เทิป: การงอปลายลวดสามารถช่วยให้ลวดเคลื่อนผ่านแนวรอยร้าวได้ง่ายขึ้น
* การจัดตำแหน่งลวดนำทาง: ปลายด้านไกลของลวดนำทางควรอยู่ตรงกลางข้อเท้า ห่างจากผิวข้อปลายกระดูกหน้าแข้ง (tibial plafond) ประมาณ 1 ซม. ไปทางด้านใกล้ ยืนยันตำแหน่งด้วยภาพถ่ายรังสีแบบหน้า-หลัง (AP) และด้านข้าง (lateral)
* เทคนิคการขยายโพรงกระดูก:
* เริ่มต้นด้วยเครื่องขยายโพรงกระดูกที่มีเส้นผ่านศูนย์กลางเล็กที่สุด
* เพิ่มขนาดขึ้นทีละ 0.5 มม.
* เมื่อได้ยินและรู้สึกว่าเครื่องขยายโพรงกระดูกเริ่มสัมผัสกับผนังกระดูกด้านในบริเวณส่วนแคบของกระดูก (isthmus) หรือที่เรียกว่า "cortical chatter" แสดงว่าได้ถึงขนาดสูงสุดแล้ว ให้ขยายโพรงกระดูกให้ใหญ่กว่าขนาดของหมุดที่ตั้งใจจะใช้ 1–1.5 มม.
5. การสอดหมุดเข้าและล็อกหมุด
* ใส่ตะปูหลัก: ดันตะปูที่เลือกผ่านลวดนำทางอย่างระมัดระวังให้เลยจุดหักของกระดูกไป ตะปูควรหยุดอยู่ที่บริเวณเมตาฟีซิสส่วนปลาย
* การล็อกบริเวณส่วนต้น:
* ติดตั้งอุปกรณ์ช่วยกำหนดตำแหน่ง (targeting jig) แล้วเจาะรูจากด้าน medial ไปยัง lateral (หรือตามการออกแบบของอุปกรณ์ฝัง)
* **สำคัญ:** ต้องทำการแยกเนื้อเยื่อแบบไม่คม (blunt dissection) ลงจนถึงกระดูกเสมอ เพื่อป้องกันเส้นเลือดใหญ่ซาเฟนัส (saphenous vein) และแขนงของมัน รวมทั้งประสาทซาเฟนัส (saphenous nerve)
* โดยทั่วไปจะใช้สกรูสองตัว (หนึ่งตัวแบบไดนามิก อีกหนึ่งตัวแบบสแตติก)
* การล็อกบริเวณส่วนปลาย:
* ใช้เทคนิคการเจาะรูแบบ free-hand ที่เรียกว่า "วงกลมสมบูรณ์แบบ" (perfect circle)
* ปรับตำแหน่งเครื่องเอกซเรย์เคลื่อนที่ (C-arm) จนกระทั่งรูสำหรับล็อกปรากฏเป็นวงกลมสมบูรณ์แบบ
* ป้องกันโครงสร้างประสาทและหลอดเลือด ทำการผ่าตัดเปิดแผลแล้วใช้การแยกเนื้อเยื่อแบบไม่คม (blunt dissection) ลงจนถึงกระดูกก่อนเจาะรู
6. การปิดแผล
* ควบคุมการไหลออกของเลือดอย่างละเอียดรอบคอบ
* ปิดเอ็นสะบ้าด้วยไหมดูดซับได้แบบเย็บยึดแยกชิ้น (เช่น Vicryl #1)
* ปิดเนื้อเยื่อหุ้มเอ็น ชั้นเนื้อเยื่อใต้ผิวหนัง และผิวหนังทีละชั้น
III. ข้อผิดพลาดที่พบบ่อยในการผ่าตัด
1. การลดกระดูกไม่เพียงพอ
การลดกระดูกไม่เพียงพอเป็นสาเหตุหลักของการเชื่อมต่อกันช้าหรือการเชื่อมต่อกันผิดรูป นอกจากนี้ยังทำให้การสอดลวดนำทางเป็นเรื่องยากอย่างยิ่ง
* โซลูชัน: ใช้การตรวจด้วยเครื่องเอกซเรย์เคลื่อนไหว (fluoroscopy) บ่อยครั้ง พร้อมใช้คีมจับแบบเจาะผ่านผิวหนังหรือเทคนิคผ่าตัดแบบเปิดเล็กตามความจำเป็น
2. ตำแหน่งรอยผ่าและจุดเข้าถึงผิด
นี่เป็นสาเหตุที่พบบ่อยของการเกิดภาวะกระดูกหักเคลื่อนตัวหรือการจัดแนวผิดจากผลข้างเคียงจากการรักษา (iatrogenic fracture displacement or malalignment)
* การผ่าตัดเปิดแผลแบบไม่ตรงศูนย์: การผ่าตัดเปิดแผลที่อยู่ใกล้แนวกลางมากเกินไปหรือไกลจากแนวกลางมากเกินไป จะทำให้การสอดลวดนำทาง (guidewire) และการขัดแต่งกระดูก (reaming) ไม่อยู่ตรงศูนย์
* จุดเริ่มต้นของการเจาะผิดตำแหน่ง: โดยเฉพาะในกรณีกระดูกหักบริเวณปลายกระดูกส่วนล่าง (distal fractures) การเลือกจุดเริ่มต้นของการเจาะผิดตำแหน่งอาจนำไปสู่ความผิดรูปอย่างรุนแรง เช่น ภาวะขาโก่งเข้าด้านใน (varus) หรือโก่งออกด้านนอก (valgus) หรือภาวะโค้งไปด้านหน้า (procurvatum) หรือโค้งไปด้านหลัง (recurvatum)
* มาตรฐาน: ลวดนำทาง (guidewire) ต้องอยู่ตรงศูนย์ ที่ระยะ 1 ซม. ด้านบนของข้อตาตุ่น (confirmed on AP and lateral views)
3. ความล้มเหลวในการระบุภาวะกล้ามเนื้อถุงหุ้มตึงเฉียบพลัน (Acute Compartment Syndrome: ACS)
* ความเสี่ยง: หากไม่สามารถระบุหรือไม่ได้รับการรักษาภาวะ ACS อย่างทันท่วงที จะส่งผลให้เกิดภาวะเนื้อเยื่อกล้ามเนื้อตายอย่างถาวรและสูญเสียหน้าที่การใช้งาน
* โซลูชัน: ควรระมัดระวังและเฝ้าสังเกตอาการอย่างใกล้ชิดหลังการผ่าตัด หากวินิจฉัยพบหรือสงสัยอย่างรุนแรงว่ามีภาวะนี้ จำเป็นต้องดำเนินการผ่าตัดปล่อยแรงดันในช่องกล้ามเนื้อ (fasciotomies) ทันที
4. การจัดการเนื้อเยื่ออย่างไม่ระมัดระวังและการบาดเจ็บจากความร้อน
* ภาวะเนื้อเยื่อตายจากความร้อน: การใช้เครื่องเจาะรู (reamer) อย่างรุนแรงเกินไป หรือใช้เครื่องเจาะรูที่มีคมเสื่อมอาจก่อให้เกิดภาวะเนื้อกระดูกตายจากความร้อน (thermal osteonecrosis)
* การบาดเจ็บต่อระบบประสาทและหลอดเลือด:
* การล็อกบริเวณส่วนต้น: กิ่งแขนงของหลอดเลือดดำซาฟีนัส (saphenous vein branches) มีความเสี่ยง
* การล็อกบริเวณส่วนปลาย: กลุ่มโครงสร้างประสาทและหลอดเลือด (neurovascular bundle) มีความเสี่ยง โดยเฉพาะเมื่อใช้สกรูล็อกแบบหน้า-หลัง (AP) หรือแบบเฉียง
* โซลูชัน: ปฏิบัติตามหลักการ **"การแยกเนื้อเยื่อแบบไม่คม (blunt dissection) จนถึงผิวกระดูก"** สำหรับแผลผ่าตัดทั้งหมดที่ใช้สกรูล็อก
IV. การดูแลหลังผ่าตัด
* หลักการรับน้ำหนัก:
* กระดูกหักแบบขวาง (Transverse Fractures): อาจอนุญาตให้รับน้ำหนักเต็มทันทีหลังการผ่าตัด
* กระดูกหักแบบแหลก (Comminuted) หรือแบบเป็นชิ้นส่วน (Segmental Fractures): แนะนำให้รับน้ำหนักแบบสัมผัสปลายเท้าเป็นครั้งแรก
* การติดตาม ติดตามสังเกตอาการปวดและบวมที่เพิ่มขึ้นหลังการผ่าตัดอย่างใกล้ชิด โดยยังคงระมัดระวังภาวะกล้ามเนื้อหัวใจขาดเลือดเฉียบพลัน (ACS)











