【Chirurgischer Vortrag】Standardisierte Operationsanleitung für die intramedulläre Tibianagelung (IMN): Von der Zugangswahl bis zur Vermeidung von Fallstricken
Schaffraktur-Brüche des Tibiaschafts sind äußerst häufige Verletzungen im Bereich des orthopädischen Traumas und resultieren typischerweise aus Hochenergie-Traumata (z. B. Verkehrsunfälle) oder Niederenergie-Drehverletzungen.
Die intramedulläre Nagelung gilt derzeit als „Goldstandard“-Behandlung für diese Frakturen. Die präzise Wahl des Eintrittspunkts, die Vermeidung neurovaskulärer Verletzungen sowie die Prävention des Kompartmentsyndroms bleiben jedoch entscheidend für den chirurgischen Erfolg.
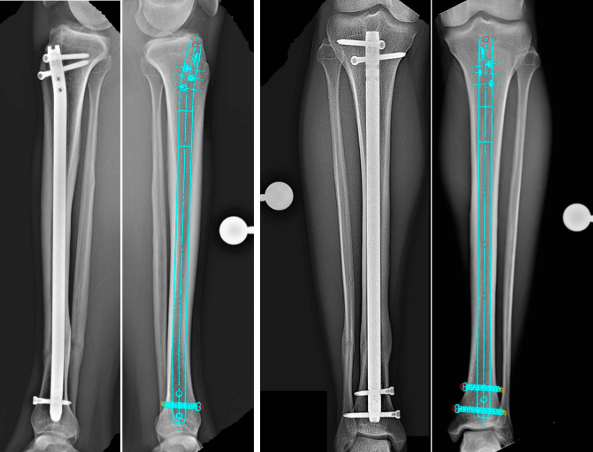
Dieser Artikel bietet eine detaillierte Übersicht über das standardisierte Vorgehen, die wesentlichen anatomischen Strukturen und häufige operative Fallstricke bei der intramedullären Tibianagelung.
I. Präoperative Beurteilung und anatomische Schlüsselpunkte
1. Grundlegende Anatomie
Bevor mit dem Eingriff begonnen wird, muss der Chirurg ein detailliertes Wissen über die folgenden Strukturen besitzen, um iatrogene Verletzungen zu vermeiden:
* Patella und Patellarsehne: Bestimmt die Lage des Hautschnitts.
* Tibiarand: Ein wichtiger oberflächlicher Landmark.
* Transversales Knieband: Muss bei der Vorbereitung des Eintrittspunkts unbedingt geschont werden.
* Nervus saphenus und Vena saphena magna: Sie liegen im Bereich der proximalen Verriegelungsschrauben; eine unsachgemäße Technik kann sie leicht schädigen.
2. Präoperative Vorbereitung und Lagerung
* Anästhesie: Aufgrund des Risikos eines akuten Kompartmentsyndroms (ACS) wird die Allgemeinanästhesie bevorzugt, um eine kontinuierliche neurologische Überwachung nach der Operation zu ermöglichen.
* Position: Rückenlage. Das verletzte Bein kann je nach Vorliebe des Chirurgen positioniert werden: auf einem röntgendurchlässigen Dreieck, in einem Zugstiefel oder mittels der hängenden Beintechnik.
* Quelle: Bei komminutierten Frakturen sollte die kontralaterale, unverletzte Extremität präoperativ präpariert und abgedeckt werden, um intraoperativ eine Vergleichsbeurteilung von Rotation und Ausrichtung zu ermöglichen.
* Präoperative Schablonenplanung: Messen Sie den Durchmesser des intramedullären Kanals anhand einer Röntgenaufnahme, um sicherzustellen, dass geeignete Nagelgrößen verfügbar sind – insbesondere bei Patienten mit kleiner Körpergröße.
* Warnung: Falls präoperativ ein ACS vermutet wird, muss eine Dekompression (zwei-Inzisions-Beinfasziotomien) durchgeführt werden. vorher frakturfixation.
II. Chirurgische Schritte (Schritt für Schritt)
1. Frakturreposition
* C-Bogen-Kontrolle: Stellen Sie sicher, dass ausreichende anteroposteriore (AP) und seitliche Aufnahmen angefertigt werden können.
* Repositionsverfahren: Die geschlossene Reposition ist bevorzugt. Zur Aufrechterhaltung der Ausrichtung können perkutane Repositionsklammern eingesetzt werden. Falls die geschlossene Reposition nicht gelingt, kann eine mini-offene Reposition oder der Einsatz eines perkutanen Repositionshammers bzw. der Poller-Schrauben-Technik erforderlich sein.
* Bewertung: Nach der Reposition sorgfältig Rotation, Länge und Ausrichtung beurteilen.
2. Hautinzision und Exposition
* Inzisionslokalisierung: Ein Führungsdraht kann entlang der Achse des Tibiakanals auf der Haut platziert und mittels Durchleuchtung überprüft werden, um die optimale mediolaterale Schnittposition zu bestimmen.
* Schnittverlauf: Palpieren Sie den unteren Pol der Patella. Führen Sie einen Längsschnitt entlang der Achse der Patellarsehne durch, der distal bis zur Höhe der Tibiaplateau reicht.
* Tiefe Exposition: Identifizieren Sie die mediale und laterale Begrenzung der Patellarsehne. Teilen Sie die Sehne längs in der Mittellinie, um das darunterliegende Hoffa-Fettgewebe freizulegen.
3. Bestimmung des Einstichpunkts (entscheidender Schritt)
* Knochenfreilegung: Verwenden Sie selbsthaltende Retraktoren, um die proximale Tibiaplateau freizulegen, und palpieren Sie den vorderen Rand der Plateau.
* Umgang mit dem Fettgewebe: Ein Teil des Hoffa-Fettgewebes kann zur Verbesserung der Sichtbarkeit entfernt werden; vermeiden Sie jedoch eine Überresektion, um das Eindringen in die Kapsel des Kniegelenks und eine Schädigung des Querbandes zu verhindern.
* Führungsdrath platzieren:
* Seitenansicht: Die Spitze sollte sich knapp distal und anterior zur Gelenkfläche am vorderen Rand der Tibiaplatte befinden.
* AP-Ansicht: Der Draht muss exakt in der Mitte des Markkanals liegen.
* Richtung: Den Draht parallel zur Längsachse des Tibiaschafts etwa 10 cm vorantreiben.

(Abbildung: Schema einer Tibiaschaftfraktur)
4. Kanalöffnung und Aufbohrung
* Markkanal öffnen: Verwenden Sie einen hohlen Meißel oder einen Einstiegsbohrer, um die proximale Kortikalis zu öffnen (ca. 5 cm tief).
* Führungsdrath einführen: Führen Sie einen kugelförmigen Führungsdrath über die Frakturstelle. Tipp: Das Biegen der Drathspitze kann das Durchführen über die Frakturlinie erleichtern.
* Positionierung des Führungsdraths: Die distale Spitze des Führungsdraths sollte zentral im Sprunggelenk liegen, etwa 1 cm proximal zur tibialen Plafond-Ebene. Bestätigen Sie die Lage mittels AP- und seitlicher Durchleuchtung.
* Aufbohrtechnik:
* Beginnen Sie mit dem kleinsten Bohrer-Durchmesser.
* Steigern Sie den Durchmesser in 0,5-mm-Schritten.
* Sobald Sie hören und spüren, dass der Bohrer im Isthmus auf die endostale Kortikalis trifft („kortikaler Chatter“), haben Sie den maximalen Durchmesser erreicht. Bohren Sie 1–1,5 mm größer als der geplante Nageldurchmesser.
5. Nagelinsertion und Verriegelung
* Hauptnagel einbringen: Führen Sie den ausgewählten Nagel über den Führungsdraht vor und klopfen Sie ihn vorsichtig an der Frakturstelle vorbei. Der Nagel sollte in der distalen Metaphyse zum Stehen kommen.
* Proximale Verriegelung:
* Befestigen Sie die Zielvorrichtung. Bohren Sie von medial nach lateral (oder gemäß der Implantatkonstruktion).
* **Wichtig:** Führen Sie stets eine stumpfe Dissektion bis zum Knochen durch, um die Vena saphena und ihre Äste sowie den Nervus saphenus zu schützen.
* Üblicherweise werden zwei Schrauben platziert (eine dynamische, eine statische).
* Distale Verriegelung:
* Wenden Sie die freihändige „perfekter-Kreis“-Technik an.
* Stellen Sie den C-Bogen so ein, dass die Verriegelungslöcher perfekt rund erscheinen.
* Schützen Sie die neurovaskulären Strukturen. Legen Sie einen Schnitt an und führen Sie vor dem Bohren eine stumpfe Dissektion bis zum Knochen durch.
6. Wundverschluss
* Erreichen einer sorgfältigen Hämostase.
* Den Patellarsehnenansatz mit unterbrochenen resorbierbaren Fäden (z. B. Vicryl #1) verschließen.
* Paratendon, subkutanes Gewebe und Haut schichtweise verschließen.
III. Häufige chirurgische Fehlerquellen
1. Unzureichende Reposition
Eine unzureichende Reposition ist eine Hauptursache für verzögerte Knochenheilung oder Fehlstellung. Sie erschwert zudem das Einführen des Führungsdrahtes erheblich.
* Lösung: Häufige fluoroskopische Kontrollen durchführen. Bei Bedarf perkutane Klammern oder mini-offene Techniken anwenden.
2. Falscher Schnitt und falscher Einstichpunkt
Dies ist eine häufige Ursache für iatrogene Frakturverschiebung oder Fehlstellung.
* Exzentrischer Schnitt: Ein zu medialer oder lateraler Schnitt erschwert das Einbringen des Führungsdrahtes und das Aufbohren exzentrisch.
* Fehlpositionierter Einstiegspunkt: Insbesondere bei distalen Frakturen kann ein falscher Einstiegspunkt zu einer schweren Varus-/Valgus- oder Prokurvatum-/Rekurvatum-Deformität führen.
* Standard: Der Führungsdraht muss 1 cm proximal zum Sprunggelenk zentriert sein (bestätigt in a.p. und seitlicher Aufnahme).
3. Versäumte Diagnose des akuten Kompartmentsyndroms (ACS)
* Risiko: Ein nicht erkanntes und unbehandeltes akutes Kompartmentsyndrom führt zu einer permanenten Muskelnekrose und funktionellen Einschränkung.
* Lösung: Postoperativ muss ein hohes Verdachtsniveau aufrechterhalten werden. Bei Diagnose oder starkem Verdacht sind unverzüglich Fasciotomien durchzuführen.
4. Sorgloser Umgang mit Gewebe und thermische Schädigung
* Thermische Nekrose: Eine zu aggressive Aufbohrung oder das Verwenden eines stumpfen Aufbohrers kann eine thermische Osteonekrose des Knochens verursachen.
* Neurovaskuläre Verletzung:
* Proximale Verriegelung: Zweige der Vena saphena sind gefährdet.
* Distale Verriegelung: Die neurovaskuläre Struktur ist gefährdet, insbesondere bei anteroposterioren (AP) oder schrägen Verriegelungsschrauben.
* Lösung: Beachten Sie für alle Inzisionen zur Platzierung von Verriegelungsschrauben das Prinzip der **„stumpfen Präparation bis zum Knochen“**.
IV. Nachbehandlung
* Belastungsprinzipien:
* Querfrakturen: Erlauben möglicherweise sofortiges volles Körpergewicht nach der Operation.
* Komminutierte oder segmentale Frakturen: Empfehlen Sie zunächst ein belastungsfreies Auftreten mit der Zehenspitze.
* Überwachung: Überwachen Sie postoperativ sorgfältig zunehmende Schmerzen und Schwellungen und achten Sie besonders auf das Vorliegen eines akuten Koronarsyndroms (ACS).











