【Kirurgisk föreläsning】Standardiserad handbok för intramedullär spetsning av tibia (IMN): Från val av tillvägagångssätt till undvikande av fällor
Frakturer av tibiashaften är extremt vanliga skador inom ortopedisk traumatologi och orsakas vanligtvis av trauman med hög energi (till exempel bilolyckor) eller trauman med låg energi som innebär vridning.
Intramedullär spetsning är för närvarande den "gyllene standarden" för behandling av dessa frakturer. Dock är exakt val av införingspunkt, undvikande av nerv- och kärlskada samt förebyggande av kompartmentsyndrom avgörande för kirurgisk framgång.
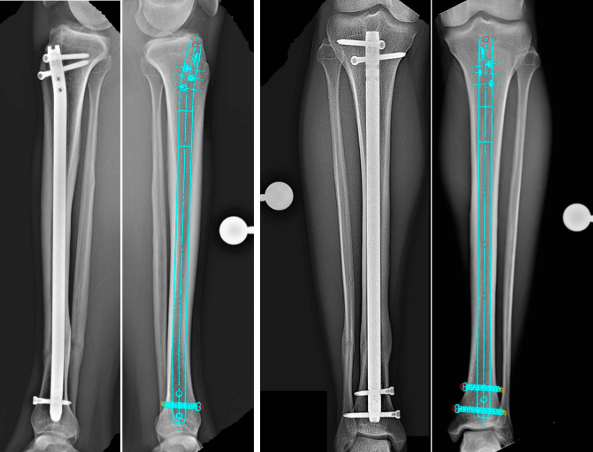
Den här artikeln ger en detaljerad översikt av den standardiserade proceduren, nyckelanatomien och vanliga kirurgiska fallgropar vid intramedullär spetsning av tibia.
I. Preoperativ bedömning och anatomiens nyckelpunkter
1. Grundläggande anatomi
Innan procedur påbörjas måste kirurgen ha ingående kunskap om följande strukturer för att undvika iatrogen skada:
* Patella och patellartendon: Bestämmer incisionsplatsen.
* Tibiakam: En viktig ytmärke.
* Knedens transversala ligament: Måste undvikas vid förberedelse av införingspunkten.
* Saphenousnerv och stor saphenösa ven: Lokaliserade i området kring de proximala låsskruvarna; felaktig teknik kan lätt skada dem.
2. Preoperativ förberedelse och positionering
* Anestesi: På grund av risken för akut kompartmentsyndrom (ACS) föredras allmän anestesi för att möjliggöra kontinuerlig postoperativ neurologisk övervakning.
* Placering: Liggande position. Den skadade extremiteten kan placeras enligt kirurgens preferens: på en radiolucida triangel, i en dragstövel eller med hjälp av en hängande ben-teknik.
* Referens: Vid komminuerade frakturer bör man överväga att förbereda och drapera den kontralaterala, oskadade extremiteten för att möjliggöra intraoperativ jämförelse av rotation och justering.
* Preoperativ mallbestämning: Mät diametern på intramedullära kanalen på röntgenbild för att säkerställa att lämpliga spetsar finns tillgängliga, särskilt hos patienter med liten kroppsstorlek.
* Varning: Om ACS misstänks preoperativt måste en dekompression (tvåincisionsbenfasciotomier) utföras före frakturfixering.
II. Kirurgiska steg (steg för steg)
1. Frakturreduktion
* C-arm-bekräftelse: Se till att tillräckliga anteroposteriora (AP) och laterala bilder kan erhållas.
* Reduktionsmetod: Stängd reduktion föredras. Percutana reductionsklor kan användas för att bibehålla justeringen. Om stängd reduktion misslyckas kan en miniöppen reduktion eller användning av en percutan reductions hammare eller pollerskruvteknik bli nödvändig.
* Bedömning: Efter reduktion bedöms rotation, längd och justering noggrant.
2. Hudinsision och exponering
* Insisionsplacering: En guidetråd kan placeras på huden längs axeln på tibialkanalen och kontrolleras med fluoroskopi för att fastställa den optimala mediolaterala incisionspositionen.
* Incisionsbana: Palpera den understa polen av patellan. Gör en longitudinell incision längs axeln på patellartendon, som sträcker sig distalt till nivån av tibialplattan.
* Djup exponering: Identifiera den mediala och laterala gränsen av patellartendon. Dela tendonet longitudinellt i mitten för att exponera den underliggande Hoffas fettkudde.
3. Bestämning av inträdespunkten (avgörande steg)
* Exponera ben: Använd självhållande retractorer för att exponera den proksimala tibialplattan och palpera den anterioara kanten av plattan.
* Hantera fettkudden: En del av Hoffas fettkudde kan avlägsnas för att förbättra sikten, men undvik överdriven resektion för att inte komma in i knäledens kapsel och skada det transversa ligamentet.
* Placera guidetråd:
* Sidovisning: Spetsen bör befinna sig precis distalt och anteriort till ledytan, vid den anterioa kanten av platån.
* AP-visning: Tråden måste vara perfekt centrerad inom medullärkanalen.
* Riktning: Förda fram tråden parallellt med långaxeln på tibiaskaftet i ca 10 cm.

(Figur: Diagram över en fraktur i tibiaskaftet)
4. Öppning och reaming
* Öppna kanal: Använd en hålborr eller en inledande reamer för att öppna den proksimala kortikalen (ca 5 cm djupt).
* Inför guidetråd: För en ballspetsad guidetråd över frakturlinjen. Tips: Att böja spetsen på tråden kan underlätta navigeringen över frakturlinjen.
* Placering av guidetråd: Den distala spetsen på guidetråden ska placeras centralt i handledsleden, cirka 1 cm proksimalt till tibias plafond. Bekräfta placeringen med AP- och laterala fluoroskopibilder.
* Reningsteknik:
* Börja med borr med minsta diameter.
* Öka i steg om 0,5 mm.
* När du hör och känner att borrhuvudet engagerar endostealet i isthmus (”kortikal vibrering”), har du nått maximal diameter. Renna 1–1,5 mm större än den avsedda spetsens diameter.
5. Införning och låsning av spets
* Sätt in huvudnageln: För den valda nageln framåt längs guidtråden genom att försiktigt knacka den förbi frakturstället. Nageln bör stanna i den distala metafysen.
* Proximal låsning:
* Koppla fast riktningshjälpmedlet. Borra från medialt till lateralt (eller enligt implantatets design).
* **Viktigt:** Utför alltid en trubbig dissektion ner till benet för att skydda saphenousvenen och dess grenar samt saphenousnerven.
* Vanligtvis placeras två skruvar (en dynamisk och en statisk).
* Distal låsning:
* Använd den fria "perfekta cirkelns"-tekniken.
* Justera C-armen tills låshålen framstår perfekt runda.
* Skydda neurovaskulära strukturer. Gör ett snitt och använd trubbig dissektion ner till benet innan borrning.
6. Sårvård
* Upnå noggrann hemostas.
* Stäng patellartendonen med avbrytande, resorberbara sömmar (t.ex. Vicryl #1).
* Stäng paratendon, subkutant vävnad och hud i lager.
III. Vanliga kirurgiska fallgropar
1. Otillräcklig reduktion
En otillräcklig reduktion är en huvudsaklig orsak till försenad knäning eller felknäning. Den gör också att guidtråden är extremt svår att förda igenom.
* Lösning: Använd frekventa fluoroskopiska kontroller. Använd percutana klor eller miniöppna tekniker vid behov.
2. Felaktig incision och inträdespunkt
Detta är en vanlig orsak till iatrogen frakturdisplacement eller feljustering.
* Excentrisk incision: En incision som är för medial eller lateral gör att införandet av guidtråden och reamingen blir excentrisk.
* Felaktig införingspunkt: Särskilt vid distala frakturer kan en felaktig införingspunkt leda till allvarlig varus/valgus- eller procurvatum/recurvatumdeformitet.
* Standard: Guidtråden måste centreras 1 cm proksimalt till handledsleden (bekräftad på AP- och laterala bilder).
3. Misslyckad identifiering av akut kompartmentsyndrom (ACS)
* Risk: Oidentifierat och outbehandlat ACS leder till permanent muskelnekros och funktionsförlust.
* Lösning: Behåll en hög misstänksamhet postoperativt. Om ACS diagnostiseras eller starkt misstänks ska omedelbara fasciotomier utföras.
4. Vårdlöshet vid vävnadshantering och termisk skada
* Termisk nekros: Att reamra för aggressivt eller med en slö reamer kan orsaka termisk osteonekros i benet.
* Neurovaskulär skada:
* Proximal låsning: Grenar av storskenvenen är i riskzonen.
* Distal låsning: Neurovaskulärt bunt är i riskzonen, särskilt vid AP- eller sned låsskruvar.
* Lösning: Följ principen om **"dull dissection ner till benet"** för alla incisioner för låsskruvar.
IV. Eftervård
* Viktbärandeprinciper:
* Transversella frakturer: Kan tillåta omedelbar full viktbärande efter operationen.
* Komminuerade eller segmentala frakturer: Rekommendera initial viktbärande med tåspetsen.
* Övervakning: Övervaka noggrant för ökad smärta och svullnad efter operationen och var uppmärksam på akut kompartmentsyndrom (ACS).











