【Хирургическа лекция】Стандартизирано ръководство за интрамедуларно фиксиране на тибията (IMN): От избор на подход до избягване на типични грешки
Фрактурите на тибията са изключително чести наранявания при ортопедична травма, обикновено резултат от травми с висока енергия (например автомобилни злополуки) или нискоенергийни торзивни наранявания.
Интрамедуларното фиксиране в момента е „златният стандарт“ за лечение на тези фрактури. Въпреки това точният избор на входната точка, избягването на невро-съдови увреждания и предотвратяването на компартментен синдром остават критични за хирургическия успех.
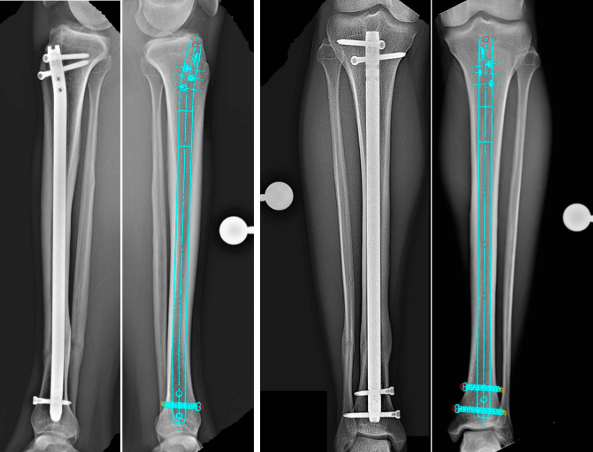
Тази статия представя подробен преглед на стандартизираната процедура, ключовата анатомия и често срещаните хирургични подводни камъни при интрамедуларно фиксиране на тibia.
I. Предоперативна оценка и ключови анатомични точки
1. Основна анатомия
Преди да пристъпи към операцията, хирургът трябва да има задълбочено познание по отношение на следните структури, за да се избегне възникването на iatrogenic увреждания:
* Черепна кост (патела) и коленната сухожилна връзка: Определят локализацията на разреза.
* Гребен на tibia: Важен повърхностен ориентир.
* Трансверзалната връзка на коляното: Трябва да се избягва по време на подготовката на входната точка.
* Сафенен нерв и голяма сафенна вена: Намират се в областта на проксималните фиксиращи винтове; неправилната техника може лесно да ги повреди.
2. Предоперативна подготовка и позициониране
* Анемия: Поради риска от острен компартментен синдром (ОКС) предпочитана е обща анестезия, за да се осигури непрекъснато следоперативно неврологично наблюдение.
* Позициониране: Хоризонтално положение по гръб. Пострадалата крайник може да се позиционира според предпочитанията на хирурга: върху рентгенопрозрачен триъгълник, в тракционен ботуш или чрез техниката на окачена крайник.
* Справка: При коминутирани фрактури се препоръчва предоперативно подготвяне и покриване на контралатералната, непострадала крайник, за да се позволи интраоперативно сравнение на ротацията и подравняването.
* Предоперативно моделиране: Измерете диаметъра на костния мозък по рентгеновия снимка, за да се гарантира наличността на подходящи по размер гвоздеи, особено при пациенти с по-нисък ръст.
* Предупреждение: Ако преди операцията се подозира ОКС, задължително трябва да се извърши декомпресия (фасциотомии на долната част на крака с два разреза) преди фиксиране на фрактура.
II. Хирургични стъпки (стъпка по стъпка)
1. Редукция на фрактурата
* Потвърждение с C-образна арка: Уверете се, че могат да бъдат получени адекватни антеропостероланални (AP) и латерални изображения.
* Метод за редукция: Предпочитана е затворена редукция. Могат да се използват перкутанни клампи за редукция, за да се запази правилното подравняване. Ако затворената редукция не успее, може да се наложи мини-отворена редукция или използването на перкутанен чук за редукция или техниката с полер винт.
* Оценка: След редукцията внимателно оценете ротацията, дължината и подравняването.
2. Кожна инцизия и експозиция
* Локализация на инцизията: Ръководната жица може да се постави върху кожата по оста на тибиалния канал и да се провери чрез флуороскопия, за да се определи оптималното положение на разреза в медиолатерална посока.
* Път на разреза: Палпирайте инфериорния полюс на надколенната кост. Направете надлъжен разрез по оста на надколенната връв, като го удължите дистално до нивото на тибиалната платформа.
* Дълбоко разкриване: Идентифицирайте медиалната и латералната граница на надколенната връв. Разделете връвта надлъжно по средната линия, за да се разкрие подлежащият мазен пад на Хофха.
3. Определяне на точката за влизане (решаваща стъпка)
* Разкриване на костта: Използвайте самозадържащи се ретрактори, за да разкриете проксималната част на тибиалната платформа, и палпирайте антериорния ръб на платформата.
* Обработка на мазния пад: Част от мазния пад на Хофха може да бъде ексцизирана, за да се подобри визуализацията, но избягвайте прекомерното премахване, за да не се наруши капсулата на коляното и да не се повреди напречната връв.
* Поставяне на водещия проводник:
* Латерална проекция: Върхът трябва да е леко дистално и антериорно спрямо ставната повърхност, в антериорния ръб на платото.
* Антеропостериорна проекция: Проводникът трябва да е идеално центриран в медуларния канал.
* Посока: Напредване на проводника успоредно на дългата ос на тибиалната шина на около 10 см.

(Фигура: Диаграма на фрактура на тибиалната шина)
4. Отваряне и разширение на канала
* Отваряне на канала: Използвайте канюлиран пробойник или входен разширител, за да отворите проксималната кортика (на дълбочина около 5 см).
* Поставяне на водеща жица: Проведете водеща жица с топчест връх през фрактурната линия. Съвет: Извиването на върха на жицата може да улесни нейното провеждане през фрактурната линия.
* Позициониране на водещата жица: Дисталният връх на водещата жица трябва да е центриран в глезенния став, приблизително на 1 см проксимално от тибиалната плоскост. Потвърдете позицията с антеропостериорна и латерална флуороскопия.
* Техника на разширение:
* Започнете с най-малкия диаметър разширител.
* Увеличавайте диаметъра с по 0,5 мм.
* Когато чуете и усетите, че разширителят се задържа в ендостеалната кортика в истмуса („кортикално дрънчене“), сте достигнали максималния диаметър. Разширете с 1–1,5 мм повече от предвидения диаметър на костния фиксатор.
5. Поставяне на костен фиксатор и фиксиране
* Поставяне на основния фиксатор: Напреднете избрания фиксатор по надлъжната проводна жица, леко потупвайки го минал фрактурното място. Фиксаторът трябва да спре в дисталната метафиза.
* Проксимално фиксиране:
* Прикачете насочващия шаблон. Свертете от медиална към латерална страна (или според конструкцията на имплантата).
* **Важно:** Винаги извършвайте тъп дисекция чак до костта, за да се предпазят сафеновата вена и нейните клонове, както и сафеновият нерв.
* Обикновено се поставят два винта (един динамичен и един статичен).
* Дистално фиксиране:
* Използвайте свободната техника „съвършен кръг“.
* Регулирайте C-рамката, докато отворите за фиксиране се покажат като идеални кръгове.
* Предпазвайте невро-съдовите структури. Направете разрез и извършете тъп дисекция чак до костта преди сверене.
6. Затваряне на раната
* Постигнете прецизна хемостаза.
* Затворете коленната сухожилна връзка с прекъснати резорбируеми шевове (напр. Vicryl №1).
* Затворете паратенон, подкожна тъкан и кожа послойно.
III. Чести хирургични грешки
1. Недостатъчно репониране
Лошото репониране е основна причина за забавено срастване или неправилно срастване. То също затруднява изключително много преминаването на водещия иглен проводник.
* Решение: Използвайте често флуороскопски проверки. При нужда прилагайте перкутанны клампи или мини-отворени техники.
2. Неправилна инцизия и точка на влизане
Това е честа причина за предизвикани от лечението фрактурни премествания или неправилно подравняване.
* Ексцентрична инцизия: Инцизията, която е твърде медиална или латерална, води до ексцентрично вкарване на водещата жица и разширение.
* Неправилно разположена входна точка: Особено при дистални фрактури неправилната входна точка може да доведе до тежки деформитети във варус/валгус или продълговат/рекурват положение.
* Стандарт: Водещата жица трябва да бъде центрирана на 1 см проксимално от глезенния став (потвърдено на антеропостериорна и латерална проекция).
3. Неуспяване да се диагностицира острата компартментна синдром (ОКС)
* Риск: Неразпознатият и нелекуван ОКС води до постоянна мускулна некроза и загуба на функция.
* Решение: Поддържайте висок индекс на подозрение след операцията. Ако синдромът е диагностициран или силно подозиран, незабавно извършете фасциотомии.
4. Небрежно обращение с тъканите и термична травма
* Термична некроза: Прекомерно агресивното или с изтъпен резец разширение може да причини термична остеонекроза на костта.
* Невро-съдови увреждания:
* Проксимално фиксиране: В риск са клоновете на сафенозната вена.
* Дистално фиксиране: В риск е невро-съдовият пакет, особено при антеропостероланални (AP) или облики фиксиращи винтове.
* Решение: Спазвайте принципа на **„тъпата дисекция чак до костта“** за всички разрези за фиксиращи винтове.
IV. Последоперативна грижа
* Принципи за натоварване с тегло:
* Трансверзални фрактури: Могат да позволят незабавно пълно натоварване с тегло след операцията.
* Коминутирани или сегментални фрактури: Препоръчва се първоначално натоварване върху пръстите на краката.
* Мониторинг: Внимателно следете за увеличаване на болката и подуването след операцията, като запазите бдителност за острото коронарно състояние (ACS).











