【Palestra Cirúrgica】Guia Padrão de Fixação Intramedular da Tíbia (IMN): Da Seleção da Abordagem à Prevenção de Armadilhas
As fraturas diafisárias da tíbia são lesões extremamente comuns em traumatologia ortopédica, geralmente resultantes de trauma de alta energia (como acidentes automobilísticos) ou de lesões torcionais de baixa energia.
A fixação intramedular é atualmente o "padrão-ouro" para o tratamento dessas fraturas. Contudo, a seleção precisa do ponto de entrada, a prevenção de lesões neurovasculares e a prevenção da síndrome compartimental permanecem fundamentais para o sucesso cirúrgico.
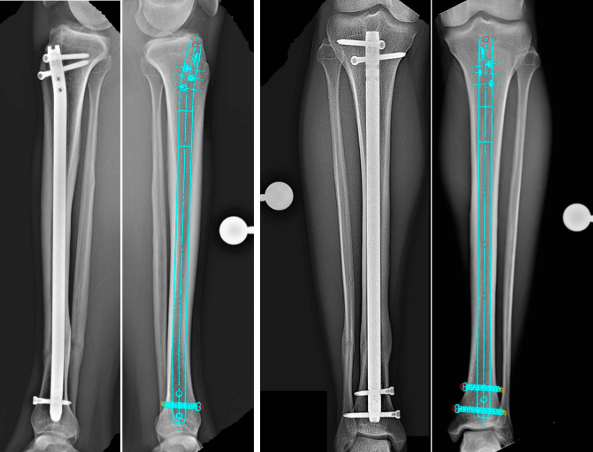
Este artigo fornece uma revisão detalhada do procedimento padronizado, da anatomia essencial e dos erros cirúrgicos mais comuns na fixação intramedular da tíbia.
I. Avaliação Pré-operatória e Pontos Anatômicos-Chave
1. Anatomia Fundamental
Antes de prosseguir, o cirurgião deve ter um conhecimento íntimo das seguintes estruturas para evitar lesões iatrogênicas:
* Patela e tendão patelar: Determina a localização da incisão.
* Crista da tíbia: Um marco anatômico superficial importante.
* Ligamento transverso do joelho: Deve ser evitado durante a preparação do ponto de entrada.
* Nervo safeno e veia safena magna: Localizados na região dos parafusos de bloqueio proximais; uma técnica inadequada pode facilmente danificá-los.
2. Preparação e posicionamento pré-operatórios
* Anestesia: Dado o risco de síndrome compartimental aguda (SCA), a anestesia geral é preferida para permitir um monitoramento neurológico contínuo no pós-operatório.
* Posicionamento: Posição supina. O membro lesionado pode ser posicionado conforme a preferência do cirurgião: sobre um triângulo radiotransparente, em uma bota de tração ou utilizando a técnica da perna suspensa.
* Referência: Em fraturas cominutivas, considere a preparação cirúrgica e a colocação de campos estéreis no membro contralateral não lesionado, para permitir comparação intraoperatória da rotação e do alinhamento.
* Planejamento pré-operatório com moldes: Meça o diâmetro do canal intramedular em radiografia para garantir a disponibilidade de hastes intramedulares de tamanho adequado, especialmente em pacientes de estatura reduzida.
* Aviso: Se houver suspeita pré-operatória de SCA, deve ser realizada uma descompressão (fasciotomias bilaterais da perna). antes fixação de fratura.
II. Etapas Cirúrgicas (passo a passo)
1. Redução da Fratura
* Confirmação com arco em C: Certifique-se de que imagens adequadas anteroposteriores (AP) e laterais possam ser obtidas.
* Método de Redução: A redução fechada é preferida. Pode-se utilizar grampos percutâneos de redução para manter o alinhamento. Caso a redução fechada falhe, pode ser necessária uma redução mini-aberta ou o uso de um martelo percutâneo de redução ou da técnica do parafuso poller.
* Avaliação: Após a redução, avalie cuidadosamente a rotação, o comprimento e o alinhamento.
2. Incisão Cutânea e Exposição
* Localização da Incisão: Um fio-guia pode ser posicionado sobre a pele ao longo do eixo do canal tibial e verificado por fluoroscopia para determinar a posição ótima da incisão mediolateral.
* Trajeto da Incisão: Palpar o polo inferior da patela. Realizar uma incisão longitudinal ao longo do eixo do tendão patelar, estendendo-se distalmente até o nível da plataforma tibial.
* Exposição Profunda: Identificar as bordas medial e lateral do tendão patelar. Dividir longitudinalmente o tendão na linha média para expor a prega adiposa de Hoffa subjacente.
3. Determinação do Ponto de Entrada (Etapa Crucial)
* Exposição Óssea: Utilizar afastadores auto-retenedores para expor a plataforma tibial proximal e palpar a borda anterior da plataforma.
* Manuseio da Prenga Adiposa: Uma porção da prega adiposa de Hoffa pode ser ressecada para melhorar a visualização, mas deve-se evitar a ressecção excessiva, a fim de prevenir a entrada na cápsula articular do joelho e lesões no ligamento transverso.
* Posicionar o fio-guia:
* Vista lateral: A ponta deve ficar logo distal e anterior à superfície articular, na borda anterior da plataforma.
* Vista ântero-posterior (AP): O fio deve estar perfeitamente centralizado dentro do canal medular.
* Direção: Avançar o fio paralelamente ao eixo longitudinal da diáfise da tíbia por aproximadamente 10 cm.

(Figura: Diagrama de uma fratura da diáfise da tíbia)
4. Abertura e alargamento do canal
* Abrir o canal: Utilizar um broca canulada ou um alargador de entrada para abrir a cortical proximal (aproximadamente 5 cm de profundidade).
* Inserir Fio-Guia: Passar um fio-guia com ponta esférica através do local da fratura. Dica: Curvar a ponta do fio pode auxiliar na sua navegação através da linha de fratura.
* Posicionamento do Fio-Guia: A ponta distal do fio-guia deve estar centralizada na articulação do tornozelo, aproximadamente 1 cm proximal ao plafond tibial. Confirmar a posição com fluoroscopia anteroposterior e lateral.
* Técnica de Alargamento:
* Iniciar com o alargador de menor diâmetro.
* Aumentar em incrementos de 0,5 mm.
* Quando você ouvir e sentir o alargador engajar a cortical endostal no ístmo ("chiado cortical"), atingiu-se o diâmetro máximo. Alargar 1–1,5 mm acima do diâmetro previsto para a haste intramedular.
5. Inserção e Bloqueio da Haste
* Inserir a Haste Principal: Avançar a haste selecionada sobre o fio-guia, batendo-a suavemente além do local da fratura. A haste deve parar na metáfise distal.
* Bloqueio Proximal:
* Fixar o guia de posicionamento. Perfurar de medial para lateral (ou conforme o projeto do implante).
* **Importante:** Realizar sempre uma dissecação romba até o osso para proteger a veia safena e seus ramos, bem como o nervo safeno.
* Normalmente, são colocados dois parafusos (um dinâmico e um estático).
* Bloqueio Distal:
* Utilizar a técnica livre de "círculo perfeito".
* Ajustar o arco em C até que os orifícios de bloqueio apareçam perfeitamente redondos.
* Proteger as estruturas neurovasculares. Realizar uma incisão e usar dissecação romba até o osso antes da perfuração.
6. Fechamento da Ferida
* Obter hemostasia meticulosa.
* Fechar o tendão patelar com suturas absorvíveis interrompidas (por exemplo, Vicryl #1).
* Fechar o paratenon, o tecido subcutâneo e a pele em camadas.
III. Erros Cirúrgicos Comuns
1. Redução Inadequada
A redução inadequada é uma causa primária de união tardia ou má união. Além disso, torna extremamente difícil a passagem do fio-guia.
* Solução: Utilizar exames fluoroscópicos frequentes. Empregar grampos percutâneos ou técnicas mini-abertas, conforme necessário.
2. Incisão e Ponto de Entrada Incorretos
Trata-se de uma causa comum de deslocamento iatrogênico da fratura ou má alinhamento.
* Incisão Excêntrica: Uma incisão muito medial ou lateral torna a inserção do fio-guia e a alargamento excêntricos.
* Ponto de Entrada Mal Posicionado: Particularmente em fraturas distais, um ponto de entrada incorreto pode levar a deformidades graves em varo/valgo ou procúrvato/recúrvato.
* Padrão: O fio-guia deve ser centralizado a 1 cm proximal à articulação do tornozelo (confirmado nas vistas ântero-posterior e lateral).
3. Falha na Identificação da Síndrome Compartimental Aguda (SCA)
* Risco: A SCA não reconhecida e não tratada leva à necrose muscular permanente e à perda funcional.
* Solução: Mantenha um alto índice de suspeita no pós-operatório. Se diagnosticada ou fortemente suspeitada, realize fasciotomias imediatas.
4. Manipulação Descuidada dos Tecidos e Lesão Térmica
* Necrose Térmica: Alargamento excessivamente agressivo ou com uma escariador desgastado pode causar osteonecrose térmica do osso.
* Lesão neurovascular:
* Bloqueio Proximal: Os ramos da veia safena estão em risco.
* Bloqueio Distal: O feixe neurovascular está em risco, especialmente com parafusos de bloqueio anteroposteriores ou oblíquos.
* Solução: Respeite o princípio da **"dissecção romba até o osso"** para todas as incisões destinadas à colocação de parafusos de bloqueio.
IV. Cuidados pós-operatórios
* Princípios de carga ponderal:
* Fraturas transversais: Podem permitir carga ponderal total imediata após a cirurgia.
* Fraturas cominutivas ou segmentares: Recomendar carga parcial inicial com toque dos dedos dos pés.
* Monitorização: Monitorar atentamente a dor e o edema crescentes no pós-operatório, mantendo vigilância rigorosa para síndrome compartimental aguda (ACS).











