【Conferencia quirúrgica】Guía operativa estandarizada para la clavación intramedular tibial (IMN): desde la selección del abordaje hasta la prevención de errores
Las fracturas diafisarias de la tibia son lesiones extremadamente frecuentes en traumatología ortopédica, que suelen producirse por traumatismos de alta energía (como accidentes de tráfico) o por lesiones torsionales de baja energía.
Actualmente, la clavación intramedular constituye el «estándar de oro» para el tratamiento de estas fracturas. Sin embargo, la selección precisa del punto de entrada, la evitación de lesiones neurovasculares y la prevención del síndrome compartimental siguen siendo factores críticos para el éxito quirúrgico.
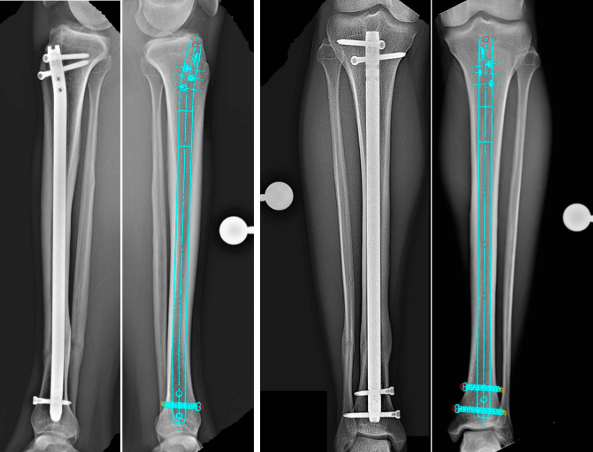
Este artículo ofrece una revisión detallada del procedimiento estandarizado, la anatomía clave y los errores quirúrgicos habituales en la clavación intramedular tibial.
I. Evaluación preoperatoria y puntos anatómicos clave
1. Anatomía fundamental
Antes de proceder, el cirujano debe conocer íntimamente las siguientes estructuras para evitar lesiones iatrogénicas:
* Rótula y tendón rotuliano: Determina la ubicación de la incisión.
* Cresta de la tibia: Un punto de referencia superficial importante.
* Ligamento transverso de la rodilla: Debe evitarse durante la preparación del punto de entrada.
* Nervio safeno y vena safena magna: Se localizan en la región de los tornillos de bloqueo proximales; una técnica inadecuada puede dañarlos fácilmente.
2. Preparación y posicionamiento preoperatorios
* Anestesia: Dado el riesgo de síndrome compartimental agudo (SCA), se prefiere la anestesia general para permitir una monitorización neurológica postoperatoria continua.
* Posicionamiento: Posición supina. La extremidad afectada puede colocarse según la preferencia del cirujano: sobre un triángulo radiotransparente, en una bota de tracción o mediante la técnica de miembro colgante.
* Referencia: En fracturas conminutas, considere la preparación quirúrgica y la colocación de campos estériles en la extremidad contralateral sana para permitir, durante la intervención, la comparación intraoperatoria de la rotación y la alineación.
* Plantilla preoperatoria: Mida el diámetro del canal intramedular en la radiografía para asegurar la disponibilidad de clavos de tamaño adecuado, especialmente en pacientes de baja estatura.
* Advertencia: Si se sospecha SCA preoperatoriamente, debe realizarse una descompresión (fasciotomías bilaterales en la pierna) antes de eso fijación de fracturas.
II. Pasos quirúrgicos (paso a paso)
1. Reducción de la fractura
* Confirmación con intensificador de imagen (C-arm): Asegúrese de que se puedan obtener imágenes adecuadas en proyección anteroposterior (AP) y lateral.
* Método de reducción: Se prefiere la reducción cerrada. Se pueden utilizar férulas percutáneas de reducción para mantener la alineación. Si la reducción cerrada fracasa, puede ser necesaria una reducción miniabierta o el uso de un martillo percutáneo de reducción o la técnica del tornillo poller.
* Evaluación: Tras la reducción, evalúe cuidadosamente la rotación, la longitud y la alineación.
2. Incisión cutánea y exposición
* Localización de la incisión: Se puede colocar un alambre guía sobre la piel a lo largo del eje del canal tibial y verificarlo mediante fluoroscopia para determinar la posición óptima de la incisión mediolateral.
* Trayecto de la incisión: Palpar el polo inferior de la rótula. Realizar una incisión longitudinal a lo largo del eje del tendón rotuliano, extendiéndola distalmente hasta el nivel de la meseta tibial.
* Exposición profunda: Identificar los bordes medial y lateral del tendón rotuliano. Dividir longitudinalmente el tendón por la línea media para exponer la almohadilla adiposa de Hoffa subyacente.
3. Determinación del punto de entrada (paso crucial)
* Exposición ósea: Utilizar retenedores auto-sostenidos para exponer la meseta tibial proximal y palpar el borde anterior de la meseta.
* Manejo de la almohadilla adiposa: Se puede extirpar una porción de la almohadilla adiposa de Hoffa para mejorar la visualización, pero se debe evitar la sobre-resección para prevenir la entrada en la cápsula articular de la rodilla y el daño al ligamento transverso.
* Colocar la guía flexible:
* Vista lateral: La punta debe situarse justo distal y anterior a la superficie articular, en el borde anterior de la meseta.
* Vista anteroposterior (AP): El alambre debe centrarse perfectamente dentro del canal medular.
* Dirección: Avanzar el alambre paralelamente al eje longitudinal del eje tibial durante aproximadamente 10 cm.

(Figura: Diagrama de una fractura del eje tibial)
4. Apertura y fresado
* Apertura del canal: Utilizar una broca canulada o un fresa de entrada para abrir la corteza proximal (aproximadamente 5 cm de profundidad).
* Introducción del alambre guía: Pase un alambre guía con punta esférica a través del sitio de la fractura. Consejo: Doblar ligeramente la punta del alambre puede ayudar a guiarlo a través de la línea de fractura.
* Colocación del alambre guía: La punta distal del alambre guía debe centrarse en la articulación del tobillo, aproximadamente 1 cm proximal al plafond tibial. Confirme la colocación mediante fluoroscopia anteroposterior y lateral.
* Técnica de fresado:
* Comience con la fresa de menor diámetro.
* Aumente el diámetro en incrementos de 0,5 mm.
* Cuando escuche y sienta que la fresa se engancha en la corteza endostea en el istmo («chasquido cortical»), habrá alcanzado el diámetro máximo. Fresar 1–1,5 mm por encima del diámetro previsto para la clavija intramedular.
5. Introducción y bloqueo de la clavija
* Insertar el clavo principal: Avanzar el clavo seleccionado sobre el alambre guía, golpeándolo suavemente para que pase el sitio de la fractura. El clavo debe detenerse en la metáfisis distal.
* Bloqueo proximal:
* Colocar la guía de posicionamiento. Perforar de medial a lateral (o según el diseño del implante).
* **Importante:** Realizar siempre una disección roma hasta el hueso para proteger la vena safena y sus ramas, así como el nervio safeno.
* Normalmente se colocan dos tornillos (uno dinámico y uno estático).
* Bloqueo distal:
* Utilizar la técnica manual libre del "círculo perfecto".
* Ajustar el arco en C hasta que los orificios de bloqueo aparezcan perfectamente redondos.
* Proteger las estructuras neurovasculares. Realizar una incisión y emplear una disección roma hasta el hueso antes de perforar.
6. Cierre de la herida
* Lograr una hemostasia meticulosa.
* Cerrar el tendón patelar con suturas absorbibles interrumpidas (por ejemplo, Vicryl n.º 1).
* Cerrar el paratenón, el tejido subcutáneo y la piel en planos sucesivos.
III. Errores quirúrgicos frecuentes
1. Reducción inadecuada
Una reducción deficiente es una causa principal de unión tardía o de consolidación viciosa. Asimismo, dificulta enormemente el paso de la guía.
* Solución: Realizar controles fluoroscópicos frecuentes. Emplear pinzas percutáneas o técnicas miniabiertas según sea necesario.
2. Incisión y punto de entrada incorrectos
Esta es una causa frecuente de desplazamiento o mala alineación de la fractura inducidos iatrogénicamente.
* Incisión excéntrica: Una incisión demasiado medial o lateral hace que la inserción del alambre guía y el fresado sean excéntricos.
* Punto de entrada mal posicionado: Especialmente en fracturas distales, un punto de entrada incorrecto puede provocar una deformidad severa en varo/valgo o en procúrvatum/recúrvatum.
* Estándar: El alambre guía debe centrarse a 1 cm proximal a la articulación del tobillo (confirmado en las vistas anteroposterior y lateral).
3. Falta de identificación del síndrome compartimental agudo (SCA)
* Riesgo: El SCA no reconocido ni tratado conduce a necrosis muscular permanente y pérdida funcional.
* Solución: Mantenga un alto índice de sospecha en el período posoperatorio. Si se diagnostica o se sospecha firmemente, realice fasciotomías inmediatas.
4. Manipulación descuidada de los tejidos y lesión térmica
* Necrosis térmica: Una escarificación demasiado agresiva o con una escarificadora desafilada puede provocar osteonecrosis térmica del hueso.
* Lesión neurovascular:
* Bloqueo proximal: Las ramas de la vena safena están en riesgo.
* Bloqueo distal: El haz neurovascular está en riesgo, especialmente con tornillos de bloqueo anteroposteriores u oblicuos.
* Solución: Apegarse al principio de **«diseción romboidal hasta el hueso»** para todas las incisiones destinadas a los tornillos de bloqueo.
IV. Cuidados posteriores
* Principios de carga ponderal:
* Fracturas transversales: Pueden permitir la carga completa inmediata tras la intervención quirúrgica.
* Fracturas conminutas o segmentarias: Recomendar la carga parcial del peso con el dedo del pie al inicio.
* Vigilancia: Vigilar estrechamente el aumento del dolor e hinchazón posoperatorios, manteniendo una vigilancia constante para detectar el síndrome compartimental agudo (ACS).











