【Хирургиялык лекция】Тибиялык интрамедуллярдык шегелдөө (IMN) стандартташтырылган операциялык жолдомо: Жакындашуу тандаасынан ката кылуу избегүүгө чейин
Тибиялык салымдын сыныгы — ортопедиялык травма боюнча өтө кең таралган жараалар, алар адатта жогорку энергиялуу травмалардан (мисалы, автокатастрофалар) же төмөн энергиялуу буруу жарааларынан пайда болот.
Интрамедуллярдык шегелдөө бул сыныктарды дарылоо үчүн азыркы убакытта «алтын стандарт» дарылоо ыкмасы болуп саналат. Бирок, кирүү нүктасын так тандоо, нерво-сосуддуу структураларга зыян келтирбөө жана компартмент синдромунун алдын алуу операциялык ийгиликке жетүү үчүн маанилүү факторлор болуп саналат.
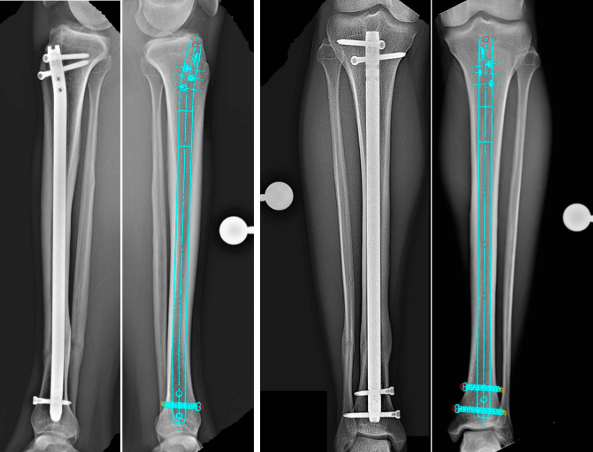
Бул макала тибиялык ичке миелдин көлөмүнө таасир этүүчү операциялардын стандартташтырылган ыкмасын, негизги анатомиясын жана жалпы кездешүүчү хирургиялык ката-кылдыктарды подрообдуу талдоот.
I. Операцияга дейинки баалоо жана анатомиялык негизги чекиттер
1. Негизги анатомия
Ишке кирбей турганда хирург төмөнкү структуралардын терең билишине ээ болушу керек, анткени аларга иатрогендик зыян келтирилбашы керек:
* Сыйырча жана сыйырча башынын башы: Кесилүүнүн жайгашуу ордуна аныктама берет.
* Тибиялык чекит: Маанилүү беттүү ориентир.
* Тизменин көндөлөт кылт: Кирүү чекитин даярдаганда анын жеринен качынып калуу керек.
* Сафен нерв жана Чоң сафен вена: Алар проксимальдык блоктоочу винттардын аймагында жайгашкан; туура эмес техника колдонулганда алардын заараланышы оңой гана болот.
2. Операцияга даярдануу жана жайгаштыруу
* Анестезия: Острую компартмент синдромунун (ОКС) рискиси барлыктан, неврологиялык баакылоону үзгүлтүз жүргүзүү үчүн жалпы анестезияны таандаш керек.
* Жайгаштыруу: Жатып жайгашуу. Жараланган конечносту хирургдун талабына ылайык: рентгенге өтмөк үч бурчтукта, тракциялык ботинка менен же башка конечносту асма техникасы менен жайгаштырууга болот.
* Булак: Көп бөлүктүү сынгандар үчүн, ротация жана түзүлүштүн ичке салыштырылышын камсыз кылуу үчүн операцияга чейин саолуу, жараланбаган конечносту даярдоо жана жабуу керек.
* Операцияга чейинки шаблондоо: Тиешелүү чабыктын өлчөмүн рентгенде ичке миелдин каналынын диаметрин өлчөп, айрыкча бийиктиги аз пациенттер үчүн тиешелүү чабыктардын болушуна көз жүгүртүңүз.
* Эскертүү: Эгерде операциядан мурда ACS субъективдүүлүгү тапшырылса, декомпрессия (эки-инцизиялык буттун фасцияларын тескериш) жасалышы керек. алдынан сыныктын фиксациясы.
II. Хирургиялык этаптар (кадам-кадам)
1. Сыныктын редукциясы
* C-арм тастыктоосу: Жетиштүү антеропостерирор (AP) жана латералдык сүрөттөр алынганын текшерип туруңуз.
* Редукция ыкмасы: Жабык редукцияга башчылык кылынат. Тескериш кламптарын колдонуп, ортогоналдыкту сактоо мүмкүн. Эгерде жабык редукция ишке ашпasa, мини-ачык редукция же перкутан редукция чөмөгү же поллер винти техникасын колдонуу керек болот.
* Баарлаушу: Редукциядан кийин, бурчу, узундугу жана ортогоналдыкты талдап караңыз.
2. Теринин кесилүүсү жана ачылуусу
* Кесилүүнүн жайгашуусу: Тибиялык каналдын огундагы тери боюнча баракча сымын коюп, флюороскопия менен текшерип, оптималдуу медиолатералдык кесилүүнүн орду аныкталат.
* Кесилүүнүн жолу: Пателланын төмөнкү чокусун тактап алыңыз. Пателлярдык жалбырагынын огундагы бойлой кесилүүнү тибиялык плато деңгээлинде төмөнкү тарапка узартыңыз.
* Терең ачылуу: Пателлярдык жалбырагынын ички жана сырткы четтерин аныктаныз. Астындагы Хоффанын майлык жамгырын ачып берүү үчүн жалбыракты ортосунан бойлой бөлүңүз.
3. Кирүү чекитин аныктоо (маанилүү кадам)
* Сыйыктыкты ачуу: Өзүн-өзү туруучу ретракторлорду колдонуп, тибиялык платонун жогорку бөлүгүн ачып, платонун алдыңкы чегин тактап алыңыз.
* Төмөнкү жагындагы майлы токойду кармап туруу: Көрүнүштү жакшыртуу үчүн Хоффанын майлы токоюнун бир бөлүгүн кесип алууга болот, бирок оорукананын капсуласына кирүүгө жана тарып турган лигаментти зыянга учурууго жол бербөө үчүн ашыкча кесүүдөн сактаныңыз.
* Башталгыч сымды орнотуу:
* Жанынан көрүнүш: Чырыгын чыңгыс бетинин төмөнкү жана алдыңкы жагында, платонын алдыңкы четинде болушу керек.
* Алдынан көрүнүш: Сым медулляр каналдын ичинде так ортосунда болушу керек.
* Таңдым: Сымды тибиялык салынган көрсөткүчтүн узун осуна параллель кылып, жакында 10 см га жылдырыңыз.

(Сүрөт: Тибиялык салынган көрсөткүчтүн сыныгынын схемасы)
4. Ачылуу жана растрация
* Ачык канал: Проксимальдык кортикалык катмарды ачуу үчүн канюляланган айл же киргизүү римерин колдонуңуз (тактап айтканда, тереңдиги ~5 см).
* Башталгыч сымды киргизүү: Сынык жеринен өтүү үчүн топуздун башы бар башталгыч сымды өткөрүңүз. Кеңеш: Сымдын учун бүгүү сынык линиясынан өтүүгө жардам берет.
* Башталгыч сымдын орну: Башталгыч сымдын дисталдык учун табан булуңунун ортосунда, тибиянын плафондунан таякча тарабынан ~1 см проксимальда орнотуңуз. Жайгашуусун AP жана боксальдык флюороскопия менен текшерип чыгыңыз.
* Римерлеу техникасы:
* Эң кичине диаметрдеги ример менен баштаңыз.
* Диаметрди 0,5 мм адымдар менен чоңойтуңуз.
* Эндостеал кортекска («кортикальдык чатырчылык») истилмуста римердин тийишүүсүн укканда жана сезгенде, сиз максималдуу диаметрге жеттиңиз. Талап кылынган шпильдин диаметринен 1–1,5 мм ичке римдөө керек.
5. Шпильди киргизүү жана блоктоо
* Негизги шпильди киргизүү: Тандалган шпильди баштагы сым аркылуу илгерилетиңиз, сынган жерден өтүшү үчүн жугуртуп киргизиңиз. Шпиль дисталдык метафизде токтоп калышы керек.
* Проксимальдык блоктоо:
* Багыттоочу приспособаны орнотуңуз. Ичке-тышкы (же импланттын конструкциясына ылайык) багытта делиңиз.
* **Маанилүү:** Сафеноз вена, анын тармактары жана сафеноз нервди коргоо үчүн сыйыктыктын жогорку катмарынан сыйыктыкка чейин түз сызыктуу диссекция жасоо керек.
* Адатта эки винт коюлат (биринчи — динамикалык, экинчиси — статикалык).
* Дисталдык блоктоо:
* «Жакшылыктын толук тегереги» техникасын колдонуңуз.
* C-армды кулакчалардын тескериштери идеалдык түрдө дөңгөлөк көрүнгөнчө башкарыңыз.
* Нейро-сосуддуу структураларды коргоңуз. Тескеришти жасап, талаа аркылуу сыйып, талаа тескериштен мурун чоң сөөктүн бетине чейин түзүлгөн талаа аркылуу иштөңүз.
6. Рана тутуу
* Жогорку даражада гемостазды камсыз кылыңыз.
* Пателлярдын синевууну токтотулган резорбцияланган тигилдер менен тутуңыз (мисалы, Vicryl #1).
* Парапателлярдын ткань, подкожный ткань жана терини катмарлар боюнча тутуңыз.
III. Кездешүүчү хирургиялык ката
1. Жетишсиз редукция
Жетишсиз редукция — кечиккен бирлешүү же түзүлбөөгө алып келген негизги себеп. Ал эми гидроводу өткөрүүгө да өтө кыйынчылык тудурат.
* Чечим: * Флюороскопиялык текшерүүлөрдү жыш колдонуңуз. Перкутан кламптарды же мини-ачык техниканы зарыл болгондо колдонуңуз.
2. Туура эмес кесилүү жана кирүү чекити
Бул иатрогендик сыныктын ордуна келбөөсү же түзөлбөөсүнүн кеңири таралган себеби.
* Эксентрик кесилүү: Кесилүү чокусу ашыкча медиалдык же латералдык болгондо, баракчанын киргизилүүсү жана раштап тазалоо эксентрик өтөт.
* Туура эмес кирүү чекити: Айрыкча дисталдык сыныктарда туура эмес кирүү чекити катуу варус/валгус же продурвация/рекурвация деформациясына алып келет.
* Стандарт: Баракчанын ортосу аяк булуңунун 1 см проксималдыгында орношууга тийиш (AP жана боковой көрүнүштөрдө тастыкташы керек).
3. Остро компартмент синдромун (ОКС) аныктоонун жетишсиздиги
* Коркунуч: Танылбаган жана дарыланбаган ОКС токойдун туруктуу некрозуна жана функционалдык ишемдүүлүккө алып келет.
* Чечим: Операциядан кийин төшөкчүлүк диагнозду тез арада коюу үчүн жогорку даражадагы шүбхөлүүлүк сактап туруңуз. Эгер диагноз коюлган же күчтүү шүбхөлүүлүк болсо, дароо фасциотомияларды жүргүзүңүз.
4. Тканьдарды абдан ыңгайсыз иштетүү жана термалдык жараат
* Термалдык некроз: Артык күчтүү римине же тупурган ример менен иштөө сөңгүктүн термалдык остеонекрозун пайда кылат.
* Нейро-сосудистик жараат:
* Проксимальдык блоктоо: Сафена венасынын тармактары коркунучка учурайт.
* Дисталдык блоктоо: Нейро-сосудистик булак коркунучка учурайт, айрыкча алдыңкы-арткы (AP) же көндөлөнгөн блоктолгон винттарды орноткондо.
* Чечим: Бардык блоктолгон винттардын тиштөрү үчүн **«сөңгүккө чейин тупурган диссекция»** принципин сактап туруңуз.
IV. Кийинки караш
* Салмақты таянып туруу принциplerи:
* Көлденең сынгылар: Операциядан кийин толук салмақты таянып турууга мүмкүндүк берет.
* Көп бөлүктүү же сегменттүү сынгылар: Башында баш бармақ менен таянып турууну көрсөтүшөт.
* Көзөмөлдөө: Операциядан кийин оору жана шишилиштин күчөшүн жакындан көзөмөлдөп, ACS (акуттук компартменттүү синдром) үчүн уйгуруу керек.











