【Conferencia cirúrxica】Guía operativa estandarizada para a clavación intramedular da tíbia (IMN): desde a selección da vía de acceso ata a prevención de erros
As fracturas do corpo da tíbia son lesións moi frecuentes na traumatoloxía ortopédica, xeralmente causadas por traumas de alta enerxía (como accidentes de tráfico) ou por lesións torsionais de baixa enerxía.
A clavación intramedular é actualmente o "tratamento estándar" para estas fracturas. Non obstante, a selección precisa do punto de entrada, a prevención de lesións neurovasculares e a prevención da síndrome compartimental seguen sendo fundamentais para o éxito cirúrxico.
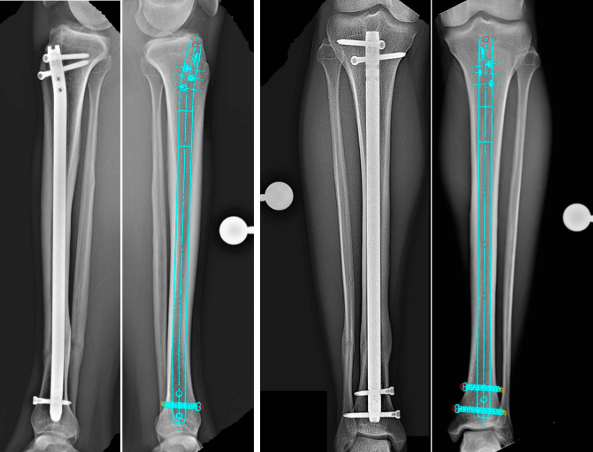
Este artigo ofrece unha revisión detallada do procedemento estandarizado, a anatomía clave e os erros cirúrxicos máis comúns na clavación intramedular tibial.
I. Avaliación preoperativa e puntos anatómicos clave
1. Anatomiá fundamental
Antes de proceder, o cirurxián debe ter un coñecemento profundo das seguintes estruturas para evitar lesións iatroxénicas:
* Rótula e tendón rotuliano: Determina a localización da incisión.
* Crista da tíbia: Un punto de referencia superficial importante.
* Ligamento transverso da xeonlla: Debe evitarse durante a preparación do punto de entrada.
* Nervo safeno e vea safena maior: Situados na rexión dos parafusos de bloqueo proximais; unha técnica inadecuada pode danalos facilmente.
2. Preparación e posicionamento preoperativos
* Anestesia: Dado o risco de síndrome compartimental aguda (SCA), prefírese a anestesia xeral para permitir un control neurolóxico continuo no período postoperatorio.
* Posicionamento: Posición supina. A extremidade lesionada pode colocarse segundo a preferencia do cirurxián: sobre un triángulo radiotransparente, nun botín de tracción ou empregando a técnica da perna colgante.
* Referencia: Nas fracturas conminutas, considere a preparación e cobertura estéril da extremidade contralateral non lesionada para permitir a comparación intraoperatoria da rotación e do alineamento.
* Plantilla preoperatoria: Mida o diámetro do canal medular na radiografía para asegurar que se dispón dos tamaños adecuados de clavos, especialmente en pacientes de estatura reducida.
* Aviso: Se se sospeita de síndrome compartimental aguda (ACS) preoperatoriamente, debe realizarse unha descompresión (fasciotomías bicrurais con dúas incisións) antes fixación da fractura.
II. Pasos cirúrxicos (paso a paso)
1. Redución da fractura
* Confirmación coa imaxe C: Asegúrese de que se poden obter imaxes adecuadas anteroposteriores (AP) e laterais.
* Método de redución: Preferíase a redución pechada. Poden empregarse garras de redución percutánea para manter a alineación. Se falla a redución pechada, pode ser necesaria unha redución miniaberta ou o uso dun martelo de redución percutáneo ou da técnica do parafuso poller.
* Avaliación: Despois da redución, avalíe coidadosamente a rotación, a lonxitude e a alineación.
2. Incisión cutánea e exposición
* Localización da incisión: Pódese colocar un fío guía na pel ao longo do eixe do canal tibial e comprobalo con fluoroscopia para determinar a posición óptima mediolateral da incisión.
* Traxectoria da incisión: Palpar o polo inferior da rótula. Realizar unha incisión longitudinal ao longo do eixe do tendón rotuliano, estendéndoa distalmente ata o nivel da plataforma tibial.
* Exposición profunda: Identificar os bordos medial e lateral do tendón rotuliano. Dividir o tendón longitudinalmente na liña media para expoñer a almohadilla de graxa de Hoffa subxacente.
3. Determinación do punto de entrada (paso crucial)
* Exposición ósea: Utilizar retractoras autostenibles para expoñer a plataforma tibial proximal e palpar a beira anterior da plataforma.
* Mancillar da almohadilla de graxa: Pode extirparse unha porción da almohadilla de graxa de Hoffa para mellorar a visualización, pero evítase a sobre-resección para non entrar na cápsula articular do xeonllo e danar o ligamento transverso.
* Colocar o fío guía:
* Vista lateral: A punta debe situarse xusto distal e anterior á superficie articular, na beira anterior da plataforma.
* Vista AP: O fío debe quedar perfectamente centrado no interior do canal medular.
* Dirección: Avanzar o fío paralelamente ao eixe lonxitudinal do eixo tibial durante aproximadamente 10 cm.

(Figura: Diagrama dunha fractura do eixo tibial)
4. Abrir e alisar
* Canal aberto: Utilice un fresa ou un escariador canulado para abrir a córtex proximal (aproximadamente 5 cm de profundidade).
* Inserción do fío guía: Pase un fío guía con punta esférica a través do sitio da fractura. Consello: Dobrar a punta do fío pode axudar a dirixilo a través da liña da fractura.
* Posicionamento do fío guía: A punta distal do fío guía debe quedar centrada na articulación do toello, aproximadamente 1 cm por enriba do plafond tibial. Confirme a colocación mediante fluoroscopia anteroposterior e lateral.
* Técnica de escariado:
* Comece co escariador de menor diámetro.
* Aumente en incrementos de 0,5 mm.
* Cando escoite e sinta como a fresa se encaixa na cortex endostea no ístmo («vibración cortical»), alcanzou o diámetro máximo. Frese 1–1,5 mm máis grande que o diámetro previsto para a clavícula.
5. Inserción e bloqueo da clavícula
* Inserción da clavícula principal: Avance a clavícula seleccionada sobre o fío guía, golpeándoa suavemente para pasala polo sitio da fractura. A clavícula debe deterse na metáfise distal.
* Bloqueo proximal:
* Acople o dispositivo de localización. Fure de medial a lateral (ou segundo o deseño do implante).
* **Importante:** Realice sempre unha disección romba ata o óso para protexer a vea safena e as súas ramas, así como o nervio safeno.
* Normalmente, colócanse dúas escravas (unha dinámica e outra estática).
* Bloqueo distal:
* Utilice a técnica manual libre do «círculo perfecto».
* Ajuste o brazo C ata que os orificios de bloqueo aparezan perfectamente redondos.
* Protexa as estruturas neurovasculares. Faga unha incisión e use a disección romba ata o óso antes de furrar.
6. Peche da ferida
* Alcance unha hemostasia minuciosa.
* Peche o tendón patelar con suturas absorxibles interrumpidas (p. ex., Vicryl #1).
* Peche o paratenón, o tecido subcutáneo e a pel en capas.
III. Erros cirúrxicos comúns
1. Redución inadecuada
Unha mala redución é unha causa principal de unión tardía ou de pseudartrose. Tamén dificulta enormemente a introdución do fío guía.
* Solução: * Use comprobacións fluoroscópicas frecuentes. Empregue garras percutáneas ou técnicas miniabertas segundo sexa necesario.
2. Incisión e punto de entrada incorrectos
Esta é unha causa frecuente de desprazamento ou mala alineación da fractura iatrogénica.
* Incisión excéntrica: Unha incisión demasiado medial ou lateral fai que a inserción do fío guía e o fresado sexan excéntricos.
* Punto de entrada mal posicionado: En particular nas fracturas distais, un punto de entrada incorrecto pode provocar unha deformidade grave en varo/valgo ou procúrvatum/recúrvatum.
* Estándar: O fío guía debe centrarse a 1 cm proximal á articulación do toello (confirmado nas vistas anteroposterior e lateral).
3. Fallo na identificación da síndrome compartimental aguda (SCA)
* Risco: A SCA non recoñecida e non tratada leva a necrose muscular permanente e perda funcional.
* Solução: Manter un alto índice de sospeita no período posoperatorio. Se se diagnostica ou se sospeita fortemente, realizar fasciotomías inmediatas.
4. Manipulación descoidada do tecido e lesión térmica
* Necrose térmica: Fresar de maneira demasiado agresiva ou cun fresador desafilado pode causar osteonecrose térmica do óso.
* Lesión neurovascular:
* Bloqueo proximal: As ramas da vea safena están en risco.
* Bloqueo distal: O fascículo neurovascular está en risco, especialmente coas escravas de bloqueo anteroposteriores ou oblicuas.
* Solução: Adeguarse ao principio de **«disección romba ata o óso»** para todas as incisións das escravas de bloqueo.
IV. Coidados posteriores
* Principios de carga ponderal:
* Fracturas transversais: Pode permitir a carga completa inmediata despois da intervención.
* Fracturas conminutivas ou segmentarias: Recoméndase comezar con carga parcial no dedo do pé.
* Vixilancia: Vixilar de forma estreita o aumento da dor e do edema despois da intervención, mantendo unha vixilancia constante para detectar o síndrome compartimental agudo (ACS).











