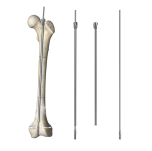
小児整形外科手術の進化は、ここ数十年で目覚ましい進展を遂げており、成長期の小児における大腿骨幹部骨折治療において画期的な解決策として、伸縮式髄内釘(テレスコピック・イントラメデュラリー・ネイル)が登場しました。この革新的な医療機器は、小児骨折管理において最も困難な課題の一つ——骨の継続的な成長に対応しつつ、最適な骨折固定を維持すること——に応えるものです。従来の剛性髄内釘では、小児の成長に伴い合併症を防ぐため、二次手術が必要となることが多くありました。しかし、伸縮式髄内釘は、自然な骨発育と完全に同期する動的な長さ調整機能を提供することで、このアプローチを革命的に変革しました。
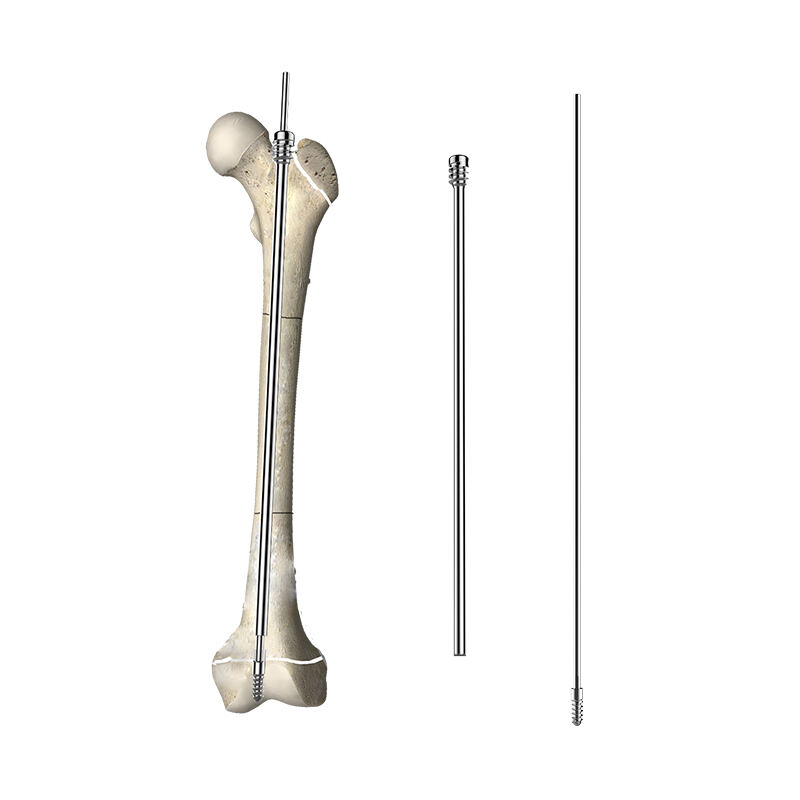
伸縮式技術の力学的原理の理解
基本設計原則
テレスコピック骨髄内釘は、長管骨の骨髄腔内で制御された拡張を可能にする高度な工学原理に基づいて動作します。この装置は、主に2つの構成要素からなります:外筒と、その筒内をスライド可能な内側ロッドです。このテレスコープ式の動作は、骨成長および骨リモデリング過程で生じる自然な生理的力に応答する、高精度に設計された内部機構によって実現されます。
テレスコピック骨髄内釘の外径は、骨内面(エンドステウム面)との最適な接触を確保しつつ、拡張機構に十分な空間を確保できるよう、慎重に算出されています。内部のスライド部品は、腐食に耐性があり、装置の機能寿命を通じて滑らかな作動を維持する生体適合性材料で製造されています。高度な表面処理により、可動部同士の摩擦が最小限に抑えられており、骨成長に伴ってテレスコピック骨髄内釘が徐々に延長されることが可能になっています。
生体力学的適応メカニズム
伸縮式髄内釘と骨成長との同期は、骨格発達過程で自然に生じる生体力学的フィードバックループに依存しています。小児が成長するにつれて、筋収縮、荷重活動、および通常の生理的ストレスによって生じる縦方向の力が、釘システム内部に制御された張力を生じさせます。これらの力がテレスコープ機構を誘発し、骨の延長速度に合わせた段階的な延長を可能にします。
研究によると、伸縮式髄内釘は成長刺激に比例して反応し、延長速度は通常、小児の年齢および成長速度に応じて月間0.5~2ミリメートルの範囲で変動する。この適応的反応により、髄腔内における釘の適切な位置が維持されるとともに、治癒期および成長期全体を通じて継続的な固定が確保される。この機構は生理学的力に対して感度が高いため、過早または過剰な延長を防ぎながら、正当な成長要求に対して十分な応答性を確保する。
臨床的応用および患者選定
最適な候補者特性
テレスコピック髄内釘の植込みに適した症例を選定するには、年齢、成長可能性、骨折様式、および全身状態など、複数の要因を慎重に検討する必要があります。通常、6歳から14歳までの小児が最適な適応対象とされますが、この年齢範囲は依然として十分な成長可能性を有すると同時に、装置を収容できるだけの十分な骨径を確保できる時期に該当します。テレスコピック髄内釘は、少なくとも2~3年の予測成長期間が残っている患者において最も良好な機能を発揮します。
骨折の特性も適応判断に影響を与えます。特に、大腿骨幹部の横骨折および短斜め骨折は、テレスコピック髄内釘固定に対して最も良好な反応を示します。一方、複雑な骨折様式、著明な粉砕骨折、または合併外傷がある場合には、代替的な治療法を検討する必要があります。また、骨質評価は極めて重要であり、十分な皮質骨厚および骨密度が確保されていないと、成長期間を通じて釘の適切な把持および安定性が得られません。
手術技術に関する考慮事項
テレスコピック髄内釘の植立には、従来の剛性髄内釘手術とは大きく異なる専門的な外科的技術が必要です。挿入部位の選定は、今後の成長パターンを考慮する必要があり、通常は大腿骨頭への血流供給を損なわないよう、大転子部から挿入します。リーミング手技は、テレスコピック髄内釘のより大きな直径に対応するとともに、骨癒合に不可欠な骨内膜血流を維持するために修正されます。
術中のテレスコピック髄内釘の位置決めには、予想される成長期間全体にわたって十分な伸長能力を確保するため、初期長さ設定を正確に算出する必要があります。外科医は、患者の成長速度、残存成長能、および最終的な髄内釘位置を考慮して、初期のテレスコープ設定を決定しなければなりません。高度な画像診断技術が最適な配置をガイドし、創閉鎖前に適切な機械的整列を確認します。
成長同期機構
生理的成長モニタリング
伸縮式髄内釘は、成長の進行状況および機械的性能をリアルタイムで評価できる高度なモニタリング機能を備えています。装置内に配置された放射線不透過性マーカーにより、定期的なフォローアップ検査時に延長距離をX線撮影で測定できます。これらの測定値は成長率に関する定量的データを提供し、臨床医が骨の発達と釘の伸長との適切な同期を確認する際の支援となります。
連続的な放射線画像測定から得られる成長速度の計算は、将来の延長ニーズを予測し、臨床的に有意となる前に潜在的な合併症を特定するのに役立ちます。伸縮式髄内釘は成長刺激に対する反応を追跡可能であり、正常な成長曲線と比較することで、治療期間中における装置の最適な機能維持が保証されます。予測される延長パターンからの逸脱が認められた場合、強化されたモニタリング体制が発動され、必要に応じて介入計画が検討されます。
適応反応機構
伸縮式髄内釘は、変動する成長速度および機械的負荷に自動的に対応できる卓越した適応能力を示します。思春期の成長スパートなど、急速な成長が起こる時期には、装置は延長速度を高めることで、延長中の骨内における適切な位置関係を維持します。一方、成長が緩やかな時期には、 テレスコピックイントラメディュラリーネイル 延長速度を低下させ、過度な延長を防止します。
この適応的反応は、軸方向荷重パターンおよび骨リモデリング活動の変化を検出する機械的フィードバックシステムを介して媒介される。急速な成長に伴う骨芽細胞活性の増加は、より強い機械的刺激を生じさせ、それがより積極的な髄内釘延長を誘発する。伸縮式髄内釘がその反応を調節できる能力により、多様な成長期を通じて自然な骨発達パターンと一貫して同期することが保証される。
従来の治療方法との優位性
二次手術の排除
テレスコピック髄内釘の最も重要な利点の一つは、従来の剛性髄内釘システムで必要とされてきた二次手術を不要にできる点にある。従来の髄内釘では、小児の成長に伴い、取り外しと再挿入がしばしば必要となり、患者は追加の手術リスク、麻酔合併症、および長期にわたる回復期間にさらされることになる。一方、テレスコピック髄内釘は自己調整機構を備えており、成長期を通じて継続的に適応するため、こうした懸念を解消する。
このような二次手術の排除は、医療費の大幅な削減、患者の罹患率の低下、および家族生活への支障の軽減につながります。保護者と小児は、追加の手術が通常不要であるという確信から得られる心理的安心感を享受し、これにより不安が軽減され、全体的な治療満足度が向上します。テレスコピック型髄内釘の長寿命化は、感染症、出血、麻酔薬暴露など、複数回の外科的介入に伴う合併症リスクも最小限に抑えます。
機能的予後の向上
臨床研究により、従来の剛性髄内釘法と比較して、伸縮式髄内釘システムを用いて治療された患者において、機能的予後が優れていることが示されています。本医療機器は成長期を通じて最適な機械的整列を維持する能力を有しており、これにより四肢長の均等化が改善され、角度変形が軽減され、全体的な機能が向上します。患者は日常生活への復帰が速く、長期的な障害発生率も低下します。
伸縮式髄内釘の動的特性は、骨のリモデリングおよび骨強度の発達の改善にも寄与します。治癒および成長期を通じて生理的な荷重パターンを維持することで、本医療機器は正常な骨構造の発達および骨ミネラル密度の最適化を促進します。その結果、将来的な外傷に対する耐性が高まり、患者の生涯にわたって機能を維持できる、より強くかつ弾力性に富んだ骨構造が形成されます。
長期的なパフォーマンスと耐久性
素材科学の革新
テレスコピック髄内釘は、長期間のインプラント期間にわたって優れた耐久性および生体適合性を確保するための先進的な材料科学技術を採用しています。チタン合金製の構造により、生理的環境下においても優れた耐食性を維持しつつ、最適な強度対重量比を実現します。特殊な表面処理技術により、摩耗粒子の発生を最小限に抑え、組織への悪影響を引き起こすリスクを低減します。
高度な製造技術により、可動部品間の寸法公差が厳密に制御され、装置の機能寿命全体にわたりスムーズなテレスコピック動作が可能になります。品質管理手順では、各テレスコピック髄内釘が延長力、疲労抵抗性、寸法安定性に関する厳格な性能仕様を満たしていることを検証します。これらの製造基準により、すべての装置ユニットで一貫した臨床性能が保証されます。
耐久性と交換時期の検討
長期のフォローアップ研究によると、伸縮式髄内釘は、小児患者において残存成長期間全体を含む5~10年あるいはそれ以上の期間にわたり、効果的に機能することが示されています。本装置の頑健な構造および信頼性の高い伸縮機構により、機械的故障を理由とした早期交換は極めて稀です。ほとんどの伸縮式髄内釘の抜去は、成長終了後に実施され、装置の不具合が原因で行われることはありません。
抜去が必要となる場合(通常は骨成熟後)には、伸縮式髄内釘を標準的な外科的手技を用いて摘出できます。長期間のインプラント留置により、完全な骨癒合および骨リモデリングが達成され、抜去時にはほぼ正常な骨構造が再建されることが多くなります。成長終了後の釘抜去を受けた患者は、長期的に優れた予後を示し、機能的制限も最小限にとどまります。
将来の発展と革新
スマート テクノロジーの統合
次世代のテレスコピック骨髄内釘システムは、モニタリング機能および治療成績をさらに向上させるスマート技術を搭載することが期待されています。統合されたセンサーにより、機械的負荷、延長速度、骨癒合の進行状況に関するリアルタイムデータが得られるようになります。こうした技術的進歩によって、より精密な治療最適化や、潜在的な合併症の早期検出が可能になります。
無線通信機能により、テレスコピック骨髄内釘の性能を遠隔監視できるようになり、臨床訪問の頻度を削減しつつも、治療経過に対する包括的な監視を維持できます。高度なアルゴリズムがセンサーデータを分析し、最適な延長パターンを予測したり、想定される性能パラメーターからの逸脱を医療従事者にアラート通知したりすることが可能です。これらの革新は、小児科領域における個別化整形外科ケアの未来を象徴しています。
臨床応用範囲の拡大
研究は、大腿骨幹部骨折を超えたテレスコピック髄内釘技術の応用拡大を引き続き探求しています。その潜在的な応用範囲には、脛骨骨折、上腕骨損傷、先天性四肢長不等症が含まれます。また、基本となるテレスコープ式原理は、外固定器や成長期の小児向け関節置換用部品など、他の整形外科デバイスにも応用可能であると考えられています。
国際共同研究では、最適な患者選択基準、洗練された手術技術、および治療成績のさらなる向上を可能にする改良型デバイス設計について調査が進められています。小児の骨生物学および生体力学に関する知見が進展するにつれ、テレスコピック髄内釘も継続的に進化しており、今後の若年患者世代にとってさらに優れた治療選択肢を提供することが期待されています。
よくある質問
テレスコピック髄内釘は、成長中の小児においてどの程度の期間機能し続けるのでしょうか?
伸縮式髄内釘は、小児患者において通常、残存する成長期間全体にわたって機能し続けます。この期間は、植込み時の年齢によって異なり、2~8年と幅があります。本装置は、大腿骨の予測される全成長量に対応するよう設計されており、ほとんどの伸縮式髄内釘は4~6センチメートルの延長能力を備えています。臨床研究によると、伸縮式髄内釘の植込み例の95%以上が、成長終了まで正常に機能し、交換や再手術を要することなく経過しています。
伸縮式髄内釘と従来型髄内釘の主な違いは何ですか
主な違いは、伸縮式髄内釘が骨の成長に伴って自動的に延長するのに対し、従来の剛性釘は固定された長さを維持する点にあります。従来の釘では、小児の成長に応じて取り外しを行い、より長い釘に交換する必要があり、通常1~3回の追加手術を要します。一方、伸縮式釘は、自然な成長力に応答する自己調整機構を備えており、このような追加手術を不要とします。さらに、伸縮式釘は小児患者を対象に特別に設計されているのに対し、従来の釘は骨格成長が完了した成人を主な対象として使用されます。
伸縮式髄内釘を装着した小児には、活動制限はありますか?
テレスコピック髄内釘を用いた小児患者は、手術後通常2~3か月以内に走行、自転車乗車、レクリエーションスポーツなど、ほとんどの日常活動へ復帰できます。ただし、コンタクトスポーツ、体操、あるいは転倒リスクの高い活動などの高衝撃負荷を伴う活動については、個々の状況に応じて、より長い制限期間が必要となる場合や、永続的な制限が求められる場合があります。テレスコピック機構は、実際には通常の荷重および活動から恩恵を受けており、生理学的な力が延長プロセスを促進します。ほとんどの小児は、適切な配慮および保護具を用いることで、学校の体育授業や組織化されたスポーツへの参加が可能です。
外科医は、テレスコピック髄内釘の延長進行状況をどのようにモニタリングしますか?
外科医は、通常、成長期中の3~6か月ごとに定期的な放射線検査(レントゲン検査)を実施し、伸縮式髄内釘の延長状況をモニタリングします。この釘にはX線不透過性マーカーが組み込まれており、X線画像上で延長距離を正確に測定できます。これらの測定値は、小児の全体的な成長速度および予測される骨の長さと比較され、適切な同期が確保されるよう管理されます。さらに、高度な画像診断技術を用いて、治療期間中の骨癒合の進行状況を評価し、髄腔内における釘の最適な位置を確認することもあります。