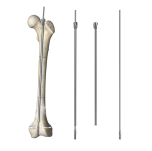
شهد تطور جراحة العظام للأطفال في العقود الأخيرة تقدّمًا ملحوظًا، حيث برزت المسامير النخاعية التلسكوبية كحلٍّ ثوريٍّ لعلاج كسور جذع عظمة الفخذ لدى الأطفال الذين لا يزالون في طور النمو. ويُعَدُّ هذا الجهاز الطبي المبتكر حلاًّ لواحدٍ من أصعب الجوانب في إدارة كسور الأطفال: أي التكيُّف مع استمرار نمو العظم مع الحفاظ في الوقت نفسه على تثبيت مثالي للكسر. فغالبًا ما كانت المسامير النخاعية الصلبة التقليدية تتطلّب إجراء عمليات جراحية ثانوية لمنع حدوث مضاعفات مع نمو الطفل، لكن المسامير النخاعية التلسكوبية أحدثت ثورةً في هذه المقاربة من خلال توفير قدرة ديناميكية على ضبط الطول تتماشى تمامًا مع عملية النمو الطبيعي للعظم.
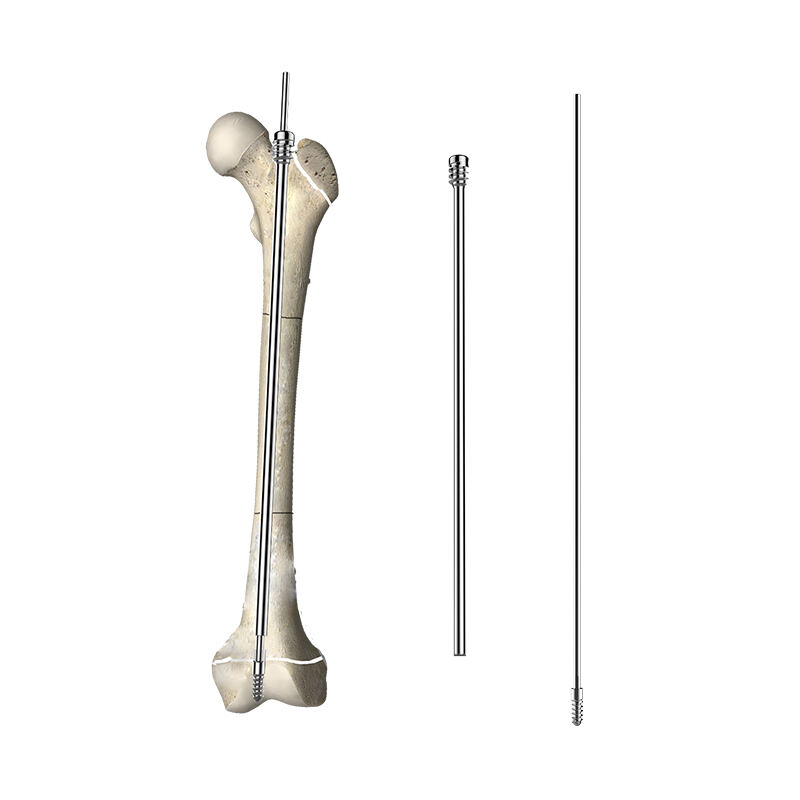
فهم آلية التكنولوجيا التلسكوبية
مبادئ التصميم الأساسية
تعمل مسمار النخاع العظمي التلسكوبي وفق مبادئ هندسية متقدمة تسمح بالتمدد المتحكم فيه داخل القناة النخاعية للعظام الطويلة. ويتكوّن الجهاز من عنصرين رئيسيين: غلاف خارجي وقضيب داخلي يمكنه الانزلاق داخل آلية الغلاف. وتُمكِّن الآليات الداخلية المصمَّمة بدقة من هذه الحركة التلسكوبية، وهي تستجيب للقوى الفسيولوجية الطبيعية التي تنشأ أثناء نمو العظم وعمليات إعادة تشكيله.
يحسب القطر الخارجي لمسمار النخاع العظمي التلسكوبي بدقة لضمان أفضل تماسٍّ مع السطح الدهني الداخلي للعظم، مع ترك مسافة كافية لآلية التمدد. وتصنع المكونات الداخلية المنزلقة من مواد حيوية التوافق لا تصدأ وتضمن سلاسة التشغيل طوال العمر الوظيفي للجهاز. كما تضمن المعالجات السطحية المتقدمة أدنى احتكاك ممكن بين الأجزاء المتحركة، ما يتيح لمسمار النخاع العظمي التلسكوبي أن يمتد تدريجيًّا مع حدوث نمو العظم.
آليات التكيّف البيوميكانيكي
يعتمد التزامن بين المسمار النخاعي التلسكوبي ونمو العظم على حلقات التغذية الراجعة البيوميكانيكية التي تحدث بشكل طبيعي أثناء تطور الهيكل العظمي. وعند نمو الطفل، تُولِّد انقباضات العضلات والأنشطة المرتبطة بتحمل الوزن والإجهادات الفسيولوجية الطبيعية قوى طولية داخل النظام العظمي، ما يخلق توتّرًا خاضعًا للرقابة داخل نظام المسمار. وتؤدي هذه القوى إلى تفعيل آلية التلسكوب، مما يسمح بالامتداد التدريجي الذي يتوافق مع معدل استطالة العظم.
تُظهر الأبحاث أن المسامير النخاعية التلسكوبية تستجيب بشكل تناسبي لتحفيزات النمو، حيث تتراوح معدلات الامتداد عادةً بين ٠٫٥ و٢ ملليمتر شهريًّا، وذلك تبعًا لعمر الطفل وسرعة نموه. ويضمن هذا الاستجابة التكيفية بقاء السلك في الوضع المثالي داخل القناة النخاعية، مع توفير تثبيت مستمر طوال مراحل الشفاء والنمو. كما أن حساسية آلية العمل تجاه القوى الفسيولوجية تمنع حدوث امتداد مبكر أو مفرط، مع ضمان استجابة كافية لمتطلبات النمو الحقيقية.
التطبيقات السريرية واختيار المرضى
الخصائص المثلى للمريض المرشح
يتطلب اختيار المرشحين المناسبين لزراعة مسمار نخاعي تلسكوبي مراعاة دقيقة لعدة عوامل، ومنها العمر، وإمكانية النمو، ونمط الكسر، والحالة الصحية العامة. وعادةً ما يمثل الأطفال الذين تتراوح أعمارهم بين ٦ و١٤ عامًا المرشحين المثاليين، إذ يتوافق هذا النطاق العمري مع إمكانية نمو متبقية كبيرة، مع ضمان وجود قطر كافي للعظام لاستيعاب الجهاز. ويؤدي المسمار النخاعي التلسكوبي أفضل أداءٍ لدى المرضى الذين يتوقع أن يظل لديهم نموٌّ لمدة سنتين إلى ثلاث سنوات على الأقل.
كما تؤثر خصائص الكسر في تحديد مدى ملاءمة المريض للعلاج، حيث يستجيب كسر منتصف عظم الفخذ ذا النمط العرضي أو المائل القصير أكثر استجابةً مواتيةً لتثبيت الكسر باستخدام المسمار النخاعي التلسكوبي. أما الأنماط المعقدة للكسور، أو التهشم الشديد، أو الإصابات المرافقة، فقد تتطلب أساليب علاج بديلة. ويُعد تقييم جودة العظم أمرًا بالغ الأهمية، لأن سمك القشرة العظمية الكافي وكثافة العظم تضمنان التثبيت السليم للمسمار واستقراره طوال فترة النمو.
اعتبارات تقنية الجراحة
تتطلب زراعة المسمار النخاعي التلسكوبي تقنيات جراحية متخصصة تختلف اختلافًا كبيرًا عن إجراءات المسامير الصلبة التقليدية. ويجب أن يراعي اختيار نقطة الدخول أنماط النمو المستقبلية، عادةً باستخدام دخول عبر الظربوز لتلافي إلحاق الضرر بتروية الرأس الفخذي بالدم. كما تُعدَّل إجراءات التوسيع لاستيعاب القطر الأكبر للمسمار النخاعي التلسكوبي مع الحفاظ على التروية العظمية الداخلية التي تُعدُّ ضرورية لالتئام العظم.
يتطلب وضع المسمار النخاعي التلسكوبي أثناء الجراحة حسابًا دقيقًا للإعدادات الأولية للطول لضمان سعة توسع كافية طوال فترة النمو المتوقعة. ويجب على الجرّاحين أخذ سرعة نمو المريض وإمكاناته المتبقية للنمو والموضع النهائي المرغوب للمسمار في الاعتبار عند تحديد إعدادات التلسكوب الأولية. وتوجِّه تقنيات التصوير المتقدمة عملية التركيب الأمثل وتوثِّق المحاذاة الميكانيكية السليمة قبل إغلاق الجرح.
آليات مزامنة النمو
مراقبة النمو الفسيولوجي
تتضمن مسمار النخاع العظمي التلسكوبي إمكانيات مراقبة متطورة تسمح بتقييم تقدم النمو والأداء الميكانيكي في الوقت الفعلي. وتتيح العلامات المشعة داخل الجهاز قياس مسافة الامتداد بالأشعة السينية أثناء الفحوصات الدورية للمتابعة. وتوفر هذه القياسات بيانات كمية عن معدلات النمو، وتساعد الأطباء في التحقق من التزامن الصحيح بين نمو العظم وتمدد المسمار.
تساعد حسابات سرعة النمو المستمدة من القياسات الشعاعية المتسلسلة في التنبؤ باحتياجات التوسع المستقبلية وتحديد المضاعفات المحتملة قبل أن تصبح ذات أهمية سريرية. ويمكن تتبع استجابة الدعامة النخاعية التلسكوبية لمثيرات النمو ومقارنتها بمنحنى النمو الطبيعي، مما يضمن أن تظل هذه الأداة تعمل بكفاءة مثلى طوال فترة العلاج. ويُفعِّل أي انحراف عن أنماط التمدد المتوقعة بروتوكولات مراقبة مكثفة وتخطيطًا محتملًا للتدخل.
آليات الاستجابة التكيفية
تتميز الدعامة النخاعية التلسكوبية بقدرات تكيفية استثنائية تسمح بالتكيف التلقائي مع معدلات النمو المختلفة والمتطلبات الميكانيكية المتغيرة. فخلال فترات النمو السريع، التي تحدث عادةً أثناء طفرات النمو البلوغية، تزداد نسبة تمدد الجهاز لضمان الحفاظ على وضعه الصحيح داخل العظم الممتد. وعلى العكس من ذلك، خلال فترات النمو البطيء، مخروط داخل النخاع التلسكوبي تنخفض نسبة تمدده لتمنع الإطالة الزائدة.
هذه الاستجابة التكيفية تتم عبر أنظمة التغذية الراجعة الميكانيكية التي تكشف التغيرات في أنماط التحميل المحوري ونشاط إعادة تشكيل العظم. وتؤدي زيادة النشاط العظمي الباني المرتبطة بالنمو السريع إلى توليد محفزات ميكانيكية معزَّزة تُحفِّز تمدُّد الدُّبُر داخل النخاع العظمي بشكل أكثر حدة. وبفضل قدرة دُبُر النخاع العظمي التلسكوبي على تعديل استجابته، يضمن هذا التوافق المستمر مع أنماط تطور العظم الطبيعي طوال مراحل النمو المختلفة.
المزايا على طرق العلاج التقليدية
استبعاد الإجراءات الثانوية
وربما تكمن أكبر ميزة للدبوس النخاعي التلسكوبي في قدرته على التخلص من الحاجة إلى إجراء عمليات جراحية ثانوية، وهي العمليات التي كانت تُعتبر تقليديًّا ضروريةً عند استخدام أنظمة الدبابيس الصلبة. فغالبًا ما تتطلب الدبابيس النخاعية التقليدية خلعها واستبدالها أثناء نمو الأطفال، ما يعرّض المرضى لمخاطر جراحية إضافية، ومضاعفات مرتبطة بالتخدير، وفترات أطول من التعافي. أما آلية التكيّف الذاتي الخاصة بالدبوس النخاعي التلسكوبي فهي تزيل هذه المخاوف تمامًا، إذ توفر تكيّفًا مستمرًّا طوال فترة النمو.
يؤدي هذا التخلص من الإجراءات الثانوية إلى تخفيضات كبيرة في تكاليف الرعاية الصحية، ومضاعفات المرضى، واختلالات حياة العائلة. ويستفيد الآباء والأطفال من الراحة النفسية الناتجة عن معرفتهم بأن الجراحات الإضافية ليست ضرورية عادةً، مما يقلل القلق ويعزز رضا المرضى العام عن العلاج. كما أن طول عمر الدعامة النخاعية التلسكوبية يقلل أيضًا من خطر حدوث مضاعفات مرتبطة بالتدخلات الجراحية المتعددة، ومنها العدوى وفقدان الدم والتعرض للتخدير.
نتائج وظيفية محسَّنة
تُظهر الدراسات السريرية نتائج وظيفية متفوِّقة لدى المرضى الذين عُولجوا بأنظمة المسامير النخاعية التلسكوبية مقارنةً بالأساليب التقليدية للمسامير الصلبة. ويؤدي قدرة الجهاز على الحفاظ على المحاذاة الميكانيكية المثلى طوال فترات النمو إلى تحسُّن تكافؤ طول الأطراف، والحد من التشوهات الزاوية، وتعزيز الوظيفة العامة. كما يعود المرضى إلى أنشطتهم الطبيعية بشكل أسرع، وتقل معدلات العجز على المدى الطويل.
وتُسهم الخصائص الديناميكية للمسامير النخاعية التلسكوبية أيضًا في تحسين إعادة تشكيل العظم وتطوير قوته. وبفضل الحفاظ على أنماط التحميل الفسيولوجية طوال مراحل الشفاء والنمو، يحفِّز الجهاز تطور بنية العظم الطبيعية وتحسين كثافته المعدنية. وينتج عن ذلك هياكل عظمية أقوى وأكثر مقاومةً، ما يجعلها أفضل في تحمل الإصابات المستقبلية والحفاظ على الوظيفة طوال حياة المريض.
الأداء طويل الأمد والمتانة
ابتكارات في علوم المواد
تتضمن المسمار النخاعي التلسكوبي ابتكارات متقدمة في علوم المواد تضمن متانة استثنائية وتوافقًا حيويًّا ممتازًا طوال فترات الزرع الممتدة. وتوفّر تركيبة سبيكة التيتانيوم نسبة مثلى بين القوة والوزن مع الحفاظ على مقاومة ممتازة للتآكل في البيئة الفسيولوجية. كما تقلّل المعالجات السطحية المتخصصة من إنتاج جزيئات التآكل وتخفّف من خطر حدوث ردود فعل ضارة في الأنسجة.
تكفل تقنيات التصنيع المتقدمة تحديدًا دقيقًا للتسامح بين المكونات المتحركة، مما يمكّن من حركة تلسكوبية سلسة طوال العمر الوظيفي للجهاز. وتتحقق إجراءات مراقبة الجودة من أن كل مسمار نخاعي تلسكوبي يستوفي المواصفات الأداء الصارمة الخاصة بقوة التمدد، ومقاومة التعب، والاستقرار البُعدي. وتكفل هذه المعايير التصنيعية أداءً سريريًّا متناسقًا عبر جميع وحدات الجهاز.
اعتبارات العمر الافتراضي والاستبدال
تشير الدراسات الطويلة الأمد لمتابعة المرضى إلى أن المسامير النخاعية التلسكوبية يمكن أن تؤدي وظيفتها بكفاءة لمدة ٥–١٠ سنوات أو أكثر، وغالبًا ما تغطي هذه الفترة كامل فترة النمو المتبقية لدى المرضى الأطفال. وبفضل تصميم الجهاز المتين وآلياته التلسكوبية الموثوقة، نادرًا ما يلزم استبداله مبكرًا بسبب عطل ميكانيكي. أما معظم حالات إزالة المسامير النخاعية التلسكوبية فهي تتم بعد اكتمال النمو العظمي، وليس بسبب خلل في أداء الجهاز.
وعندما تصبح الإزالة ضروريةً عادةً بعد بلوغ الهيكل العظمي مرحلة النضج، يمكن استخراج المسامير النخاعية التلسكوبية باستخدام التقنيات الجراحية القياسية. ويسمح فترة الزرع الممتدة بالشفاء العظمي الكامل وإعادة تشكيل العظم، ما يؤدي غالبًا إلى استعادة بنية العظم شبه الطبيعية وقت الإزالة. أما المرضى الذين يخضعون لإزالة المسامير بعد اكتمال النمو، فيحققون عادةً نتائج ممتازة على المدى الطويل مع حدٍّ أدنى من القيود الوظيفية.
التطورات والابتكارات المستقبلية
دمج التكنولوجيا الذكية
من المتوقع أن تتضمن أنظمة المسامير النخاعية التلسكوبية من الجيل القادم ميزات تكنولوجيا ذكية تعزِّز بشكلٍ أكبر قدرات المراقبة ونتائج العلاج. وقد توفر أجهزة الاستشعار المدمجة بياناتٍ فوريةً حول الأحمال الميكانيكية، ومعدلات التمدد، وتقدُّم شفاء العظم. وستمكِّن هذه التطورات التكنولوجية من تحسين العلاج بدقةٍ أعلى، والكشف المبكر عن المضاعفات المحتملة.
قد تتيح إمكانات الاتصال اللاسلكي مراقبة أداء المسامير النخاعية التلسكوبية عن بُعد، مما يقلل من تكرار الزيارات السريرية مع الحفاظ على رقابة شاملة على تقدُّم العلاج. ويمكن للخوارزميات المتقدمة تحليل بيانات أجهزة الاستشعار للتنبؤ بأنماط التمدد المثلى، وإخطار الأطباء بأي انحرافات عن معايير الأداء المتوقعة. وتمثل هذه الابتكارات مستقبل الرعاية العظمية المُخصَّصة لدى الفئة السكانية pediatric (الأطفال).
توسيع التطبيقات السريرية
تستمر الأبحاث في استكشاف تطبيقات أوسع لتكنولوجيا المسامير النخاعية التلسكوبية خارج كسور جذع عظمة الفخذ. وتشمل التطبيقات المحتملة كسور العظمة الظنبوبية، وإصابات عظمة العضد، والاختلافات الخلقية في طول الأطراف. كما يمكن أيضًا تكييف المبادئ الأساسية للتلسكوبية لاستخدامها في أجهزة عظمية أخرى، مثل أجهزة التثبيت الخارجي ومكونات استبدال المفاصل المخصصة للأطفال الذين لا يزالون في مرحلة النمو.
وتُجري دراسات تعاونية دولية بحوثًا حول معايير اختيار المرضى الأمثل، والتقنيات الجراحية المُحسَّنة، وتصاميم الأجهزة المطورة التي قد تؤدي إلى تحسين النتائج بشكلٍ أكبر. وتظل المسمار النخاعي التلسكوبي في طور التطور المستمر مع تقدمنا في فهم علم الأحياء العظمي لدى الأطفال وعلم البيوميكانيكا العظمية لديهم، مما يبشر بتوفير خيارات علاجية أفضل للأجيال القادمة من المرضى الصغار.
الأسئلة الشائعة
كم تدوم المدة التي يبقى فيها المسمار النخاعي التلسكوبي فعّالًا لدى الطفل الذي لا يزال في مرحلة النمو؟
عادةً ما تظل المسمار النخاعي التلسكوبي وظيفيًا طوال فترة النمو المتبقية بالكامل لدى المرضى الأطفال، والتي قد تتراوح بين سنتين وثماني سنوات اعتمادًا على عمر الطفل وقت الزراعة. وقد صُمّمت هذه الأداة لاستيعاب إجمالي النمو المتوقع للعَظمة الفخذية، حيث توفر معظم المسامير قدرة تمدّد تتراوح بين ٤ و٦ سنتيمترات. وتُظهر الدراسات السريرية أن أكثر من ٩٥٪ من زراعات المسامير النخاعية التلسكوبية تعمل بشكلٍ سليم حتى اكتمال النمو دون الحاجة إلى استبدالها أو إجراء جراحة تصحيحية.
ما هي الاختلافات الرئيسية بين المسامير النخاعية التلسكوبية والمسامير النخاعية التقليدية؟
الفرق الرئيسي يكمن في قدرة الدعامة النخاعية التلسكوبية على التمدد تلقائيًّا مع نمو العظم، بينما تحتفظ الدعامات الصلبة التقليدية بطولٍ ثابت. وغالبًا ما تتطلب الدعامات التقليدية إزالتها واستبدالها بدعامات أطول مع نمو الطفل، ما يستلزم عادةً إجراء ١–٣ عمليات جراحية إضافية. أما الدعامات التلسكوبية فتُلغي هذه الحاجة تمامًا بفضل آلية ضبط ذاتي تتفاعل مع قوى النمو الطبيعية. علاوةً على ذلك، صُمِّمت الدعامات التلسكوبية خصيصًا للمرضى الأطفال، في حين تُستخدم الدعامات التقليدية بشكل رئيسي لدى البالغين ذوي النمو الهيكلي المكتمل.
هل توجد أي قيود على الأنشطة للأطفال الذين خضعوا لتركيب دعامة نخاعية تلسكوبية؟
يمكن للأطفال الذين خضعوا لعملية زراعة دبابيس نخاعية تلسكوبية العودة عادةً إلى معظم الأنشطة الطبيعية خلال ٢–٣ أشهر بعد الجراحة، بما في ذلك الركض وركوب الدراجة والرياضات الترفيهية. ومع ذلك، قد تتطلب الأنشطة عالية التأثير مثل الرياضات الاحتكاكية أو الجمباز أو الأنشطة التي تحمل خطرًا مرتفعًا للسقوط فترات حظر أطول أو قيودًا دائمة حسب الظروف الفردية لكل طفل. وبالفعل فإن الآلية التلسكوبية تستفيد من التحميل الطبيعي والنشاط البدني، لأن القوى الفسيولوجية تساعد في دفع عملية التمدد. ويمكن لمعظم الأطفال المشاركة في حصص التربية البدنية المدرسية والرياضات المنظمة مع إدخال التعديلات المناسبة واستخدام المعدات الواقية.
كيف يراقب الجرّاحون تقدُّم عملية تمدد الدبابيس النخاعية التلسكوبية؟
يقوم الجراحون بمراقبة تمدد الظفر النخاعي التلسكوبي عبر فحوصات شعاعية روتينية، تُجرى عادةً كل ٣–٦ أشهر خلال فترة النمو الفعّالة. ويحتوي الظفر على علامات مشعة تسمح بقياس دقيق لمسافة التمدد في الصور الشعاعية. وتُقارن هذه القياسات مع سرعة نمو الطفل الإجمالية والطول المتوقع للعَظْم لضمان التنسيق السليم. كما قد تُستخدم تقنيات التصوير المتقدمة لتقييم تقدّم التئام العظم والتحقق من وضع الظفر الأمثل داخل القناة النخاعية طوال فترة العلاج.
جدول المحتويات
- فهم آلية التكنولوجيا التلسكوبية
- التطبيقات السريرية واختيار المرضى
- آليات مزامنة النمو
- المزايا على طرق العلاج التقليدية
- الأداء طويل الأمد والمتانة
- التطورات والابتكارات المستقبلية
-
الأسئلة الشائعة
- كم تدوم المدة التي يبقى فيها المسمار النخاعي التلسكوبي فعّالًا لدى الطفل الذي لا يزال في مرحلة النمو؟
- ما هي الاختلافات الرئيسية بين المسامير النخاعية التلسكوبية والمسامير النخاعية التقليدية؟
- هل توجد أي قيود على الأنشطة للأطفال الذين خضعوا لتركيب دعامة نخاعية تلسكوبية؟
- كيف يراقب الجرّاحون تقدُّم عملية تمدد الدبابيس النخاعية التلسكوبية؟