Розвиток ортопедичної травматології досяг вирішального етапу завдяки появи персоналізованих внутрішньомозкових штифів, які кардинально змінюють підходи до лікування переломів. Сучасне комп’ютерне моделювання та аналіз методом скінченних елементів дозволили хірургам розробляти рішення, адаптовані до конкретного пацієнта, що враховують індивідуальні анатомічні особливості та біомеханічні вимоги. Цей технологічний прорив означає значний крок уперед порівняно з традиційними імплантами «один розмір підходить усім», забезпечуючи покращені результати загоєння та зниження частоти ускладнень у випадках складних переломів.
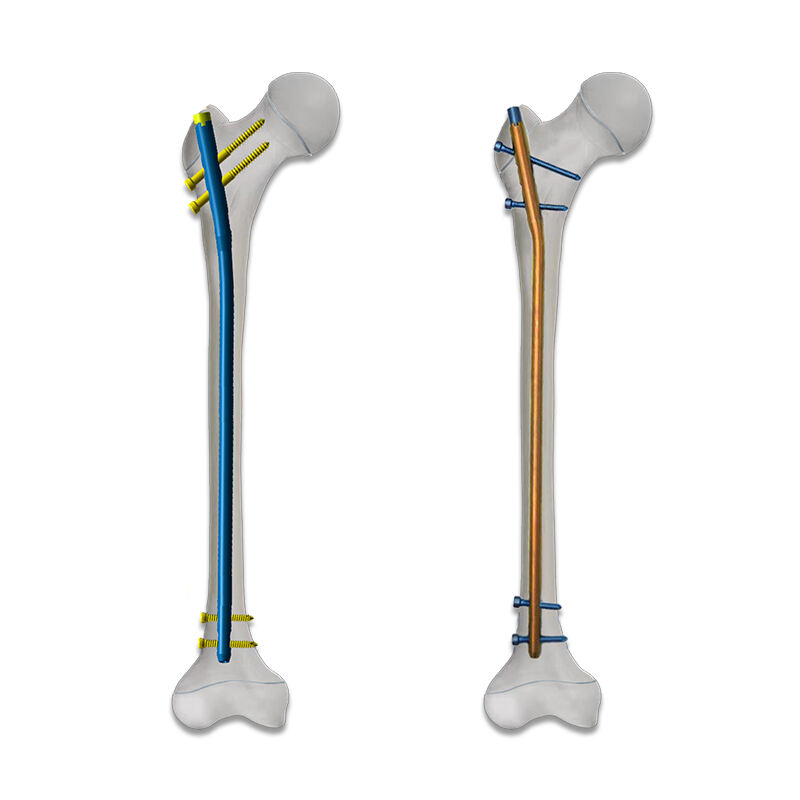
Сучасна ортопедична хірургія вимагає точних інструментів, здатних враховувати різноманітні групи пацієнтів та складні анатомічні конфігурації. Розробка персоналізованих внутрішньомозкових (IM) штирів за допомогою оптимізації методом скінченних елементів є результатом поєднання інженерної досконалості та клінічної експертизи. Цей інноваційний підхід усуває фундаментальні обмеження стандартних конструкцій імплантатів шляхом включення до процесу проектування параметрів геометрії, вимірювань щільності кістки та умов механічного навантаження, специфічних для кожного пацієнта.
Метод скінченних елементів у проектуванні імплантатів
Основи комп’ютерного моделювання
Основою персоналізованих інтрамедуллярних (IM) штирів є складні обчислювальні методи моделювання, які імітують реальні біомеханічні умови. Метод скінченних елементів дозволяє інженерам передбачати закономірності розподілу напружень, виявляти потенційні точки руйнування та оптимізувати властивості матеріалів ще до створення фізичного прототипу. Такий обчислювальний підхід значно скорочує терміни й витрати на розробку, забезпечуючи при цьому оптимальні експлуатаційні характеристики для кожного окремого пацієнта.
Сучасні програмні платформи дозволяють детально моделювати взаємодію кістки та імплантату з урахуванням таких факторів, як варіації товщини кортикальної кістки, щільність губчастої кістки та сценарії динамічного навантаження. Ці симуляції надають безцінні дані про те, як персоналізовані інтрамедуллярні (IM) штири будуть функціонувати в фізіологічних умовах, що дозволяє проводити ітеративне удосконалення конструкції для покращення клінічних результатів.
Оптимізація властивостей матеріалу
Підбір і оптимізація матеріалів для персоналізованих внутрішньомозкових (IM) штирів вимагають ретельного врахування біосумісності, міцності на розтяг і стійкості до втоми. Метод скінченних елементів дозволяє інженерам оцінювати різні комбінації матеріалів та геометричні конфігурації з метою досягнення оптимального узгодження жорсткості між імплантатом і навколишньою кістковою тканиною. Такий підхід мінімізує ефекти екранировання напружень, що можуть призвести до резорбції кістки та послаблення імплантата з часом.
Сучасні матеріали, що використовуються в персоналізованих внутрішньомозкових (IM) штирях, включають титанові сплави, різновиди нержавіючої сталі та нові біосумісні композити. Кожен із цих матеріалів має свої унікальні переваги й виклики, які необхідно ретельно оцінювати за допомогою обчислювального моделювання та протоколів біомеханічних випробувань.
Протоколи біомеханічної валідації
Методики лабораторних випробувань
Комплексне біомеханічне відтворення персоналізованих внутрішньомозкових штифів вимагає суворих лабораторних протоколів випробувань, що імітують фізіологічні умови навантаження. Ці випробування оцінюють роботу імплантатів у різних сценаріях, зокрема при осьовому стиску, крутильному навантаженні та циклічній втомі.
Стандартизовані протоколи випробувань забезпечують відповідність персоналізованих внутрішньомозкових штифів або перевищення ними регуляторних вимог, надаючи клініцистам впевненості у їх експлуатаційних характеристиках. До таких процедур відтворення зазвичай належать статичні випробування на міцність, динамічний аналіз на втому та оцінка стійкості до корозії в умовах, що імітують фізіологічні.
Клінічні кореляційні дослідження
Перехід від лабораторної валідації до клінічного застосування вимагає комплексних кореляційних досліджень, які демонструють ефективність персоналізованих внутрішньомозкових (IM) штифтів у реальних хірургічних сценаріях. У цих дослідженнях відстежуються результати лікування пацієнтів, темпи загоєння та частота ускладнень для підтвердження теоретичних переваг, передбачених методом скінченних елементів.
Довгострокові клінічні дані надають необхідний зворотний зв’язок для постійного вдосконалення алгоритмів проектування та виробничих процесів. Такий ітеративний підхід забезпечує постійну еволюцію персоналізованих IM-штифтів на основі клінічних даних та відгуків хірургів, що призводить до поступового покращення результатів лікування пацієнтів.
Виробничі аспекти персоналізованих імплантатів
Технології додавального виробництва
Виробництво персоналізованих інтрамедуллярних (IM) шурупів значною мірою залежить від передових технологій адитивного виробництва, що дозволяють економічно виготовляти геометрії, спеціально розроблені для окремих пацієнтів. Технології тривимірного друку забезпечують створення складних внутрішніх структур та текстур поверхонь, яких неможливо досягти за допомогою традиційних методів виробництва. Ці можливості дозволяють створювати імплантати з оптимізованими візерунками пористості та характеристиками шорсткості поверхні.
Заходи контролю якості для адитивно виготовлених персоналізованих інтрамедуллярних (IM) шурупів включають перевірку розмірів, аналіз якості обробки поверхні та підтвердження механічних властивостей. Кожен імплантат проходить ретельний контроль, щоб забезпечити відповідність проектним специфікаціям та регуляторним вимогам перед клінічним використанням.
Протоколи стерилізації та упакування
Унікальні геометрії та матеріали, використані у персоналізованих інтрамедуллярних нігтях, вимагають спеціалізованих протоколів стерилізації та упаковки для збереження стерильності й запобігання пошкодженню під час транспортування та зберігання. Стандартні методи стерилізації мають бути валідованими для кожного матеріалу та геометричної конфігурації, щоб забезпечити їх ефективність без порушення властивостей імплантатів.
Системи упаковки для персоналізованих інтрамедуллярних нігтях мають забезпечувати розміщення неправильних форм і надавати достатній захист під час перевезення, одночасно зберігаючи бар’єри стерильності. Ці аспекти ускладнюють логістичний ланцюг, однак є обов’язковими для забезпечення безпеки пацієнтів та ефективності імплантатів.
Клінічне застосування та відбір пацієнтів
Аналіз типу перелому
Відбір відповідних кандидатів на персоналізовані інтрамедуллярні нігті вимагає комплексного аналізу патернів переломів, якості кісткової тканини та індивідуальних чинників пацієнта. Складні переломи з багатьма уламками, остеопоротичні стан кісток та ревізійні операції найбільше вигідно відповідають персоналізованим підходам, які можуть враховувати унікальні анатомічні особливості.
Сучасні методи візуалізації, зокрема комп’ютерна томографія та магнітно-резонансна томографія, надають детальну анатомічну інформацію, що спрямовує процес проектування персоналізованих внутрішньомозкових (IM) штифів. Ці дані візуалізації дозволяють виконати точне геометричне моделювання та оптимальне розміщення імплантатів для покращення результатів загоєння.
Модифікації хірургічної техніки
Застосування персоналізованих IM-штифів часто вимагає модифікації стандартних хірургічних технік, щоб врахувати унікальну геометрію імплантатів та вимоги до їх розміщення. Для забезпечення оптимального розміщення імплантатів та зменшення ризику оперативних ускладнень може знадобитися спеціальна підготовка хірургів та використання спеціалізованого інструментарію.
Програмне забезпечення для передопераційного планування дозволяє хірургам візуалізувати розміщення імплантатів та відпрацьовувати хірургічні підходи за допомогою симуляцій у віртуальній реальності. Така підготовка підвищує точність хірургічного втручання, скорочує тривалість операції та покращує результати щодо безпеки пацієнтів.
Майбутні розробки персоналізованих ортопедичних імплантатів
Інтеграція розумних матеріалів
Наступне покоління персоналізованих внутрішньомозкових (IM) штирів може включати «розумні» матеріали, які реагують на фізіологічні умови або забезпечують можливості моніторингу в реальному часі. Сплави з пам’яттю форми, п’єзоелектричні матеріали та біоактивні покриття — це нові технології, які здатні покращити ефективність імплантатів та клінічні результати для пацієнтів.
Інтеграція сенсорних технологій у персоналізовані внутрішньомозкові (IM) штири може надавати цінні дані про стадії загоєння, характер навантажень та ефективність імплантатів протягом часу. Ця інформація дозволить забезпечити більш точну післяопераційну догляд та раннє виявлення потенційних ускладнень.
Штучний інтелект у процесі оптимізації проектування
Алгоритми машинного навчання та штучний інтелект усе частіше інтегруються в процес проектування персоналізованих внутрішньомозкових (IM) нігтів. Ці технології можуть аналізувати великі бази даних щодо результатів лікування пацієнтів та даних про ефективність імплантатів, щоб оптимізувати параметри проектування й передбачити рівень клінічного успіху.
Автоматизована оптимізація проектування за допомогою штучного інтелекту може значно скоротити час, необхідний для розробки персоналізованих внутрішньомозкових (IM) нігтів, одночасно підвищуючи їх ефективність. Ця технологія має зробити персоналізовані імплантати більш доступними та економічно вигідними для ширшого кола пацієнтів.
Економічні аспекти та вплив на систему охорони здоров’я
Аналіз витрат і вигоди
Економічний вплив персоналізованих внутрішньомозкових (IM) нігтів слід оцінювати з урахуванням як початкових витрат, так і довгострокових економій у сфері охорони здоров’я. Хоча персоналізовані імплантати можуть вимагати більших первинних інвестицій, вони часто призводять до зниження рівня ускладнень, скорочення термінів реабілітації та покращення функціональних результатів, що компенсує початкові витрати.
Системи охорони здоров'я все частіше визнають цінність індивідуалізованих внутрішньомозкових (IM) штифтів у зменшенні кількості повторних операцій, мінімізації післяопераційних ускладнень та підвищенні рівня задоволеності пацієнтів. Ці фактори сприяють загальному зниженню витрат на охорону здоров'я та покращенню показників якості надання медичної допомоги.
Тенденції ринкового впровадження
Впровадження індивідуалізованих IM-штифтів прискорюється внаслідок зниження виробничих витрат та постійного нарощування клінічних даних, що підтверджують їх ефективність. Крупні виробники ортопедичних пристроїв значно інвестують у технології індивідуальних імплантатів, щоб задовольнити зростаючий попит хірургів та пацієнтів.
Регуляторні рамки розвиваються, щоб враховувати індивідуалізовані медичні вироби, зберігаючи при цьому стандарти безпеки. Такі зміни полегшують вихід на ринок інноваційних індивідуалізованих IM-штифтів і стимулюють подальший технологічний прогрес у цій галузі.
ЧаП
Що робить індивідуалізовані IM-штифти відмінними від стандартних імплантатів
Персоналізовані внутрішньомозкові (IM) штифти розроблено спеціально для окремих пацієнтів із застосуванням передових даних візуалізації та обчислювальних моделювальних методів. На відміну від стандартних імплантатів, які мають фіксовані розміри й форму, персоналізовані IM-штифти оптимізовано з урахуванням унікальної анатомії, щільності кістки та біомеханічних вимог кожного пацієнта. Така персоналізація забезпечує краще прилягання, покращені результати загоєння та зменшення ускладнень порівняно з традиційним підходом «один розмір підходить усім».
Скільки часу потрібно на виготовлення персоналізованих IM-штифтів?
Термін виготовлення персоналізованих IM-штифтів зазвичай становить від 2 до 4 тижнів і залежить від складності проектування та виробничих процесів. До цього терміну входять час на обчислювальне моделювання, аналіз методом скінченних елементів, адитивне виробництво, контроль якості та стерилізаційні процедури. Сучасні виробничі потужності працюють над скороченням цих термінів без зниження стандартів якості.
Чи підходять індивідуалізовані внутрішньомозкові (IM) гвізди для всіх типів переломів?
Індивідуалізовані внутрішньомозкові (IM) гвізди особливо ефективні при складних переломах, повторних операціях та випадках, пов’язаних із унікальними анатомічними варіаціями або погіршеною якістю кісткової тканини. Прості переломи в здоровій кістці, як правило, не потребують індивідуального підходу й можуть бути ефективно ліковані за допомогою стандартних імплантатів. Рішення щодо використання індивідуалізованих внутрішньомозкових (IM) гвіздів має прийматися з урахуванням індивідуальних особливостей пацієнта та характеристик перелому у консультації з ортопедичними спеціалістами.
Який рівень успішності індивідуалізованих внутрішньомозкових (IM) гвіздів порівняно зі стандартними імплантатами?
Клінічні дослідження свідчать про те, що індивідуалізовані внутрішньомозкові (IM) штифти демонструють вищі показники успішності щодо зростання кістки, зниження ускладнень та покращення функціональних результатів порівняно зі стандартними імплантатами в підходящих випадках. Показники успішності варіюються залежно від особливостей пацієнта та складності перелому, однак індивідуалізовані підходи, як правило, забезпечують покращення термінів заживлення на 10–15 % та зниження частоти ускладнень на 20–25 % у складних випадках, що вимагають спеціалізованих рішень.
Зміст
- Метод скінченних елементів у проектуванні імплантатів
- Протоколи біомеханічної валідації
- Виробничі аспекти персоналізованих імплантатів
- Клінічне застосування та відбір пацієнтів
- Майбутні розробки персоналізованих ортопедичних імплантатів
- Економічні аспекти та вплив на систему охорони здоров’я
-
ЧаП
- Що робить індивідуалізовані IM-штифти відмінними від стандартних імплантатів
- Скільки часу потрібно на виготовлення персоналізованих IM-штифтів?
- Чи підходять індивідуалізовані внутрішньомозкові (IM) гвізди для всіх типів переломів?
- Який рівень успішності індивідуалізованих внутрішньомозкових (IM) гвіздів порівняно зі стандартними імплантатами?