Развитие хирургии травм опорно-двигательного аппарата достигло поворотного момента с появлением персонализированных интрамедуллярных гвоздей, которые кардинально меняют подходы к лечению переломов. Современное вычислительное моделирование и анализ методом конечных элементов позволили хирургам разрабатывать решения, адаптированные под конкретного пациента, с учётом индивидуальных анатомических особенностей и биомеханических требований. Это технологическое достижение знаменует собой значительный скачок вперёд по сравнению с традиционными имплантатами «один размер подходит всем», обеспечивая улучшение результатов заживления и снижение частоты осложнений при сложных переломах.
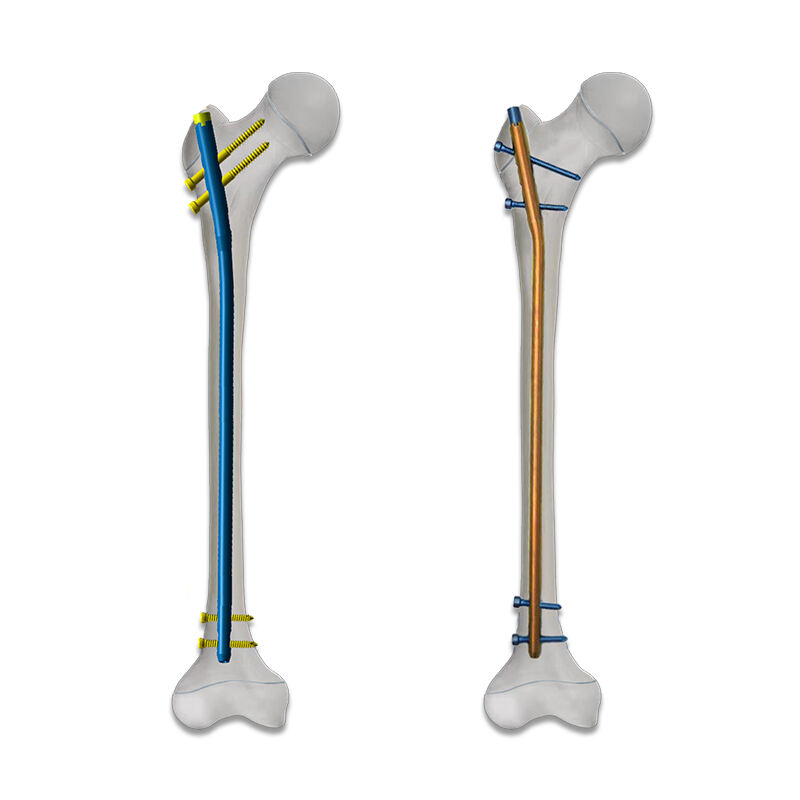
Современная ортопедическая хирургия требует высокоточных инструментов, способных адаптироваться к разнообразным группам пациентов и сложным анатомическим конфигурациям. Разработка персонализированных внутримозговых гвоздей (IM-гвоздей) с использованием оптимизации методом конечных элементов представляет собой синтез инженерного мастерства и клинической экспертизы. Этот инновационный подход устраняет фундаментальные ограничения стандартных имплантатов за счёт включения в процесс проектирования индивидуальных геометрических параметров пациента, измерений плотности костной ткани и условий механической нагрузки.
Метод конечных элементов в проектировании имплантатов
Основы вычислительного моделирования
Основой персонализированных интрамедуллярных гвоздей являются сложные вычислительные методы моделирования, имитирующие реальные биомеханические условия. Метод конечных элементов позволяет инженерам прогнозировать распределение напряжений, выявлять потенциальные точки разрушения и оптимизировать свойства материалов до изготовления физического прототипа. Такой вычислительный подход значительно сокращает сроки и затраты на разработку, одновременно обеспечивая оптимальные эксплуатационные характеристики для каждого отдельного пациента.
Современные программные платформы позволяют детально моделировать взаимодействие кости и имплантата с учётом таких факторов, как вариации толщины кортикального слоя, плотность губчатого вещества кости и динамические нагрузочные сценарии. Эти моделирования дают ценную информацию о том, как будут функционировать персонализированные интрамедуллярные гвозди в физиологических условиях, что позволяет проводить итеративную доработку конструкции для повышения клинической эффективности.
Оптимизация свойств материалов
Подбор и оптимизация материалов для персонализированных внутрикостных гвоздей требует тщательного учета биосовместимости, механической прочности и усталостной стойкости. Метод конечных элементов позволяет инженерам оценивать различные комбинации материалов и геометрические конфигурации с целью достижения оптимального совпадения жесткости имплантата и окружающей костной ткани. Такой подход минимизирует эффект экранирования напряжений, который со временем может привести к резорбции костной ткани и расшатыванию имплантата.
Современные материалы, используемые в персонализированных внутрикостных гвоздях, включают титановые сплавы, разновидности нержавеющей стали и перспективные биосовместимые композиты. Каждый из этих материалов обладает своими уникальными преимуществами и вызывает определённые технические сложности, которые необходимо тщательно оценить с помощью вычислительного моделирования и протоколов биомеханических испытаний.
Протоколы биомеханической валидации
Методологии лабораторных испытаний
Комплексная биомеханическая валидация персонализированных внутрикостных (IM) гвоздей требует строгих лабораторных испытательных протоколов, имитирующих физиологические условия нагружения. Эти испытания оценивают функционирование импланта в различных сценариях, включая осевое сжатие, крутильное нагружение и циклическую усталость.
Стандартизированные испытательные протоколы обеспечивают соответствие персонализированных внутрикостных (IM) гвоздей регуляторным требованиям или превышение этих требований, предоставляя клиницистам уверенность в их эксплуатационных характеристиках. К таким процедурам валидации обычно относятся статические испытания на прочность, динамический анализ усталости и оценка коррозионной стойкости в условиях, имитирующих физиологические.
Клинические корреляционные исследования
Переход от лабораторной валидации к клиническому применению требует проведения всесторонних корреляционных исследований, подтверждающих эффективность персонализированных внутрикостных гвоздей в реальных хирургических ситуациях. В этих исследованиях отслеживаются исходы у пациентов, темпы заживления и частота осложнений для подтверждения теоретических преимуществ, предсказанных методом конечных элементов.
Долгосрочные клинические данные обеспечивают важную обратную связь для непрерывного совершенствования алгоритмов проектирования и производственных процессов. Такой итеративный подход гарантирует, что персонализированные внутрикостные гвозди продолжают развиваться на основе клинических данных и отзывов хирургов, что приводит к постепенному улучшению исходов для пациентов.
Производственные аспекты персонализированных имплантов
Технологии аддитивного производства
Производство персонализированных внутрикостных гвоздей в значительной степени опирается на передовые технологии аддитивного производства, позволяющие экономически эффективно изготавливать имплантаты с геометрией, индивидуально подобранной для конкретного пациента. Трёхмерные печатные технологии обеспечивают создание сложных внутренних структур и текстур поверхности, которые невозможно получить традиционными методами производства. Эти возможности позволяют изготавливать имплантаты с оптимизированными паттернами пористости и заданными характеристиками шероховатости поверхности.
Меры контроля качества для аддитивно производимых персонализированных внутрикостных гвоздей включают проверку размеров, анализ состояния поверхности и верификацию механических свойств. Каждый имплантат проходит тщательный контроль для обеспечения соответствия проектным спецификациям и нормативным требованиям до его клинического применения.
Протоколы стерилизации и упаковки
Уникальные геометрии и материалы, используемые в персонализированных интрамедуллярных (IM) гвоздях, требуют специализированных протоколов стерилизации и упаковки для поддержания стерильности и предотвращения повреждений при транспортировке и хранении. Стандартные методы стерилизации должны быть валидированы для каждого материала и геометрического исполнения, чтобы гарантировать их эффективность без ущерба для свойств имплантата.
Системы упаковки для персонализированных интрамедуллярных (IM) гвоздей должны обеспечивать размещение изделий неправильной формы и предоставлять достаточную защиту при транспортировке, одновременно сохраняя барьеры стерильности. Эти аспекты усложняют логистическую цепочку поставок, однако они необходимы для обеспечения безопасности пациентов и функциональности импланта.
Клиническое применение и отбор пациентов
Анализ паттерна перелома
Подбор подходящих кандидатов для персонализированных интрамедуллярных (IM) гвоздей требует комплексного анализа паттернов переломов, качества костной ткани и индивидуальных особенностей пациента. Сложные переломы с множественными осколками, остеопоротические изменения костей и повторные операции зачастую наиболее выигрывают от персонализированных подходов, позволяющих учитывать уникальные анатомические особенности.
Современные методы визуализации, включая компьютерную томографию и магнитно-резонансную томографию, обеспечивают детальную анатомическую информацию, которая служит основой для проектирования персонализированных внутрикостных (IM) гвоздей. Эти данные визуализации позволяют выполнить точное геометрическое моделирование и оптимальное позиционирование импланта для повышения эффективности заживления.
Модификации хирургической техники
Применение персонализированных внутрикостных (IM) гвоздей зачастую требует модификации стандартных хирургических методик для учёта уникальной геометрии имплантов и особенностей их установки. Для обеспечения оптимального позиционирования импланта и снижения риска интраоперационных осложнений может потребоваться специальная подготовка хирургов и использование специализированных инструментов.
Программное обеспечение для предоперационного планирования позволяет хирургам визуализировать размещение имплантатов и отрабатывать хирургические подходы с использованием симуляций виртуальной реальности. Такая подготовка повышает точность операции и сокращает её продолжительность, одновременно улучшая исходы с точки зрения безопасности пациентов.
Будущие разработки в области персонализированных ортопедических имплантатов
Интеллектуальная интеграция материалов
Следующее поколение персонализированных внутрикостных гвоздей может включать «умные» материалы, реагирующие на физиологические условия или обеспечивающие возможности мониторинга в реальном времени. Сплавы с памятью формы, пьезоэлектрические материалы и биоактивные покрытия представляют собой перспективные технологии, способные повысить эффективность имплантатов и улучшить исходы лечения для пациентов.
Интеграция датчиков в персонализированные внутрикостные гвозди может обеспечить ценные данные о ходе заживления, характере механических нагрузок и функционировании имплантата с течением времени. Эта информация позволит обеспечить более точный послеоперационный уход и раннее выявление потенциальных осложнений.
Искусственный интеллект в оптимизации проектирования
Алгоритмы машинного обучения и искусственный интеллект привлекают всё большее внимание при проектировании персонализированных внутрикостных (IM) гвоздей. Эти технологии способны анализировать обширные базы данных о результатах лечения пациентов и эксплуатационных характеристиках имплантатов для оптимизации параметров конструкции и прогнозирования показателей клинического успеха.
Автоматизированная оптимизация конструкции с использованием искусственного интеллекта может значительно сократить время, необходимое для разработки персонализированных внутрикостных (IM) гвоздей, одновременно повышая их эффективность. Эта технология открывает перспективы более широкого доступа к персонализированным имплантатам и снижения их стоимости для более широкого круга пациентов.
Экономические аспекты и влияние на систему здравоохранения
Анализ затрат и выгод
Экономическое воздействие персонализированных внутрикостных (IM) гвоздей должно оцениваться с учётом как первоначальных затрат, так и долгосрочной экономии в сфере здравоохранения. Хотя персонализированные имплантаты могут требовать более высоких первоначальных инвестиций, они зачастую позволяют снизить частоту осложнений, сократить сроки реабилитации и улучшить функциональные результаты, что компенсирует первоначальные расходы.
Системы здравоохранения всё чаще признают ценность индивидуализированных внутрикостных (IM) гвоздей в снижении числа повторных операций, минимизации послеоперационных осложнений и повышении показателей удовлетворённости пациентов. Эти факторы способствуют общему сокращению расходов на здравоохранение и улучшению метрик качества оказываемой медицинской помощи.
Тенденции внедрения на рынке
Внедрение индивидуализированных IM-гвоздей ускоряется по мере снижения производственных затрат и накопления клинических данных, подтверждающих их эффективность. Крупные производители ортопедических изделий активно инвестируют в технологии изготовления персонализированных имплантатов, чтобы удовлетворить растущий спрос со стороны хирургов и пациентов.
Регуляторные рамки эволюционируют, чтобы учитывать особенности персонализированных медицинских изделий при сохранении высоких стандартов безопасности. Эти изменения облегчают выход на рынок инновационных персонализированных IM-гвоздей и стимулируют дальнейший технологический прогресс в данной области.
Часто задаваемые вопросы
Чем индивидуализированные IM-гвозди отличаются от стандартных имплантатов
Персонализированные внутрикостные (IM) гвозди разрабатываются специально для отдельных пациентов с использованием передовых данных визуализации и методов вычислительного моделирования. В отличие от стандартных имплантатов, имеющих фиксированные размеры и форму, персонализированные IM-гвозди оптимизированы под уникальную анатомию каждого пациента, плотность его костной ткани и биомеханические требования. Такая персонализация обеспечивает лучшее прилегание, улучшает результаты заживления и снижает риск осложнений по сравнению с традиционными универсальными решениями.
Сколько времени занимает изготовление персонализированных IM-гвоздей?
Срок изготовления персонализированных IM-гвоздей обычно составляет от 2 до 4 недель и зависит от сложности проекта и производственных процессов. В этот срок входят этапы вычислительного моделирования, анализа методом конечных элементов, аддитивного производства, контроля качества и стерилизации. Современные производственные мощности стремятся сократить эти сроки без ущерба для соблюдения стандартов качества.
Подходят ли персонализированные интрамедуллярные гвозди для всех типов переломов?
Персонализированные интрамедуллярные гвозди особенно эффективны при сложных переломах, повторных операциях, а также в случаях уникальных анатомических вариаций или сниженного качества костной ткани. Простые переломы у здоровой кости, как правило, не требуют персонализированного подхода и могут быть успешно лечены с использованием стандартных имплантов. Решение об использовании персонализированных интрамедуллярных гвоздей должно приниматься на основе индивидуальных особенностей пациента и характеристик перелома в консультации с ортопедическими специалистами.
Каков показатель успешности персонализированных интрамедуллярных гвоздей по сравнению со стандартными имплантами?
Клинические исследования показывают, что персонализированные внутрикостные гвозди демонстрируют более высокие показатели успеха в плане заживления костей, снижения осложнений и улучшения функциональных результатов по сравнению со стандартными имплантатами в соответствующих случаях. Показатели успеха варьируются в зависимости от индивидуальных особенностей пациента и сложности перелома, однако при персонализированном подходе, как правило, наблюдается ускорение сроков заживления на 10–15 % и снижение частоты осложнений на 20–25 % при сложных случаях, требующих индивидуальных решений.
Содержание
- Метод конечных элементов в проектировании имплантатов
- Протоколы биомеханической валидации
- Производственные аспекты персонализированных имплантов
- Клиническое применение и отбор пациентов
- Будущие разработки в области персонализированных ортопедических имплантатов
- Экономические аспекты и влияние на систему здравоохранения
-
Часто задаваемые вопросы
- Чем индивидуализированные IM-гвозди отличаются от стандартных имплантатов
- Сколько времени занимает изготовление персонализированных IM-гвоздей?
- Подходят ли персонализированные интрамедуллярные гвозди для всех типов переломов?
- Каков показатель успешности персонализированных интрамедуллярных гвоздей по сравнению со стандартными имплантами?