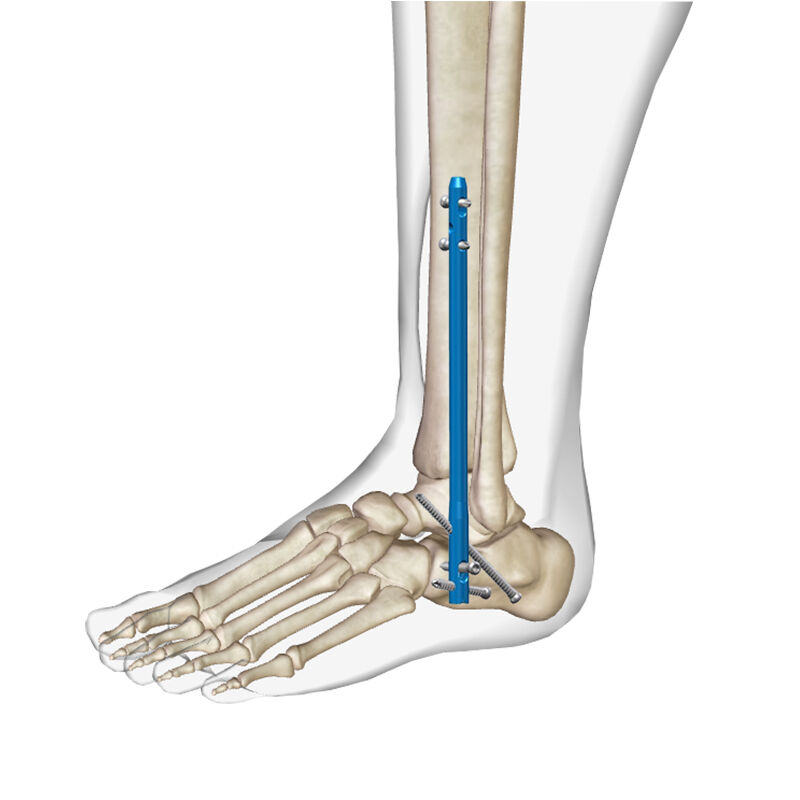
整形外科手術技術の進化により、特に現代的な固定システムの導入を通じて、複雑な足関節病変の治療において著しい進展がもたらされました。骨髄内釘(インスツルメント)システムは、足関節融合術に対する革新的なアプローチを提供しており、従来の方法と比較してより高い安定性と改善された患者の予後を実現しています。この高度なインプラント技術は、優れた生体力学的特性を提供し、最適な骨癒合を促進することで、足関節固定術の分野を変革してきました。従来のプレートやネジによる固定では不十分となるような難症例に対しても、その有効性が証明されているため、世界中の外科医がこの革新的なアプローチをますます採用しています。
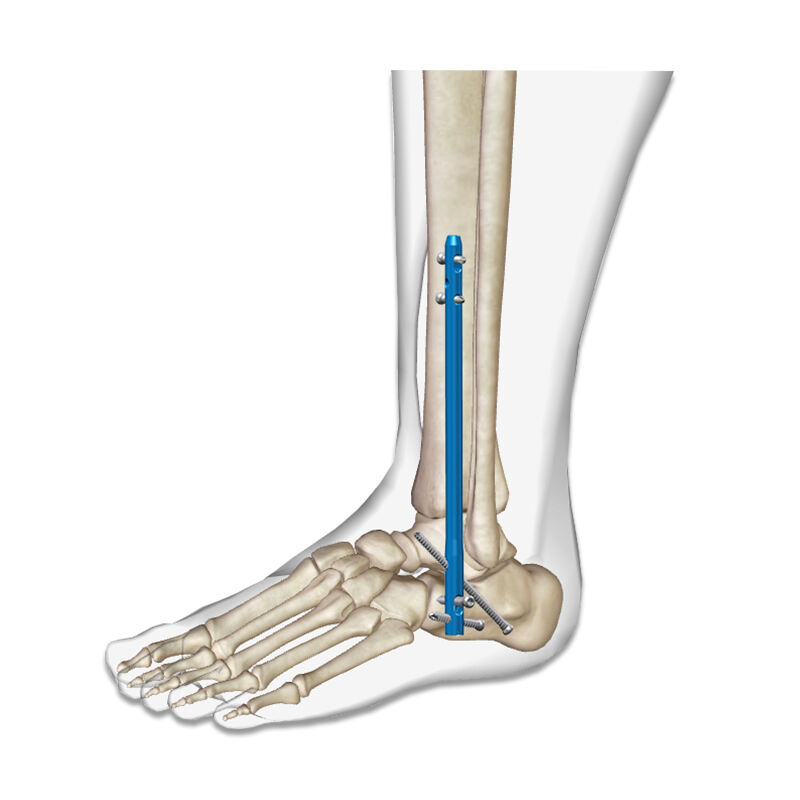
骨髄内釘システムの生体力学的利点
荷重分散と応力管理
骨内釘システムの生体力学的優位性は、特定の部位に応力を集中させるのではなく、インプラント全体にわたり荷重を分散できる点にある。この設計理念により、自然な骨の力学に近い生理的な荷重伝達パターンが実現される。骨髄腔内の中心的な位置に配置されることで、肢の力学的軸と最適に一致し、インプラントの破損リスクを低減するとともに、均一な骨リモデリングを促進する。臨床研究では、この荷重共有メカニズムによって、硬いプレート固定システムに伴う一般的な合併症であるストレスシールディングの発生率が著しく低下することが示されている。
さらに、骨髄内固定は体重負荷活動中に一般的に発生する曲げおよびねじり応力に対して高い耐性を提供します。インプラントの形状は周囲の骨と複合構造を形成し、両方の材料が全体的な機械的強度に寄与します。この相乗的関係は、歩行中に大きな力に耐えなければならない足関節固定術において特に有益です。優れた機械的特性により、臨床現場ではインプラントの耐久性が向上し、再手術率が低下します。
圧縮と安定化のメカニズム
現代の骨髄内釘システムには、融合部位で最適な骨折片間圧縮を外科医が得ることを可能にする高度な圧縮機構が組み込まれています。制御された圧縮は、骨表面同士の密着状態を維持しつつ、融合を妨げる可能性のある微小な動きを最小限に抑えることで、一次的骨癒合を促進します。この圧縮は通常、釘内部の専用圧縮ネジまたは拡張機構によって実現され、加えられる圧縮力に対して正確なコントロールが可能となっています。
現代のシステムにおける多方向ロック機能は追加の回転安定性を提供し、これは足関節固定術の成功において極めて重要である。軸方向圧縮と回転制御の組み合わせにより、骨癒合に理想的な力学的環境が創出される。この包括的な安定性により、多くの場合で早期の荷重が可能となり、リハビリテーションプロセスの加速および患者満足度の向上につながる可能性がある。さらに、安定性の向上は外的固定の必要性を低減させ、長期的な固定に伴う合併症を減少させながらより良好な機能的予後をもたらす。
臨床的応用および患者選定
足関節固定術の主な適応
骨髄内釘固定システムを初回の足関節固定術に応用することは、さまざまな病的状態の治療において顕著な成功を示している。主な適応症には、終末期の足関節変形性関節症、重度の外傷後関節炎、距骨の無菌性壊死、および補正を要する複雑な変形が含まれる。このシステムは、著しい骨欠損や骨質の不良により従来の固定法では不十分となる症例において特に有用である。リウマチ性関節炎やその他の炎症性疾患の患者は、周囲の骨質への依存度が低く、保持力が高いことから、この方法による恩恵を受けることが多い。
このシステムの汎用性により、角状変形の同時矯正と堅固な固定融合が可能になります。この二重の機能は、正しい機械的軸の回復が長期的な良好な予後において極めて重要な、重度の後足部のアライメント異常を持つ患者において特に重要です。融合と変形矯正の両方を単一の手術で対処できることから、手術の複雑さが軽減され、術後プロトコルに対する患者の順応性が向上する可能性があります。
再手術および救済手術
以前の融合試みが失敗した、または合併症が生じた再手術症例において、 骨髄内釘固定システム 繰り返しのプレーティング手順に比べて著しい利点があります。中央管への配置は、従来の外科的アプローチに関連する多くの軟部組織合併症を回避し、創傷治癒障害や感染のリスクを低減します。このシステムが提供する堅牢な固定は、骨質が不良な場合や、以前の手術失敗により著しい骨欠損がある症例において特に有効です。
全足関節置換術の失敗に続く Salvage 手術は、もう一つの重要な応用分野です。このシステムは著しい骨欠損を効果的に補完しつつ、骨量が不十分な部位でも安定した固定を提供できます。必要に応じて複数の関節にまたがる能力を持つため、従来の方法では不十分となるような複雑な再建手術において優れた選択肢となります。こうした困難な症例では創造的な外科的解決策が求められることが多く、骨髄内釘固定システムの汎用性は、複雑な解剖学的状況に対処するために必要な柔軟性を外科医に提供します。
手術技術および技術的考慮事項
術前計画および画像診断
骨髄内釘固定システムの成功した実施には、高度な画像診断技術を用いた入念な術前計画が必要である。3次元CTスキャンは、骨の質、骨髄腔の直径、および手術法に影響を与える可能性のある解剖学的変異の有無についての重要な情報を提供する。荷重状態でのレントゲン写真は、変形の程度を評価し、手術中に必要な矯正角度を決定するのに役立つ。術前テンプレート作成により、外科医は最適な釘の寸法を選定し、手術室に入る前に予想される技術的課題を予測できる。
高度な画像診断は、重度の管腔硬化、釘固定の挿入を妨げる可能性のある既存のインプラント、手術を複雑化する可能性のある解剖学的変異などの禁忌要因を特定するのにも役立ちます。MRIによる軟部組織の状態評価は、感染症、骨髄炎、その他の手術時期やアプローチ選択に影響を与える可能性のある病態の有無に関する貴重な情報を提供できます。包括的な術前評価により、適切な患者選定が確保され、良好な成績が得られる可能性が最大化されます。
手術技術および釘の挿入
骨髄内釘固定システムの挿入に関する手術技術は、最適な結果を得るために、複数の重要な手順を正確に実行する必要があります。この手術は通常、患者の慎重な体位決めおよび適切な外科的アプローチの確立から始まり、軟部組織への損傷を最小限に抑えながら十分な視野を確保します。挿入部位の選定は極めて重要であり、不適切な位置決めは釘の誤った位置配置や機械的特性の低下を引き起こす可能性があります。骨髄腔の段階的なリーマリングは、皮質骨の完全性を保持しつつ釘の挿入に適した空間を確保するため、注意深く行う必要があります。
関節の準備は手技において重要な段階であり、融合に適した出血する骨面を作成するために、関節軟骨および軟骨下骨を完全に除去する必要があります。この準備では、安定した固定のための適切な骨量を維持しつつ、平たくかつ適合性の高い面を達成しなければなりません。適切なネジ挿入技術には、骨髄腔内での最適な位置決めを確保するために、回転および挿入深度に対する細心の注意が必要です。最終的なロック手順は、骨の完全性やインプラント性能を損なう過度の締め付けを避ける一方で、適切な圧縮を得るために正確に実行されなければなりません。
術後管理およびリハビリテーション
術直後のケア
骨髄内釘固定システムを用いた手術後の管理プロトコルでは、手術部位の保護と早期の可動化促進の間で慎重なバランスを取る必要があります。初期の管理は、疼痛制御、創部処置、感染や神経血管障害などの早期合併症のモニタリングに重点を置いています。このシステムが提供する強化された安定性により、従来の固定法と比較して荷重開始時期を早められることがよくありますが、具体的なスケジュールは骨の質、患者の状態、術中の所見に基づいて個別に決定する必要があります。
術後早期のレントゲン検査によるモニタリングは、ネイルの位置、圧縮の維持状態、および骨癒合の初期兆候を評価するのに役立ちます。定期的な画像診断検査は、融合の進行状況に関する貴重なフィードバックを提供し、臨床上有意な状態になる前に潜在的な合併症を特定する助けとなります。フォローアップの頻度やタイミングは、個々の患者のニーズに応じて調整しつつ、合併症や治癒遅延に対する十分な監視を確保する必要があります。
長期リハビリテーションと治療成績
骨内釘固定システムの植え込み後のリハビリテーション過程では、通常、骨の治癒を促進しつつ合併症を予防するように設計された、段階的な活動レベルの進行が行われます。理学療法の介入は、隣接する関節の可動域の維持、筋萎縮の予防、および機能的活動の段階的回復に重点を置いています。このシステムが提供する優れた安定性により、従来の固定法と比較してより積極的なリハビリテーションプロトコルが可能になることが多く、日常生活動作への早期復帰が期待されます。
骨髄内釘固定システムによる長期的な治療成績は、融合率、患者の満足度、機能的改善の観点から、有望な結果を示しています。多くの患者集団において、研究では一貫して90%を超える融合率が報告されており、疼痛スコアや機能評価指標においても著しい改善が見られています。固定の持続性については、長期フォローアップ研究で優れた結果が示されており、インプラントの故障率や再手術が必要となる割合は低くなっています。患者からの報告される結果においても、手術およびその成績に対して高い満足度が一貫して示されています。
合併症とリスク管理
術中合併症
髄内釘固定術の植え込みは一般的に安全な手技と見なされていますが、さまざまな術中合併症が発生する可能性があり、即時の認識と対応が必要です。拡張時または髄内釘挿入時の皮質骨貫通は、最も一般的な技術的合併症の一つであり、構造体の機械的完全性を損なう可能性があります。注意深い手技と適切な画像ガイドの使用によりこのリスクを最小限に抑えることができますが、外科医はこうした貫通が生じた場合に、修正された手術技術または代替の固定戦略によって対処できるよう準備しておく必要があります。
神経血管損傷はめずらしいものの、重大な合併症の可能性があり、早期の認識と適切な対応が求められます。手術領域に隣接する重要な神経血管構造物への配慮から、手術中は細心の解剖学的注意と組織への配慮が必要です。術中モニタリングおよび神経血管機能の即時評価により、問題を早期に発見し、必要に応じて迅速な対処を可能にします。
術後合併症とその管理
骨髄内釘固定システムの植え込み後における術後合併症は、軽微な問題から追加的な治療を要する重篤な問題までさまざまである。創傷治癒の合併症はプレート固定に比べて頻度は低いが依然として発生しうく、重度の場合には清創、抗生物質療法、あるいはインプラントの除去を要することがある。感染兆候の早期認識と迅速な治療は、手術成績の維持およびより重篤な合併症の予防に不可欠である。
非結合または結合遅延は、追加の外科的介入を必要とする可能性のある別の合併症です。治癒障害のリスク因子には、喫煙、糖尿病、骨質の不良、初期固定の不十分さが含まれます。対応策としては、骨移植、固定の修正、または生物学的増強技術が状況に応じて検討されます。定期的なモニタリングと問題が早期に発見された際の迅速な対応により、困難な症例でも回復を図り、良好な結果を得られることがよくあります。
将来の発展と革新
素材科学の進歩
髄内釘システム技術の将来は、材料科学とインプラント設計のさらなる進歩にかかっています。新しいチタン合金や表面処理技術が開発され、骨結合の促進とインプラント関連合併症のリスク低減が図られています。生体活性コーティングや薬物放出性表面は、感染率の低下と骨癒合の促進に有望な結果を示しています。これらの革新により、難治性症例を含む患者集団において、融合率の向上と合併症の減少が期待されます。
3Dプリンティングや患者に特化したインプラント設計を含む高度な製造技術により、カスタマイズされた治療法の新たな可能性が広がっています。これらの技術により、個々の患者の解剖学的構造により適合し、機械的特性を最適化することが可能になるかもしれません。スマート材料やセンサーをインプラント設計に統合することで、治癒の進捗状況や機械的負荷についてリアルタイムのフィードバックを得ることができ、術後のモニタリングやリハビリテーションのプロトコルを革新する可能性を秘めています。
外科技術の統合
高度な外科技術と骨髄内釘固定システムの手技との統合は進化を続けており、精度と治療成績の向上をもたらしています。コンピュータ支援ナビゲーションシステムは、釘の挿入位置や整復の正確さを高め、合併症の低減および長期的な治療成績の改善が期待されます。手術におけるロボット支援は、さらに精度を高めるとともに、外科医の疲労や技術実施におけるばらつきを軽減する可能性があります。
術中CTやフラーボスコピーの統合を含む高度な画像診断技術により、手術中のリアルタイム可視化と意思決定が改善されています。これらの技術により、釘の位置、圧縮の達成状況、整復の状態を即座に評価でき、術中に調整を行うことで治療成績を最適化することが可能になります。最小侵襲技術のさらなる発展により、骨髄内釘システムの優れた機械的特性を維持しつつ、手術による外傷をさらに軽減できる可能性があります。
よくある質問
骨髄内釘システムは足関節固定術において従来のプレート固定法よりも優れている点は何ですか?
骨髄内釘システムは、インプラント全体にわたる優れた荷重分散、高い回転安定性、軟部組織合併症の低減といったいくつかの重要な利点があります。中央管内への配置は優れた生体力学的特性を提供し、末梢部のプレート固定と比較して早期の荷重可能を可能にします。さらに、圧縮機構により断片間の最適な圧縮が得られ、融合率の向上につながります。
骨髄内釘システムの植え込み後、回復には通常どれくらいの期間が必要ですか?
回復期間は個人の要因によって異なりますが、ほとんどの患者は6〜8週間以内に初期治癒が期待でき、従来の方法よりも早期に荷重を段階的に行うことが可能になります。これは、安定性が向上しているためです。完全な骨癒合は通常3〜6か月で達成されますが、年齢、骨の質、術後の制限遵守の有無など、患者の個別要因により期間は変動します。完全な機能的回復には、個人の状況に応じて6〜12か月かかる場合があります。
足関節固定術における髄内釘システムの使用に関する特定の禁忌はありますか?
禁忌症には、手術部位の活動性感染、釘の挿入を妨げる重度の骨管硬化、安定した固定のための十分な骨量の欠如、またはナイル挿入が技術的に不可能となる特定の解剖学的変異が含まれる場合があります。相対的禁忌には、重度の骨粗鬆症、治癒に影響する著しい内科的合併症、または術後プロトコルへの遵守を損なう可能性のある患者要因が含まれます。
長期的な予後とインプラントの耐久性の期待値はどのようになりますか?
長期的な研究では、通常90%を超える融合率と高い患者満足度が示されており、優れた結果が得られています。現代の骨髄内釘システムの耐久性は非常に高く、10〜15年間の追跡期間においてインプラントの故障率や再手術の必要率は低いです。ほとんどの患者は有意な疼痛緩和と機能的改善を長期的に維持しますが、インプラントの寿命を最適化するために活動内容の調整が必要となる場合があります。