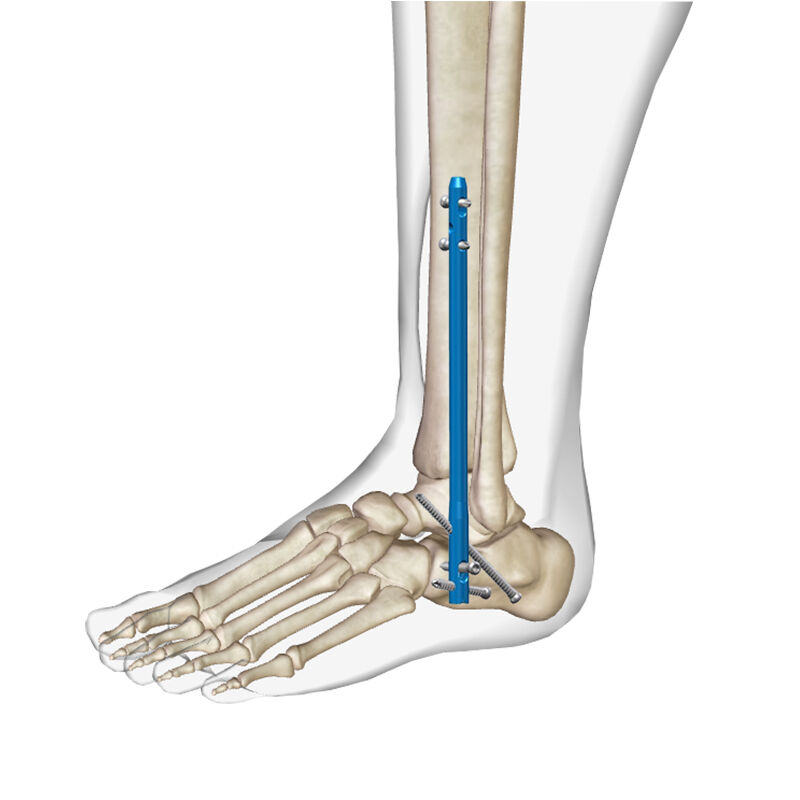
Развитие ортопедических хирургических методик привело к значительным достижениям в лечении сложных патологий голеностопного сустава, особенно за счёт внедрения современных систем фиксации. Система внутрикостного штифта представляет собой революционный подход к процедурам артродеза голеностопного сустава, обеспечивая повышенную стабильность и улучшая результаты лечения по сравнению с традиционными методами. Эта сложная имплантационная технология изменила подход к артродезу голеностопного сустава, обеспечивая превосходные биомеханические свойства и способствуя оптимальному заживлению костей. Хирурги по всему миру всё чаще применяют этот инновационный метод благодаря его доказанной эффективности в сложных случаях, где традиционная фиксация пластинами и винтами может оказаться недостаточной.
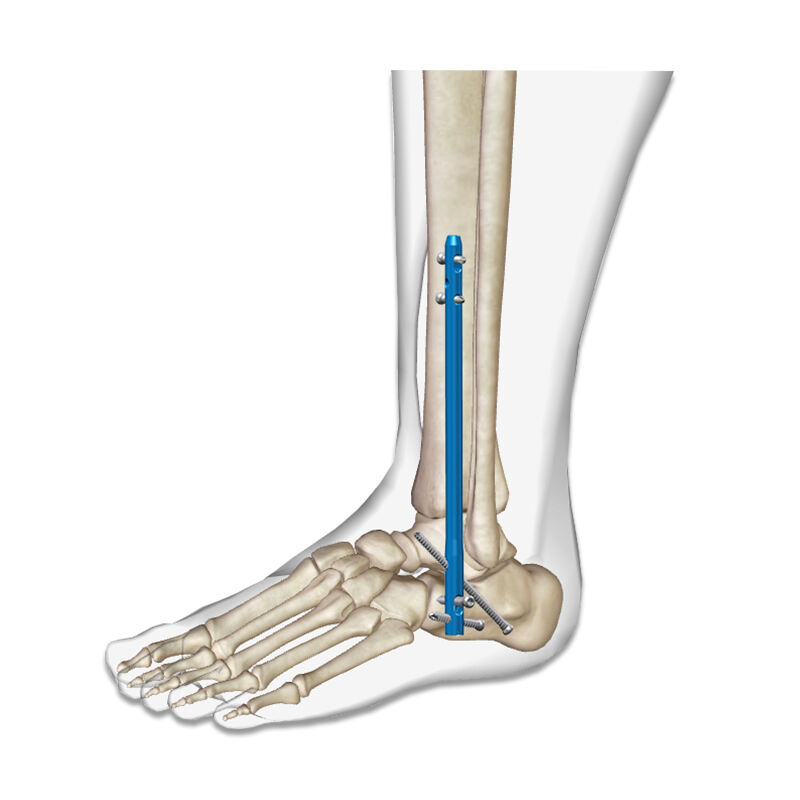
Биомеханические преимущества систем внутрикостных штифтов
Распределение нагрузки и управление напряжением
Биомеханическое преимущество интрамедуллярной системы штифтов заключается в способности распределять нагрузку по всей длине имплантата, а не концентрировать напряжение в отдельных точках. Такой принцип конструкции создаёт более физиологичный паттерн передачи нагрузки, близкий к естественной биомеханике кости. Центральное расположение внутри медуллярного канала обеспечивает оптимальное выравнивание с механической осью конечности, снижает риск выхода имплантата из строя и способствует равномерному ремоделированию костной ткани. Клинические исследования показали, что механизм распределения нагрузки значительно снижает частоту возникновения эффекта экранирования нагрузки — распространённого осложнения, связанного с использованием жёстких пластин для фиксации.
Кроме того, внутрикостное позиционирование обеспечивает повышенную устойчивость к изгибающим и крутильным нагрузкам, которые часто возникают при нагрузках на опорную конечность. Геометрия импланта формирует композитную структуру с окружающей костью, в которой оба материала способствуют общей механической прочности. Такая синергетическая взаимосвязь особенно полезна при артродезе голеностопного сустава, когда сустав должен выдерживать значительные нагрузки во время передвижения. Превосходные механические свойства обеспечивают более длительный срок службы импланта и снижают частоту повторных вмешательств в клинической практике.
Механизмы сжатия и стабильности
Современные интрамедуллярные системы гвоздей включают сложные механизмы компрессии, которые позволяют хирургам достигать оптимальной интерфрагментарной компрессии в зоне слияния. Контролируемая компрессия способствует первичному заживлению костей за счёт поддержания тесного контакта между костными поверхностями и минимизации микродвижений, которые могут препятствовать слиянию. Компрессия, как правило, достигается с помощью специализированных компрессионных винтов или расширяемых механизмов внутри самого гвоздя, что позволяет точно регулировать величину прикладываемой компрессионной силы.
Возможность многонаправленной фиксации в современных системах обеспечивает дополнительную ротационную стабильность, что имеет решающее значение для успешного артродеза голеностопного сустава. Сочетание осевой компрессии и контроля ротации создает идеальную механическую среду для слияния костей. Такая всесторонняя стабильность во многих случаях позволяет начинать раннюю нагрузку конечности, потенциально ускоряя процесс реабилитации и повышая удовлетворенность пациентов. Повышенная стабильность также снижает необходимость во внешней иммобилизации, способствуя лучшим функциональным результатам и уменьшая осложнения, связанные с длительной иммобилизацией.
Клиническое применение и отбор пациентов
Показания к первичному артродезу голеностопного сустава
Применение системы внутрикостного штифта при первичном артродезе голеностопного сустава показало выдающиеся результаты в лечении различных патологических состояний. Основные показания включают артроз голеностопного сустава в терминальной стадии, тяжелый посттравматический артрит, асептический некроз таранной кости и сложные деформации, требующие коррекции. Система особенно ценна в случаях значительной потери костной ткани или плохого качества кости, когда традиционные методы фиксации оказываются неэффективными. Пациенты с ревматоидным артритом или другими воспалительными заболеваниями часто получают пользу от данного подхода благодаря высокой надежности фиксации и меньшей зависимости от качества периферической костной ткани.
Универсальность системы позволяет одновременно корректировать угловые деформации и достигать надежного слияния. Эта двойная возможность особенно важна для пациентов с тяжелым нарушением выравнивания стопы, когда восстановление правильной механической оси имеет решающее значение для оптимальных долгосрочных результатов. Возможность решения задач как слияния, так и коррекции деформаций за одну операцию снижает хирургическую сложность и потенциально улучшает приверженность пациента послеоперационным протоколам.
Повторные и спасательные процедуры
В случаях ревизионных вмешательств, когда предыдущие попытки артродеза оказались неудачными или возникли осложнения, система внутрикостных штифтов предлагает значительные преимущества по сравнению с повторными пластинчатыми процедурами. Позиционирование центрального канала позволяет избежать многих осложнений мягких тканей, связанных с предыдущими хирургическими подходами, снижая риск проблем с заживлением ран и инфекций. Надежная фиксация, обеспечиваемая системой, особенно ценна в случаях плохого качества кости или значительных костных дефектов, возникших вследствие ранее неудавшихся операций.
Методы восстановления после неудачных тотальных замен голеностопного сустава представляют собой еще одну важную область применения. Система может эффективно устранять значительные костные дефекты, обеспечивая стабильную фиксацию при недостаточном объеме костной ткани. Возможность охвата нескольких суставов по мере необходимости делает ее отличным вариантом для сложных реконструктивных процедур, в которых традиционные методы могут оказаться недостаточными. В таких сложных случаях часто требуются нетривиальные хирургические решения, а универсальность систем интрамедуллярных стержней предоставляет хирургам необходимую гибкость для решения сложных анатомических ситуаций.
Хирургическая техника и технические аспекты
Дооперационное планирование и визуализация
Успешное применение системы внутрикостного штифта требует тщательного предоперационного планирования с использованием передовых методов визуализации. Трехмерная КТ-съемка предоставляет важную информацию о качестве кости, диаметре канала и наличии анатомических вариантов, которые могут повлиять на хирургический подход. Рентгенограммы в положении стоя позволяют оценить степень деформации и определить необходимые углы коррекции во время операции. Предоперационное моделирование помогает хирургам выбрать оптимальные размеры штифта и заранее спрогнозировать возможные технические сложности до входа в операционную.
Передовое визуализирующее обследование также помогает выявить потенциальные противопоказания, такие как тяжелый склероз канала, ранее установленные имплантаты, которые могут помешать установке стержня, или анатомические варианты, осложняющие процедуру. Оценка состояния мягких тканей с помощью МРТ может дать ценную информацию о наличии инфекции, остеомиелите или других состояниях, которые могут повлиять на сроки хирургического вмешательства или выбор подхода. Комплексная дооперационная оценка обеспечивает оптимальный отбор пациентов и максимизирует вероятность успешного результата.
Хирургическая техника и введение стержня
Хирургическая техника введения интрамедуллярного стержня требует точного выполнения нескольких критически важных этапов для обеспечения оптимальных результатов. Процедура, как правило, начинается с тщательного позиционирования пациента и выбора соответствующего хирургического доступа, который обеспечивает достаточную визуализацию при минимальном повреждении мягких тканей. Выбор точки входа имеет решающее значение, поскольку неправильное позиционирование может привести к несоосному расположению стержня и ухудшению его механических свойств. Постепенное расширение канала проводится с особой осторожностью, чтобы сохранить целостность кортикального слоя кости и одновременно создать достаточное пространство для введения стержня.
Подготовка сустава представляет собой критически важный этап процедуры, требующий полного удаления суставного хряща и подхондральной кости для создания кровоточащих костных поверхностей, способствующих слиянию. Подготовка должна обеспечить ровные, конгруэнтные поверхности, сохраняя при этом достаточный объем костной ткани для стабильной фиксации. Правильная техника введения штифта требует тщательного контроля за вращением и глубиной, чтобы обеспечить оптимальное положение внутри канала. Окончательная последовательность блокировки должна выполняться с высокой точностью для достижения необходимого сжатия, избегая при этом чрезмерного затягивания, которое может нарушить целостность кости или работу имплантата.
Послеоперационное ведение и реабилитация
Немедленная послеоперационная помощь
Протокол послеоперационного ведения после имплантации интрамедуллярной гвоздевой системы требует тщательного баланса между защитой хирургического участка и стимулированием ранней мобилизации. Первоначальное лечение направлено на контроль боли, уход за раной и наблюдение за ранними осложнениями, такими как инфекция или нарушение нервно-сосудистого статуса. Повышенная стабильность, обеспечиваемая системой, зачастую позволяет начинать раннюю осевую нагрузку по сравнению с традиционными методами фиксации, однако конкретные сроки должны определяться индивидуально с учетом качества кости, особенностей пациента и хирургических находок.
Рентгенологический контроль в ранний послеоперационный период помогает оценить положение штифта, поддержание компрессии и ранние признаки заживления кости. Повторные лучевые исследования дают ценную информацию о ходе консолидации и могут помочь выявить возможные осложнения до того, как они станут клинически значимыми. Частота и сроки последующих визитов должны подбираться индивидуально с учетом потребностей пациента, обеспечивая при этом достаточный контроль за возникновением осложнений или замедленным заживлением.
Долгосренная реабилитация и результаты
Процесс реабилитации после имплантации интрамедуллярной гвоздевой системы, как правило, включает постепенное увеличение уровня активности, направленное на стимулирование заживления кости и предотвращение осложнений. Методы физиотерапии сосредоточены на сохранении подвижности в соседних суставах, профилактике атрофии мышц и постепенном восстановлении функциональных навыков. Повышенная стабильность, обеспечиваемая системой, зачастую позволяет применять более активные протоколы реабилитации по сравнению с традиционными методами фиксации, что потенциально способствует более быстрому возвращению к повседневной деятельности.
Долгосрочные результаты применения интрамедуллярных гвоздевых систем показывают обнадёживающие результаты с точки зрения частоты консолидации, удовлетворённости пациентов и улучшения функционального состояния. Исследования демонстрируют стабильные показатели консолидации выше 90% у большинства групп пациентов, а также значительное улучшение показателей боли и функциональных исходов. Прочность фиксации подтвердилась как превосходная в долгосрочных исследованиях, с низким уровнем отказов имплантов или необходимости повторных операций. Субъективные оценки пациентов постоянно демонстрируют высокий уровень удовлетворённости процедурой и её результатами.
Осложнения и управление рисками
Интраоперационные осложнения
Хотя имплантация системы внутрикостного стержня, как правило, считается безопасной процедурой, могут возникнуть различные интраоперационные осложнения, требующие немедленного выявления и лечения. Перфорация кортикального слоя во время расширения канала или введения стержня является одним из наиболее распространенных технических осложнений, которое может нарушить механическую целостность конструкции. Тщательная техника и адекватное использование интраоперационной визуализации могут свести этот риск к минимуму, однако хирург должен быть готов устранять перфорации с помощью модифицированных хирургических методик или альтернативных стратегий фиксации.
Повреждение нервных и сосудистых структур, хотя и встречается редко, представляет собой серьезное потенциальное осложнение, требующее немедленного выявления и соответствующего лечения. Близость важных нервных и сосудистых образований к хирургической зоне требует тщательного знания анатомии и аккуратного обращения с тканями на протяжении всей операции. Интраоперационный мониторинг и немедленная оценка функции нервных и сосудистых структур позволяют своевременно выявить проблемы и при необходимости быстро начать корректирующие мероприятия.
Послеоперационные осложнения и их лечение
Послеоперационные осложнения после имплантации интрамедуллярной гвоздевой системы могут варьироваться от незначительных проблем до серьезных, требующих дополнительного вмешательства. Осложнения заживления ран, хотя и встречаются реже, чем при фиксации пластиной, все же могут возникать и могут потребовать активного лечения, включая иссечение некротических тканей, антибиотикотерапию или даже удаление импланта в тяжелых случаях. Раннее выявление признаков инфекции и своевременное лечение имеют важнейшее значение для сохранения результата операции и предотвращения более серьезных осложнений.
Несоединение или замедленное соединение представляет собой другое возможное осложнение, которое может потребовать дополнительного хирургического вмешательства. Факторы риска осложнений заживления включают курение, диабет, плохое качество кости и недостаточную первоначальную фиксацию. Стратегии лечения могут включать костную пластику, ревизионную фиксацию или биологические методы усиления в зависимости от конкретных обстоятельств. Регулярный контроль и раннее вмешательство при выявлении проблем зачастую позволяют спасти сложные случаи и добиться успешных результатов.
Будущие разработки и инновации
Достижения в области материаловедения
Будущее технологии систем внутрикостных штифтов связано с дальнейшим развитием материаловедения и конструкции имплантов. Разрабатываются новые титановые сплавы и методы обработки поверхности для улучшения остеоинтеграции и снижения риска осложнений, связанных с имплантами. Перспективными направлениями являются биоактивные покрытия и поверхности с высвобождением лекарственных веществ, которые могут снизить частоту инфекций и ускорить заживление костей. Эти инновации могут привести к повышению эффективности сращения и снижению осложнений у пациентов с высоким риском.
Передовые методы производства, включая 3D-печать и разработку имплантатов, адаптированных к конкретному пациенту, открывают новые возможности для индивидуальных подходов к лечению. Эти технологии могут обеспечить лучшее анатомическое соответствие и улучшенные механические свойства, адаптированные к анатомии отдельного пациента. Интеграция «умных» материалов и датчиков в конструкцию имплантатов может обеспечить обратную связь в режиме реального времени о ходе заживления и механической нагрузке, что потенциально может произвести революцию в методах послеоперационного наблюдения и реабилитации.
Интеграция хирургических технологий
Интеграция передовых хирургических технологий с процедурами систем внутрикостных стержней продолжает развиваться, обеспечивая повышенную точность и улучшение результатов. Компьютерные навигационные системы обеспечивают повышенную точность при установке стержня и коррекции выравнивания, что потенциально снижает риск осложнений и улучшает долгосрочные результаты. Роботизированная помощь в хирургии может дополнительно повысить точность, одновременно снижая утомляемость хирурга и вариативность при выполнении техники.
Передовые технологии визуализации, включая интраоперационную КТ и интеграцию флюороскопии, улучшают визуализацию в реальном времени и принятие решений во время операции. Эти технологии позволяют немедленно оценить положение стержня, достижение компрессии и коррекцию выравнивания, что дает хирургам возможность вносить интраоперационные корректировки для оптимизации результатов. Дальнейшее развитие малоинвазивных методов может дополнительно снизить хирургическую травматичность, сохраняя при этом превосходные механические свойства систем внутрикостных стержней.
Часто задаваемые вопросы
Чем системы внутрикостных штифтов превосходят традиционную пластинчатую фиксацию при артродезе голеностопного сустава?
Системы внутрикостных штифтов обладают рядом ключевых преимуществ, включая лучшее распределение нагрузки по всей длине импланта, повышенную ротационную стабильность и снижение осложнений со стороны мягких тканей. Размещение в центральном канале обеспечивает превосходные биомеханические свойства и позволяет начать раннюю нагрузку по сравнению с периферической фиксацией пластинами. Кроме того, механизмы компрессии обеспечивают оптимальное интерфрагментарное сжатие, что способствует повышению частоты сращения.
Как долго обычно длится процесс восстановления после имплантации системы внутрикостного штифта?
Сроки восстановления различаются в зависимости от индивидуальных факторов, но большинство пациентов могут рассчитывать на начальное заживление в течение 6–8 недель, а разрешение на постепенную нагрузку возможно раньше, чем при традиционных методах, благодаря повышенной стабильности. Полное слияние костей обычно происходит в течение 3–6 месяцев, хотя этот срок может варьироваться в зависимости от таких факторов пациента, как возраст, качество кости и соблюдение послеоперационных ограничений. Полное функциональное восстановление может занять от 6 до 12 месяцев в зависимости от индивидуальных обстоятельств.
Существуют ли специфические противопоказания для использования внутрикостного гвоздя при артродезе голеностопного сустава?
Противопоказания могут включать активную инфекцию в области хирургического вмешательства, тяжелый склероз канала, препятствующий введению штифта, недостаточный объем костной ткани для стабильной фиксации или определенные анатомические варианты, при которых установка штифта технически невозможна. Относительные противопоказания включают тяжелый остеопороз, значительные сопутствующие заболевания, влияющие на заживление, или факторы, связанные с пациентом, которые могут нарушить соблюдение послеоперационных протоколов.
Каковы долгосрочные результаты и ожидания по долговечности импланта?
Долгосрочные исследования демонстрируют отличные результаты: частота консолидации обычно превышает 90%, а удовлетворенность пациентов высока. Современные внутрикостные штифтовые системы отличаются высокой долговечностью, при этом частота отказов имплантов или необходимости повторных операций за период наблюдения 10–15 лет низкая. Большинство пациентов испытывают значительное облегчение боли и улучшение функционального состояния, сохраняющееся в долгосрочной перспективе, хотя для оптимизации срока службы импланта может потребоваться корректировка физической активности.
Содержание
- Биомеханические преимущества систем внутрикостных штифтов
- Клиническое применение и отбор пациентов
- Хирургическая техника и технические аспекты
- Послеоперационное ведение и реабилитация
- Осложнения и управление рисками
- Будущие разработки и инновации
-
Часто задаваемые вопросы
- Чем системы внутрикостных штифтов превосходят традиционную пластинчатую фиксацию при артродезе голеностопного сустава?
- Как долго обычно длится процесс восстановления после имплантации системы внутрикостного штифта?
- Существуют ли специфические противопоказания для использования внутрикостного гвоздя при артродезе голеностопного сустава?
- Каковы долгосрочные результаты и ожидания по долговечности импланта?