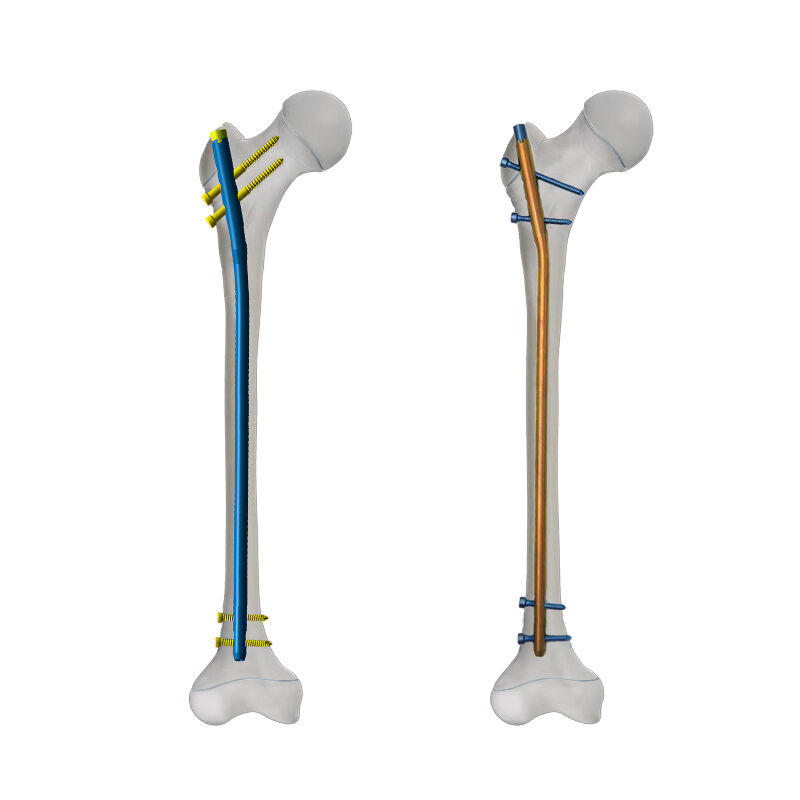
تمثل مضاعفات المسامير النخاعية مصدر قلق كبير في جراحة العظام، حيث تؤثر على نتائج المرضى وأطر الزمنية للتعافي. يمكن أن تنشأ هذه المضاعفات أثناء الإدخال، أو خلال عملية الشفاء، أو أثناء الاحتفاظ بالزرع لفترة طويلة. إن فهم الأنواع المختلفة من مضاعفات المسامير النخاعية أمر ضروري للتخطيط الجراحي، وإرشاد المرضى، ووضع استراتيجيات فعالة للوقاية. تتطلب الممارسات الحديثة في جراحة العظام معرفة شاملة بالأحداث السلبية المحتملة لتقليل المخاطر وتحسين رعاية المرضى. تتطلب تعقيدات مضاعفات المسامير النخاعية مراعاة دقيقة لعوامل المريض، والتقنية الجراحية، واختيار الزرع لتحقيق نتائج ناجحة.
الأنواع الشائعة لمضاعفات المسامير النخاعية
المضاعفات المرتبطة بالعدوى
تظل العدوى واحدة من أكثر مضاعفات المسامير داخل النخاعية خطورة، وتتفاوت معدلاتها حسب عوامل المريض وظروف الجراحة. يمكن أن تؤدي العدوى العميقة إلى التهاب العظم والنقي، مما يستدعي علاجًا طويل الأمد بالمضادات الحيوية وإمكانية إزالة الزرع. قد تتطور التهابات الجروح السطحية إلى أنسجة أعمق إذا لم يتم التعامل معها على الفور. وتشمل عوامل الخطر الإصابة بالسكري، والتدخين، والحالات المناعية الضعيفة، والكسور المفتوحة. وتركز استراتيجيات الوقاية على التقنية المعقمة، واستخدام المضادات الحيوية الوقائية، واختيار المرضى بعناية.
تمثل الالتهابات المزمنة مضاعفات صعبة بشكل خاص بالنسبة للمسامير داخل النخاع، وغالبًا ما تتطلب إجراءات متعددة المراحل للعلاج. إن تكوّن الأغشية الحيوية على أسطح الغرسات يجعل القضاء عليها باستخدام المضادات الحيوية وحدها أمرًا صعبًا. قد يصبح الاستئصال الجراحي واستبدال الغرسة ضروريين في الحالات المستمرة. ويتيح التعرف المبكر على علامات العدوى، بما في ذلك ارتفاع المؤشرات الالتهابية والأعراض السريرية، التدخل الفوري وتحقيق نتائج أفضل.
أحداث الفشل الميكانيكي
تشمل المضاعفات الميكانيكية للمسامير داخل النخاع أنماط فشل مختلفة تُضعف من سلامة الغرسة ووظيفتها. وعادةً ما يحدث كسر المسامير عند نقاط تركز الإجهاد، خاصة في حالات التئام البطء أو عدم التئام الكسر. ويمثل كسر المسامير نوعًا آخر شائعًا من الفشل الميكانيكي، لا سيما عند تحمل الوزن قبل الشفاء الكافي. وغالبًا ما تتطلب هذه المضاعفات جراحة تصحيحية واستبدال الغرسة لتحقيق علاج ناجح.
تشكل هجرة المسامير وانسحابها مضاعفات إضافية للمسامير النخاعية تؤثر على الاستقرار والوظيفة. يمكن أن يُسهم التثبيت الأولي غير الكافي أو فقدان العظم التدريجي في هذه المشكلات. قد يؤدي التحميل الديناميكي ودورات الإجهاد المتكررة تدريجيًا إلى ترخي واجهة الزرع-العظم. ويشمل الوقاية استخدام مقاس مناسب، وتثبيت كافٍ في الجزء القريب والبعيد، وقيود مناسبة على تحمل الوزن من قِبل المريض خلال مراحل الشفاء.
تأثير التقنية الجراحية على المضاعفات
اعتبارات نقطة الدخول
يؤثر اختيار نقطة الدخول غير السليمة تأثيرًا كبيرًا على تطور مضاعفات المسمار النخاعي أثناء الجراحة وبعدها. ويمكن أن تؤدي نقاط الدخول اللامركزية إلى انتشار الكسر، وانثقاب القشرة العظمية، وسوء موضع المسمار. وتتطلب الاختلافات التشريحية تخطيطًا دقيقًا قبل الجراحة وتوجيهًا بالتصوير البياني خلال الجراحة لضمان اختيار دقيق لنقطة الدخول. ويؤدي الانحراف عن مسارات الدخول المثلى إلى زيادة خطر حدوث كسور ثانوية وسوء موضع الغرس.
يساهم تلف الأنسجة الرخوة أثناء تحضير نقطة الدخول في حدوث عدة مضاعفات للمسمار النخاعي، بما في ذلك التكلس الغريب والتقصف المفصلي. ويمكن أن يؤدي استخدام قوة مفرطة أثناء التوسيع أو إدخال المسمار إلى نخر حراري وتأخر في الالتئام. وتساعد التقنية الدقيقة باستخدام أدوات حادة وتطبيق قوة منضبطة في الحد من هذه المضاعفات. ويقلل حماية الهياكل المحيطة أثناء المنهج الجراحي من خطر الإصابة المُسبَّبة طبيًا والمضاعفات المرتبطة بها.
عوامل التوسيع وإدخال المسامير
إن اختيار قطر التوسيع غير المناسب يخلق ظروفاً تؤدي إلى مجموعة متنوعة من المضاعفات النخاعية المرتبطة بالملاءمة والاستقرار إن التوسيع المفرط يضعف العظم ويقلل من تماس اللفافة القشرية، مما قد يؤدي إلى عدم الاستقرار وتأخر الاتحاد. أما التوسيع الناقص فقد يتسبب في كسور قشرية أثناء إدخال المسمار وعدم استقرار الغرس بشكل كافٍ. وتوازن تقنية التوسيع المثالية بين إعداد القناة بشكل كافٍ والحفاظ على كتلة العظم والإمداد الدموي داخل الجوف.
إن قوة إدخال المسمار والتقنية المستخدمة تؤثران مباشرةً على حدوث مضاعفات المسامير النخاعية أثناء الإجراء. ويمكن أن تتسبب القوة المفرطة في تفتت مواقع الكسر أو خلق شقوق كسر جديدة. وقد يؤدي التقدم غير السليم بالمسمar إلى اختراق القشرة أو عدم استقراره بشكل كافٍ. ويقلل التوسيع المتسلسل مع زيادة تدريجية في القطر من قوى الإدخال ويحد من المضاعفات الصادمة أثناء إجراءات الزرع.
عوامل الخطر الخاصة بالمريض
اعتبارات العمر ونوعية العظام
يرتبط التقدم في العمر بزيادة معدلات المضاعفات الناتجة عن استخدام المسامير داخل النخاع بسبب تدهور جودة العظام وقدرة الشفاء. توفر العظام الهشة قبضة أقل للبراغي المغلقة، مما يزيد من خطر انزلاق البرغي أو فشله. وتؤثر التغيرات المرتبطة بالعمر في أيض العظام على معدلات التئام الكسور وتكامل الغرسات. ويُعد التقييم الدقيق لجودة العظام أمرًا حاسمًا لتوجيه اختيار الغرسة والتخطيط الجراحي لدى المرضى المسنين.
يمثل مرضى الأطفال تحديات فريدة فيما يتعلق بمضاعفات المسامير داخل النخاع نظرًا لوجود صفيحات النمو المفتوحة والتطور العظمي المستمر. ويمكن أن تحدث اضطرابات النمو عند استخدام غرسات تعبر الصفائح أو تؤثر على مراكز النمو. وقد تتطلب القيود المتعلقة بالحجم استخدام غرسات متخصصة للأطفال لتجنب حدوث مضاعفات. ويصبح المتابعة طويلة الأمد ضرورية لمراقبة النمو واكتشاف أي مضاعفات متأخرة في الأنظمة الهيكلية المتطورة.
تأثير الأمراض المزمنة
يزيد مرض السكري بشكل كبير من خطر حدوث مضاعفات في دعامات النخاع العظمي، وخاصة العدوى وتأخر الشفاء. ويؤثر ارتفاع نسبة السكر في الدم سلبًا على وظيفة الجهاز المناعي وعلى عمليات التئام الجروح، مما يخلق ظروفًا تُسهل حدوث المضاعفات. كما أن التلف الوعائي المرتبط بمضاعفات مرض السكري يؤثر على التئام العظام واندماج الدعامة. ويساعد التحكم الأمثل بمستوى السكر في الدم قبل الجراحة وبعدها في تقليل هذه المخاطر وتحسين النتائج.
يمثل التدخين عامل خطر قابلاً للتعديل بشكل كبير بالنسبة لمضاعفات دعامات النخاع العظمي، حيث يؤثر على معدلات الشفاء والعدوى على حد سواء. ويعرقل النيكوتين عملية تكوين العظام ويؤخر التئام الكسور، ما يزيد من خطر عدم الاندماج وفشل الدعامة. وينبغي تنفيذ برامج الإقلاع عن التدخين قبل الإجراءات الاختيارية متى أمكن ذلك. ويساعد إرشاد المرضى حول مخاطر التدخين في تحسين الامتثال وتقليل معدلات المضاعفات في الإجراءات العظمية.
استراتيجيات الوقاية وأفضل الممارسات
التميز في التخطيط قبل الجراحة
يُعد التقييم الشامل قبل الجراحة الأساس لمنع مضاعفات دعامة النخاع من خلال اختيار المرضى بعناية والتخطيط الجراحي الدقيق. توفر الدراسات التصويرية المتقدمة، بما في ذلك التصوير المقطعي عند الحاجة، معلومات تشريحية مفصلة لتحديد حجم الغرسات وموقعها بشكل مثالي. وتساعد التحاليل المخبرية في تحديد مخاطر العدوى والاضطرابات الأيضية التي قد تؤثر على عملية الالتئام. كما تعالج برامج تحسين حالة المريض العوامل القابلة للتعديل قبل الجراحة.
يقلل التخطيط باستخدام القوالب استنادًا إلى التصوير قبل الجراحة من حدوث المضاعفات أثناء العملية من خلال ضمان اختيار الغرسة المناسبة وموقعها الصحيح. ويتيح برنامج التصميم الرقمي قياسًا وتقديرًا دقيقين للحالات المعقدة. ويمنع توفر غرسات احتياطية التأخير أو الاختيارات غير المثالية أثناء الجراحة. كما تستعرض اجتماعات الفريق الجراحي الأساليب المخطط لها والمضاعفات المحتملة، مما يضمن استجابات منسقة للمواقف غير المتوقعة أثناء الإجراءات.
التميز التقني أثناء الجراحة
إن الحفاظ على تقنية معقمة بدقة طوال مدة الإجراء يقلل بشكل كبير من مضاعفات المسمار النخاعي المرتبطة بالعدوى لدى جميع فئات المرضى. إن ارتداء قفازين وتبديل الأدوات بشكل متكرر وتقليل حركة الأشخاص في غرفة العمليات يساعد في تقليل مخاطر التلوث. ويجب أن تتبع بروتوكولات الوقاية بالمضادات الحيوية إرشادات قائمة على الأدلة فيما يتعلق بالتوقيت واختيار العامل. كما يقلل الغسل والتنظيف الجراحي للأنسجة الملوثة من الحمل البكتيري ومخاطر العدوى.
توفر التوجيه بالتصوير الشعاعي الفوري تحكماً في الوقت الحقيقي يمنع العديد من المضاعفات التقنية للمسمار النخاعي من خلال ضمان الوضعية والمحاذاة السليمتين طوال مدة الإجراء. وتؤكد صور التصوير الشعاعي المتعددة تحقيق اختزال كافٍ ووضع الغرس الصحيح قبل التثبيت النهائي. وتحمي المراقبة الدقيقة لوضع المسامير حدوث ثقوب في القشرة أو إصابات عصبية وعائية. وتساعد إجراءات ضبط الجودة طوال مدة الجراحة في الكشف عن المشكلات المحتملة وتصحيحها قبل الانتهاء.
إدارة المضاعفات المُثبتة
الكشف المبكر والتدخل الفوري
يتيح التعرف السريع على مضاعفات المسامير داخل النخاعية الناشئة التدخل المبكر وتحسين النتائج للمرضى المتأثرين. وتساعد بروتوكولات المتابعة السريرية والإشعاعية المنتظمة في اكتشاف المشكلات قبل أن تصبح شديدة أو لا رجعة فيها. وتشمل علامات التحذير الألم المستمر، والتورم، والإفرازات، أو التغيرات الإشعاعية التي تستدعي تقييماً فورياً واتخاذ إجراءات علاجية مناسبة. وغالباً ما تمنع استراتيجيات التدخل المبكر تطور الحالة نحو مضاعفات أكثر خطورة تتطلب إجراءات تصحيحية كبيرة.
يلعب التصوير التشخيصي دورًا حاسمًا في تقييم المضاعفات المشتبه بها للمسامير داخل النخاعية وتوجيه قرارات العلاج. تسجل الأشعة السينية المتسلسلة تقدم الشفاء وتحدد مشكلات الغرس مثل الترخي أو الانتقال. قد تكون التصويرات المتقدمة بما في ذلك التصوير المقطعي الحاسوبي أو التصوير بالرنين المغناطيسي ضرورية في الحالات المعقدة. تساعد الفحوصات المخبرية في التمييز بين المضاعفات العدوانية والمضاعفات الميكانيكية وتوجيه اختيار المضادات الحيوية عند الإشارة إليها.
اعتبارات جراحة إعادة التصحيح
تتطلب الإجراءات التعديلية للمضاعفات الفاشلة للمسامير داخل النخاعية تخطيطًا دقيقًا وتقنيات متخصصة لتحقيق نتائج ناجحة. قد يكون إزالة الغرس صعبًا بسبب نمو العظم داخله أو عوامل ميكانيكية تتطلب أدوات متخصصة. قد تكون هناك حاجة إلى طرق تثبيت بديلة حسب كمية العظم والتركيب السابق للأجهزة. يساعد استشارة المريض بشأن مخاطر الجراحة التعديلية والنتائج المتوقعة في تحديد توقعات مناسبة للتعافي.
تعتمد توقيت جراحة المراجعة لمضاعفات المسامير النخاعية على عوامل مختلفة تشمل حالة العدوى، وشفاء العظام، وأعراض المريض. قد تُستدل الجراحة المبكرة في حالات الفشل الميكانيكي أو المضاعفات التدريجية، في حين قد تكون الأساليب المؤجلة مناسبة لبعض حالات العدوى. وقد تتطلب المراجعات المعقدة التي تنطوي على إدارة العدوى وإعادة بناء العظام إجراءات متعددة المراحل. وغالبًا ما تستفيد الحالات المعقدة من الاستشارة متعددة التخصصات التي تتطلب خبرة متخصصة.
النتائج طويلة المدى والرصد
أنماط التعافي الوظيفي
تختلف النتائج الوظيفية طويلة المدى بعد مضاعفات المسامير داخل النقي بشكل كبير حسب نوع وشدة المضاعفات التي تحدث. عمومًا، تكون النتائج الوظيفية أسوأ في المضاعفات المرتبطة بالعدوى مقارنةً بالأعطال الميكانيكية بسبب تلف العظام والأنسجة الرخوة. وتحدث العودة إلى الأنشطة اليومية تدريجيًا على مدى أشهر، مع استمرار بعض المرضى في الشعور بقيود مستمرة. وتؤدي برامج إعادة التأهيل أدوارًا حاسمة في تحسين التعافي الوظيفي بعد إدارة المضاعفات.
توفر مقاييس جودة الحياة رؤى مهمة حول تجارب المرضى بعد حدوث مضاعفات المسامير داخل النخاع وإدارتها. تساعد مؤشرات الألم ومستويات النشاط ومؤشرات رضا المرضى في تقييم نجاح العلاج بما يتجاوز الشفاء الإشعاعي. قد تؤثر العوامل النفسية مثل الاكتئاب والقلق على أنماط التعافي وتحتاج إلى تدخل مناسب. يمكن لمجموعات دعم المرضى والموارد الاستشارية أن توفر مساعدة قيمة خلال مراحل التعافي.
تطوير بروتوكول المتابعة
تساعد البروتوكولات المنهجية للمتابعة طويلة الأمد في اكتشاف مضاعفات دعامات النخاع المتأخرة وضمان نتائج مثلى للمرضى بمرور الوقت. وتُقيّم الفحوصات السريرية المنتظمة التعافي الوظيفي، وسلامة الغرسات، والمشاكل المحتملة التي تتطلب تدخلاً. ويتابع الجدول الزمني الموحد للتصوير شفاء العظام ويكتشف التغيرات المرتبطة بالغرسات والتي قد تشير إلى مضاعفات ناشئة. وتسجل أنظمة التوثيق النتائج والمضاعفات بهدف تحسين رعاية المرضى في المستقبل.
يمكّن تثقيف المرضى حول علامات التحذير من مضاعفات المسامير داخل النخاعية الأفراد من طلب العناية الطبية الفورية عند حدوث مشكلات. وتضمن التعليمات المكتوبة ومعلومات الاتصال أن يعرف المرضى متى وكيف يبلغون عن الأعراض المقلقة. ويحافظ التواصل المنتظم بين المرضى ومقدمي الرعاية الصحية على اليقظة تجاه المشكلات المحتملة. ويساعد اتخاذ القرار المشترك بشأن القيود على النشاط والتعديلات في نمط الحياة في الوقاية من المضاعفات مع الحفاظ على جودة الحياة.
الأسئلة الشائعة
ما هي أكثر العلامات المبكرة شيوعًا لمضاعفات المسامير داخل النخاعية
تشمل العلامات المبكرة لمضاعفات المسامير داخل النخاع استمرار الألم أو تفاقمه، والتورم، والدفء، والاحمرار حول موقع الجراحة. وقد تدل الإفرازات من الشق الجراحي، أو الحمى، أو صعوبة تحمل الوزن، على وجود عدوى أو مشكلة ميكانيكية. ويجب أن يؤدي أي تغيير في مدى الحركة أو الوظيفة إلى تقييم طبي فوري. وينبغي للمرضى الاتصال بمقدم الرعاية الصحية الخاص بهم إذا ظهرت أي أعراض مقلقة، حيث إن التدخل المبكر غالبًا ما يمنع حدوث مضاعفات أكثر خطورة.
كم يستغرق التعافي عادةً عندما تحدث مضاعفات في المسامير داخل النخاع
تختلف مدة التعافي بعد مضاعفات المسامير النخاعية بشكل كبير حسب نوع وشدة المضاعفة. قد تضيف المضاعفات البسيطة عدة أسابيع إلى عملية الشفاء المعتادة، في حين يمكن أن تمتد مدة التعافي بسبب المضاعفات الكبرى التي تتطلب جراحة تصحيحية لعدة أشهر عديدة. عمومًا تتطلب المضاعفات المرتبطة بالعدوى فترات تعافٍ أطول بسبب الحاجة إلى العلاج بالمضادات الحيوية وإمكانية إزالة الزرع. يمكن لمعظم المرضى توقع تحسن تدريجي على مدى 6 إلى 12 شهرًا بعد إدارة ناجحة للمضاعفات.
هل يمكن منع مضاعفات المسامير النخاعية تمامًا
على الرغم من أنه لا يمكن منع مضاعفات المسمار النخاعي بالكامل، إلا أن بإمكان التقليل بشكل كبير من خطر حدوثها من خلال اختيار المريض بعناية وتقنيات جراحية سليمة والرعاية بعد الجراحة. وتساعد التخطيط الدقيق قبل الجراحة والتقنيات المعقمة واختيار الغرسات المناسبة في تقليل معدلات المضاعفات. كما تؤثر عوامل المريض مثل الإقلاع عن التدخين والتحكم في مرض السكري والامتثال لقيود النشاط على ظهور المضاعفات. وحتى مع الرعاية المثلى، قد تحدث بعض المضاعفات بسبب عوامل غير متوقعة أو خصائص فردية خاصة بالمريض.
متى يجب على المرضى طلب العناية الطبية الفورية عند ظهور مضاعفات محتملة
يجب على المرضى التوجه فورًا للحصول على الرعاية الطبية في حالات الألم الشديد، أو علامات العدوى بما في ذلك الحمى والإفرازات، أو التغيرات المفاجئة في الوظيفة أو الحركة. وأي تغيرات مقلقة في مظهر موقع الجراحة، مثل تزايد التورم أو الاحمرار أو الدفء، تستدعي تقييمًا سريعًا. ويجب تقييم صعوبة تحمل الوزن أو ظهور أعراض ميكانيكية جديدة بسرعة لمنع تفاقم المضاعفات المحتملة. وقد تكون الرعاية الطارئة ضرورية عند ظهور علامات عدوى شديدة أو فشل في الزرع يتطلب تدخلًا عاجلاً.