Кістки дітей мають унікальні особливості, які вимагають спеціалізованого підходу в ортопедичній хірургії. На відміну від скелетних структур дорослих, кістки дітей постійно ростуть, адаптуються та перебудовуються протягом усього періоду розвитку. Коли у маленьких пацієнтів виникають переломи або деформації, традиційні методи фіксації, призначені для дорослих, часто виявляються недостатніми або потенційно шкідливими для майбутнього росту. Ця принципова відмінність сприяла розробці складних систем внутрішньої фіксації для педіатричних пацієнтів, які враховують специфічні біомеханічні та фізіологічні потреби ростучих кісток. Розуміння цих спеціалізованих вимог є вирішальним для ортопедів-хірургів, інженерів медичних пристроїв та фахівців у сфері охорони здоров’я, які працюють з педіатричними пацієнтами.
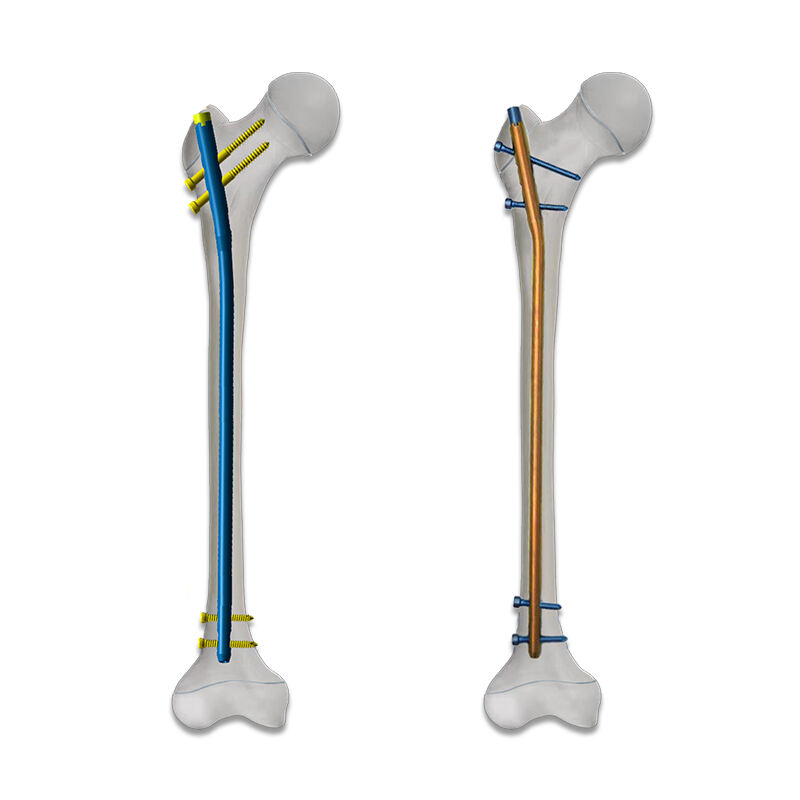
Анатомічні відмінності між кістками дітей та дорослих
Врахування зон росту
Наявність зон росту, або епіфізів, є найважливішою анатомічною відмінністю між дитячою та дорослою кістковими системами. Ці хрящові ділянки відповідають за подовжній ріст кісток і залишаються активними до моменту завершення скелетного дозрівання, що зазвичай відбувається у віці 14–18 років залежно від конкретної кістки та індивідуальних особливостей розвитку. Зони росту особливо схильні до травм та хірургічних втручань, тому їх збереження має першорядне значення під час будь-якої ортопедичної операції у дітей. При проектуванні систем внутрішньої фіксації для дітей інженери мають враховувати необхідність уникання пошкодження цих критичних центрів росту, наскільки це можливо.
Метаепіфізарні та епіфізарні ділянки, прилеглі до зон росту, мають інші механічні властивості порівняно з кортикальною кісткою діафіза, що розташована в ділянках тіла кістки. Ця різниця щільності та міцності кісток у розвиваючомуся скелеті вимагає від фіксуючих пристроїв здатності враховувати ці відмінності та забезпечувати достатню стабільність для загоєння. Сучасні системи внутрішньої фіксації для педіатричних пацієнтів мають особливості, які дозволяють правильно розподіляти навантаження між ділянками з різною щільністю кістки, запобігаючи концентрації напружень, що може призвести до ускладнень або порушень росту.
Склад кістки та здатність до ремоделювання
У дитячих кістках більша частка органічної матриці порівняно з кістками дорослих, що призводить до підвищеної гнучкості та інших типів переломів. Кістки дітей схильніші гнутися, ніж повністю ламатися, що призводить до унікальних видів пошкоджень, таких як підламані переломи, переломи типу торуса та пошкодження внаслідок пластичної деформації. Цю підвищену гнучкість необхідно враховувати при виборі відповідних методів фіксації, оскільки надмірно жорсткі конструкції можуть створювати ефект екранування навантаження, що перешкоджає нормальному розвитку кісток і процесам їхнього перебудовування.
Виняткова здатність дитячих кісток до перебудови дозволяє виправляти незначні кутові деформації та відновлювати нормальну анатомію з часом. Однак саме це потенціал перебудови означає, що недостатня фіксація може призвести до прогресування деформації, якщо середовище загоєння не буде належним чином контролюватися. Системи внутрішньої фіксації для дітей повинні забезпечувати достатню стабільність для утримання редукції, одночасно дозволяючи контрольований рух, який сприяє здоровому утворенню та перебудові кістки протягом усього процесу загоєння.
Біомеханічні принципи в проектуванні фіксації для дітей
Розподіл навантаження та управління напруженням
Ефективні системи внутрішнього фіксування для дітей повинні розподіляти механічне навантаження таким чином, щоб сприяти загоєнню та захищати критичні структури росту. Менші розміри та інші механічні властивості кісток у дітей вимагають пристроїв фіксації зі зміненою геометрією та матеріальними характеристиками порівняно з імплантатами для дорослих. Розподіл навантаження стає особливо важливим у метаепіфізарних ділянках, де перехід від щільної кортикальної кістки до більш пористої губчастої кістки створює потенційні слабкі місця, що можуть призвести до відмови імплантату або пошкодження кістки.
Аналіз методом скінченних елементів та біомеханічні випробування показали, що традиційне зменшення конструкцій імплантатів для дорослих часто призводить до неправильного розподілу напружень у дитячих застосуваннях. Натомість спеціально розроблені системи внутрішньої фіксації для дітей використовують оптимізовані поперечні геометрії, стратегічне розташування точок фіксації та турботливо розроблені характеристики гнучкості, які відповідають механічному середовищу ростучих кісток. Ці конструктивні зміни допомагають запобігти ускладненням, таким як екранування навантаження, послаблення імплантату та порушення росту, які можуть виникнути при застосуванні до дитячих пацієнтів принципів фіксації, орієнтованих на дорослих.
Концепції динамічної стабільності
На відміну від кісток дорослих, які в основному потребують статичної стабільності для загоєння, дитячі кістки вигрішно реагують на контрольоване динамічне навантаження, що стимулює здорове формування та перебудову кісткової тканини. Ця концепція призвела до розробки систем внутрішньої фіксації для педіатричних пацієнтів, які забезпечують так звану відносну стабільність — дозволяючи контрольовані мікрорухи у місці перелому, водночас запобігаючи грубому зміщенню або ангеляції. Такий підхід сприяє утворенню кісткового мозолю та посилює природні процеси загоєння, які особливо інтенсивні у дітей.
Реалізація принципів динамічної стабільності вимагає ретельного врахування параметрів конструкції імплантатів, таких як робоча довжина, діаметр та властивості матеріалу. Сучасні системи фіксації для дітей часто мають такі особливості, як оптимізовані діаметри стрижнів, що забезпечують достатню міцність і при цьому мінімізують площу поперечного перерізу, яку займають у мозковій порожнині. Така філософія проектування дозволяє продовжувати зростання кістки навколо імплантату, зберігаючи при цьому необхідну структурну цілісність для успішного загоєння.
Матеріалознавство та міркування щодо біосумісності
Сплави титану та поверхневі обробки
Вибір матеріалу для системи внутрішньої фіксації для дітей потребує ретельного врахування біосумісності, механічних властивостей і довгострокової поведінки в умовах росту кісткового оточення. Титан і титанові сплави стали переважними матеріалами завдяки чудовим показникам біосумісності, стійкості до корозії та механічним властивостям, які наближені до властивостей кістки порівняно з альтернативами з нержавіючої сталі. Нижчий модуль пружності титанових сплавів допомагає зменшити ефект екранування напружень, який може перешкоджати нормальному розвитку кісток і процесам їхнього перебудовування.
Обробка поверхні та технології покриттів відіграють важливу роль у оптимізації взаємодії між імплантатами для дітей та навколишньою кістковою тканиною. Сучасні модифікації поверхні, такі як плазмове напилення, анодування та біоактивні підготовчі обробки, можуть сприяти остеоінтеграції, зберігаючи при цьому можливість видалення імплантатів за необхідності. У педіатричних застосуваннях ці технології обробки поверхні слід ретельно збалансувати, оскільки постійна інтеграція може бути небажаною у випадках, коли планується видалення імплантата після завершення процесу загоєння або коли для забезпечення подальшого росту потрібна модифікація чи заміна імплантата.
Біорозкладні та тимчасові варіанти фіксації
Розробка біорозкладних матеріалів для внутрішньої фіксації в педіатрії є захопливим напрямком, який вирішує багато унікальних проблем, пов’язаних із ростом кісток. Полімери, такі як полімолочна кислота, полігліколева кислота та їх сополімери, дають змогу тимчасово фіксувати кістки з подальшим поступовим розчиненням матеріалу під час їхнього загоєння, що усуває необхідність у повторних операціях з видалення фіксуючих елементів. Проте кінетику деградації необхідно тщательно узгоджувати з термінами загоєння дитячих кісток, а механічні властивості мають бути достатніми для забезпечення належної стабільності протягом усього критичного періоду загоєння.
Сучасні дослідження біорозкладних педіатричних фіксаторів зосереджені на оптимізації складу матеріалів і технологій обробки для досягнення передбачуваних профілів деградації при збереженні достатньої механічної міцності. Ці матеріали також повинні демонструвати відмінну біосумісність і утворювати нетоксичні продукти деградації, які можуть безпечно метаболізуватися або виводитися з організму. Хоча біорозкладні матеріали мають великий потенціал, наразі їх застосування обмежене певними випадками, де механічні навантаження порівняно невеликі, а терміни загоєння чітко визначені.
Клінічне застосування та хірургічні техніки
Підходи, специфічні для типу перелому
Різні типи переломів у дітей вимагають індивідуального підходу з використанням спеціалізованих систем внутрішньої фіксації, розроблених для певних анатомічних ділянок та типів пошкоджень. Наприклад, переломи діафіза стегна у дітей вигідно лікувати за допомогою гнучких інтрамедулярних цвяхів, які забезпечують стабільність і при цьому дозволяють продовжувати ріст та ремоделювання кістки. Як правило, ці системи використовують цвяхи меншого діаметра з оптимізованими характеристиками гнучкості, що дозволяє адаптуватися до унікального механічного середовища дитячого стегнової кістки та забезпечує належну стабілізацію перелому.
Метаепіфізарні переломи поблизу зон росту створюють особливі труднощі, що вимагають систем фіксації, здатних забезпечити стабільність, не перетинаючи і не пошкоджуючи фізис. Спеціалізовані імплантати, такі як метаепіфізарні пластини з кутовою стабільністю або канюльовані гвинти, встановлені в певних напрямках, дозволяють хірургам досягти адекватної фіксації, зберігаючи критичні структури росту. Конструкція цих спеціалізованих систем внутрішньої фіксації для дітей включає особливості, які сприяють точному розміщенню та мінімізують ризик порушень росту або інших ускладнень.
Малоінвазивні хірургічні підходи
Розробка малотравматичних хірургічних методів для педіатричних ортопедичних операцій стимулює інновації у проектуванні систем внутрішньої фіксації. Менші розрізи, зниження пошкодження м'яких тканин та швидший період одужання є особливо вигідними для педіатричних пацієнтів, де мінімізація післяопераційних ускладнень і збереження нормального розвитку є пріоритетними завданнями. Спеціалізовані інструменти та особливості конструкції імплантатів дозволяють хірургам досягати точного розміщення та оптимальної фіксації через малодоступні підходи.
Сучасні технології візуалізації та навігаційні системи працюють у поєднанні з спеціально розробленими системами внутрішньої фіксації для дітей, забезпечуючи високоточне розміщення імплантатів із мінімальним опроміненням молодих пацієнтів. Ці технологічні досягнення дозволяють досягати чудових клінічних результатів із зменшенням хірургічної травматизації та покращенням якості обслуговування пацієнтів. Інтеграція цих технологій сприяє подальшому розвитку інновацій у проектуванні систем фіксації для дітей та удосконаленню хірургічних методик.
Урахування росту та довгострокові аспекти
Стратегії видалення імплантатів
На відміну від багатьох ортопедичних імплантатів для дорослих, які залишаються назавжди, системи внутрішнього фіксування для дітей часто розроблені з урахуванням можливості подальшого видалення після завершення процесу загоєння та з огляду на особливості росту, що вимагають вилучення імплантату. Це вимога впливає на конструктивні особливості, такі як вибір матеріалу, обробка поверхонь і механізми фіксації, які повинні забезпечувати достатню стабільність під час загоєння, але водночас дозволяти безпечне та ефективне видалення за необхідності. Час видалення імплантату має бути обраний таким чином, щоб узгодити переваги збереження фіксації з потенційними ризиками залишення імплантатів під час подальшого скелетного росту.
Міркування щодо видалення також впливають на проектування спеціалізованого інструментарію та хірургічних методик, необхідних для безпечного вилучення імплантатів. Системи внутрішньої фіксації для дітей часто мають особливості, що полегшують процедури видалення, наприклад, оптимізовані різьбові шаблони на гвинтах, стандартизовані з’єднувальні інтерфейси для інструментів видалення та матеріали, стійкі до корозії чи проростання тканин, що може ускладнити видалення. Ці аспекти проектування забезпечують те, що коли виникає необхідність видалення імплантату, це можна зробити безпечно та ефективно з мінімальними додатковими хірургічними травмами.
Моніторинг росту та розвитку
Довгострокові протоколи спостереження за пацієнтами з педіатричними системами внутрішньої фіксації повинні враховувати постійний ріст і розвиток, які тривають після встановлення імплантату. Регулярне рентгенологічне обстеження допомагає оцінити не лише загоєння перелому, але й взаємовідношення між імплантатом та навколишніми структурами росту з часом. Таке спостереження може виявити необхідність у модифікації, видаленні чи заміні імплантату, оскільки дитина продовжує рости й розвиватися.
Сучасні методи візуалізації та моделі прогнозування росту допомагають лікарям передбачати можливі ускладнення та планувати відповідні втручання. Конструкція систем внутрішньої фіксації для педіатричних пацієнтів все частіше включає елементи, що сприяють такому тривалому моніторингу, наприклад, рентгеноконтрастні маркери, які дозволяють точно оцінювати положення імплантату відносно анатомічних орієнтирів та центрів росту. Такий постійний нагляд забезпечує можливість планування та проведення необхідних втручань у найсприятливіші терміни з метою мінімізувати вплив на розвиток дитини та її функціональні результати.
Майбутні розробки та нові технології
Розумні технології імплантатів
Інтеграція розумних технологій у системи внутрішньої фіксації для педіатричних пацієнтів є захопливою перспективою, яка може революціонізувати моніторинг і контроль процесу загоєння у молодих пацієнтів. Імплантати з вбудованими сенсорами, здатні стежити за передачею навантаження, прогресом загоєння кістки та цілісністю імплантату в реальному часі, можуть надати безпрецедентні дані про процес одужання та дозволити точніше коригувати лікування. Ці технології мають бути адаптовані до унікальних вимог педіатричних застосувань, включаючи обмеження щодо мініатюризації та необхідність тривалої біосумісності в умовах росту кісткової тканини.
Бездротові комунікаційні можливості та передові методи аналізу даних можуть дозволити постійний моніторинг процесу загоєння без необхідності частого проведення рентгенологічних досліджень, зменшуючи таким чином опромінення та забезпечуючи детальнішу інформацію про процес загоєння. Однак впровадження цих технологій у педіатричній практиці вимагає ретельного врахування вимог до енергопостачання, біосумісності та потенційного впливу на нормальні процеси росту та розвитку.
Підходи персоналізованої медицини
Досягнення в галузі медичної візуалізації, 3D-друку та обчислювального моделювання дозволяють все більш персоналізовані підходи до внутрішньої фіксації у педіатрії. Імплантати, розроблені спеціально для пацієнта на основі даних передових методів візуалізації та біомеханічного моделювання, можуть оптимізувати прилягання, функціональність та результати загоєння для окремих пацієнтів. Такий персоналізований підхід є особливо цінним у педіатричних випадках, де анатомічні варіації та особливості росту можуть суттєво впливати на результати лікування.
Розвиток технологій швидкого прототипування та виробництва робить все більш реальним виготовлення індивідуальних систем внутрішньої фіксації для дітей у складних випадках або при незвичайних анатомічних конфігураціях. Такі персоналізовані рішення можуть задовольняти специфічні потреби пацієнтів, зберігаючи перевірені принципи проектування, що гарантують безпечне та ефективне лікування. Оскільки ці технології продовжують розвиватися та ставати доступнішими, вони мають потенціал ще більше підвищити точність і ефективність ортопедичного лікування дітей.
ЧаП
Що відрізняє системи внутрішньої фіксації для дітей від імплантатів для дорослих?
Педіатричні системи внутрішньої фіксації спеціально розроблені з урахуванням унікальних особливостей ростових кісток, зокрема наявності ростових пластинок, відмінних механічних властивостей і тривалих процесів перебудови. Ці системи зазвичай мають менші розміри, оптимізовану гнучкість і конструктивні елементи, які запобігають пошкодженню ростових центрів і при цьому забезпечують достатню стабільність для загоєння.
Як хірурги визначають час видалення імплантатів внутрішньої фіксації у дітей?
Час видалення імплантатів залежить від кількох факторів, зокрема стану загоєння перелому, віку пацієнта, залишкового росту, типу імплантата та потенційних ускладнень. Як правило, видалення розглядається після повного загоєння, коли подальше перебування імплантата може завадити нормальному росту або спричинити інші проблеми. Таке рішення вимагає ретельної оцінки ризиків і переваг для кожного окремого пацієнта.
Чи існують довготривалі ризики, пов’язані з використанням педіатричних систем внутрішньої фіксації?
Хоча системи внутрішньої фіксації для педіатричних пацієнтів, як правило, є безпечними та ефективними, потенційні довгострокові ризики включають порушення зростання, якщо уражені зони росту, ускладнення, пов’язані з імплантатами, такі як їхнє ослаблення або перелом, а також необхідність додаткових операцій для видалення або заміни імплантатів. Регулярне диспансерне спостереження допомагає вчасно виявляти та усувати будь-які потенційні проблеми.
Яку роль біорозкладані матеріали відіграють у педіатричній ортопедичній хірургії?
Біорозкладані матеріали мають потенційну перевагу — вони забезпечують тимчасове закріплення, яке розчиняється по мірі загоєння, усуваючи необхідність хірургічного втручання для його видалення. Проте на даний час їх використання обмежене певними застосуваннями, де механічні навантаження є помірними, а строки загоєння передбачувані. Поточні дослідження продовжують розширювати можливості використання цих матеріалів у педіатричній ортопедії.
Зміст
- Анатомічні відмінності між кістками дітей та дорослих
- Біомеханічні принципи в проектуванні фіксації для дітей
- Матеріалознавство та міркування щодо біосумісності
- Клінічне застосування та хірургічні техніки
- Урахування росту та довгострокові аспекти
- Майбутні розробки та нові технології
-
ЧаП
- Що відрізняє системи внутрішньої фіксації для дітей від імплантатів для дорослих?
- Як хірурги визначають час видалення імплантатів внутрішньої фіксації у дітей?
- Чи існують довготривалі ризики, пов’язані з використанням педіатричних систем внутрішньої фіксації?
- Яку роль біорозкладані матеріали відіграють у педіатричній ортопедичній хірургії?


